介绍
根据美国国立卫生研究院(NIH)的数据,估计有超过2000万美国人患有胆石症。每年大约有500,000患者将出现胆结石的症状或并发症,需要进行胆囊切除术;据估计其中有10%的胆总管内有结石。然而,原发性结石来自胆管本身,并且由于需要更复杂的引流程序以及在大多数情况下需要手术,因此其管理更具挑战性。原发性结石的发生率存在显著的地理差异,这些结石可能源于肝内或肝外胆道系统。
认为原发性结石是胆汁淤积和胆管细菌感染的结合,可能包括奥迪括约肌的异常。最有可能引起胆汁淤泥和结石形成的细菌产生的酶会导致胆红素diglucuronide的去结合,导致胆红素钙沉淀。具有大胆管和壶腹周围憩室的老年人患初级胆管结石的风险较高。在小于60岁的接受胆囊切除术的患者中,胆总管(CBD)结石的患病率为8–15%,但在老年患者中,这一比例会增加到15–60%。在所有胆总管结石患者中,有3–5%无症状。
原发性结石患者通常会出现胰腺炎,胆绞痛,胆管炎和/或黄疸。发现患有胰腺炎和黄疸的患者分别有20%和45%的时间有胆总管结石。
在对1002例患者进行的分析中,发现接受胆囊切除术的患者中CBD结石的独立预测因子是γ-谷氨酰转肽酶,碱性磷酸酶和总胆红素升高。实验室检查和影像学检查相结合,诊断出怀疑患有胆总管结石的患者;在大多数情况下,诊断是通过超声确定的。
根据美国胃肠内窥镜学会(ASGE)的实验室测试和经腹超声检查的结果可用于对有胆总管结石病风险的患者进行分层:
非常强的预测指标:
经腹部超声检查发现胆总管结石
-临床急性胆管炎
-血清胆红素> 4 mg / dL(68μmol/ L)
强大的预测指标:
-超声检查胆总管扩张(原位胆囊患者超过6毫米)
-血清胆红素为1.8–4 mg / dL(31–68μmol/ L)
中等预测变量:
-胆红素以外的肝生化检查异常
-年龄超过55岁
-临床胆石性胰腺炎
使用上述预测因子,患者分层为:
高风险
-至少一个非常强大的预测因子和/或
-两种强有力的预测指标
中级风险
-一个强大的预测指标和/或
-至少一个中等预测变量
低风险
-无预测变量
结石的定位和胆道解剖的评估最好通过磁共振胰胆管造影(MRCP)和内镜逆行胰胆管造影(ERCP)获得。
考虑到需要大开的引流以避免胆道内淤积,否则将导致复发的“新生”结石,通常建议对接受多种内镜手术的患者进行彻底治疗。在本章中,作者描述了通常在接受了胆囊切除术和多次ERCP手术以清除复发性胆总管结石的患者中治疗肝外胆管系统原发结石的手术技术。对于这些患者,最好采用手术方法作为最终治疗方法,以使症状缓解并避免复发性胰腺炎和胆管炎的风险以及需要重复进行ERCP手术。
一旦决定对原发性CBD结石进行外科手术,有两个主要选择:(1)胆总管十二指肠造口术,将十二指肠左右并吻合到胆总管,以及(2)肝空肠吻合术-使用空肠进行端侧吻合。根据最近的研究,这两种方法都是安全的,并且在围手术期发病率和死亡率方面具有相同的总体结果[7,8]。但是,作者选择的技术是并排胆总管十二指肠吻合术,因为它可以实现更广泛的吻合并导致低压胆道系统。
该过程可以通过开放式或腹腔镜方式完成,具体取决于外科医生的经验。除了访问之外,两种方法的肛门吻合术的技术方面都相同。除了固有的腹腔镜手术优势,可以缩短住院时间并减少痛苦,此外,手术视野的扩大,不同的可视角度以及精确的吻合术在该手术中也是有益的。需要高级腹腔镜检查技巧。
胆总管十二指肠造口术
胆总管十二指肠造口术是由德国外科医师Bernhard Moritz Carl Ludwig Riedel于1888年首次进行的,但由于渗入腹膜腔而死亡。 Oskar Sprengel(另一位德国外科医生)在1891年报告了胆总管十二指肠造瘘术后的首次康复。威廉·J·梅奥(William J. Mayo)在1905年报道了将胆道扩张部分的末端缝合到十二指肠,成功地治疗了胆总管切除术和胆总管切开术后狭窄的总管。
胆总管十二指肠吻合术是先前有胃旁路术且胆管结石起源于主胆管的患者的选择方法[10,11]。可以通过剖腹手术,腹腔镜检查或机器人辅助手术进行手术[12-14]。
患者位置和手术室设置
将病人仰卧,双臂伸出。所有压力点均已垫好,并且患者已牢固固定在桌子上。通常,在患者的胸部,骨盆和腿部放置3英寸的丝绸胶带和/或安全带,以免在手术过程中打滑。对未披覆的患者将手术台倾斜到不同的潜在位置,以在准备或披覆之前视觉确认位置的安全性。使用顺序压缩袜(图11.1)。
图11.1胆总管十二指肠造口术的患者位置
套管针放置
套管针的大小和数量可以根据患者的身体习性和暴露所需的角度而变化。外科医生应该有一个总体计划,但是可以根据需要添加套管针或将其更改为更大的尺寸。同样,应不断评估摄像头的位置和外科医生站立的桌子的侧面,并根据需要进行更改,以更好地进行曝光或促进某些任务。通常,以下是最标准的配置:中线有12个端口,右侧肋旁5mm套管针高,用于摄像头的右半腹12mm端口和左侧肋旁高中肋骨5个毫米套管针。另外,可以放置左半腹部5毫米套管针作为助手(图11.2)。
该程序需要对胆总管进行识别和解剖,然后进行纵向胆总管切开术,并彻底清除胆道结石(图11.3)。通过在十二指肠球的前上壁做相应的纵向切口并进行吻合来进行重建(图11.4)。然后以四象限,菱形方式在两者之间进行吻合。过去使用了其他技术。对于某些外科医生来说,胆总管十二指肠吻合术可能引起争议,因为它可能引起积液综合征。但是,如果胆总管-十二指肠吻合术在普通导管上进行得很低,从而形成宽大的菱形吻合,则积液综合征的风险很小,而且长期效果极好[16,17]。
腹腔镜胆总管十二指肠吻合术在部分胆总管良性或医源性狭窄的选定病例中也可有效用于胆道引流。胆总管(CBD)的扩张> 12-15 mm有助于手术的技术成功。操作步骤包括:
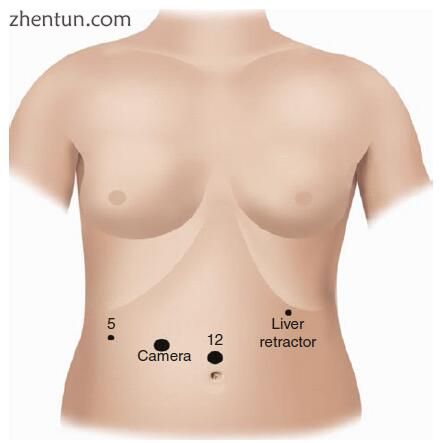
图11.2端口放置。 如有必要,可以使用额外的端口
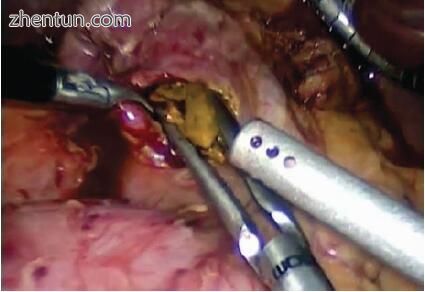
图11.3进行了纵向胆总管切开术。 首先用抓紧器取回结石
十二指肠纵向胆总管切开术> 2 cm的CBD宽Kocher动作的识别和暴露
清除胆道结石纵向十二指肠切开术中所有阻塞性结石
胆总管十二指肠吻合术
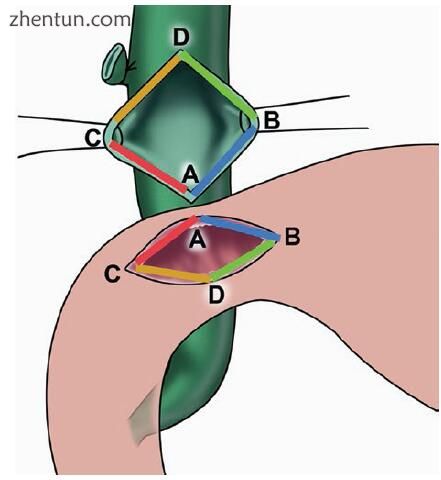
图11.4在十二指肠和胆总管之间进行了菱形的四象限吻合术。象限匹配,如下所示:A到B和A到C表示较低的象限; C至D和B至D为上象限。最终结果是广泛的吻合术
进行十二指肠的完全操作,以实现无张力的肛门吻合。注意识别并解剖胆总管前壁。进行大量的纵向胆总管切开术,并从CBD完全清除结石。必要时使用胆道镜检查(图11.3,视频11.1)。
十二指肠和胆总管之间的吻合以菱形的四象限法进行(图11.4)。进行相应的十二指肠切开术,并首先放置下角锚固针脚。两个下象限在近端以连续的5-0可吸收针脚延伸(图11.5)。然后,放置内侧和外侧针脚并打结。然后将这些针脚向上角向近端延伸,并在此进行绑扎,使吻合口完全缝合(图11.6,视频11.2)。
肝空肠造口术
1908年,Jacques-Ambroise Monprofit(法国)将胆肠吻合术与小肠Roux-en-Y回路描述为重建胆道的一种方法。
肝空肠造口术在许多方面与胆总管十二指肠造口术不同。主胆管完全切开并远端管残端闭合(图11.7)。胆道肠-肠血流通过一条视网膜-小管重新通向粘膜Roux-en-Y肝空肠吻合术(图11.8)。如文献报道,该方法具有很好的效果,是胆总管造瘘术的替代方法[19,20]。
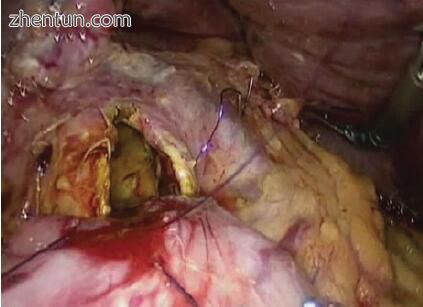
图11.5胆总管十二指肠吻合术:完成了下两个象限的吻合,并且看到了菱形的上半部开放
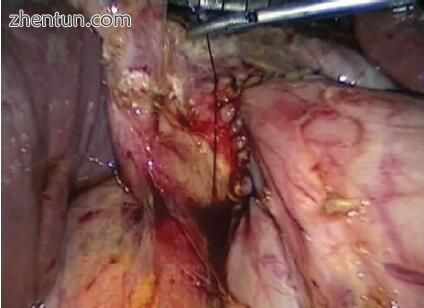
图11.6胆总管十二指肠吻合术现已完成
一些作者建议在Roux-en-Y肝空肠切开术中使用短肢,以便在随访期间对患者进行内窥镜检查。 传统的手术技术是通过开放式手术进行描述的,但该手术的最小介入方法已成功完成,并取得了良好的效果。 肝空肠造口术被用于包括胰十二指肠切除术在内的多种手术中,并且在文献中有很好的描述。 在图2和3中示出了在分叉水平的肝-空肠造口术。 11.7、11.8、11.9和11.10。
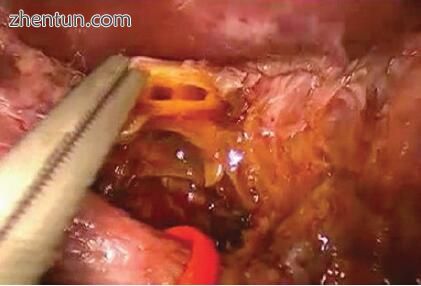
图11.7大约在分叉处进行肝管的分割。 显示了左右导管的分叉
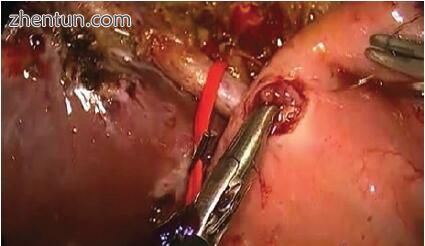
图11.8肝空肠吻合术开始了。 红色血管环在肝总动脉周围
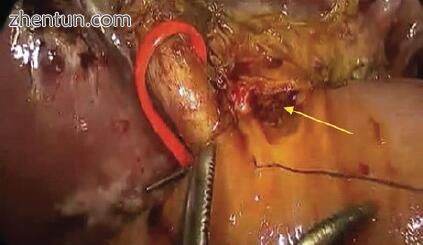
图11.9肝空肠吻合术的后运行层已完成
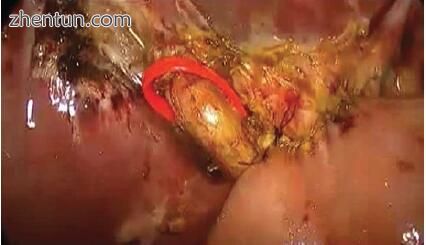
图11.10显示了完成的肝空肠吻合术
参考文献
Choledocholithiasis Comprehensive Surgical Management
1.Gallstones and laparoscopic cholecystectomy. NIH consensus statement. 1992;10(3):1–20.
2.Leung JW, Liu YL, Leung PS, Chan RC, Inciardi JF, Cheng AF. Expression of bacterial β-glucuronidase in human bile: an in vitro study. Gastrointest Endosc. 2001;54(3):346–50.
3.Scientific Committee of the European Association for Endoscopic Surgery (EAES). Diagnosis and treatment of common bile duct stones (CBDS). Results of a consensus development con-ference. Surg Endosc. 1998;12:856–64.
4.Hungness ES, Soper NJ. Management of common bile duct stones. J Gastrointest Surg. 2006;10:612–9.
5.Yang MH, Chen TH, Wang SE, Tsai YF, Su CH, Wu CW, et al. Biochemical predictors for absence of common bile duct stones in patients undergoing laparoscopic cholecystectomy. Surg Endosc. 2008;22:1620–4. 196 L. L. Pereira and H. J. Asbun
6.American Society for Gastrointestinal Endoscopy (A.S.G.E) Standards of Practice Committee. The role of endoscopy in the evaluation of suspected choledocholithiasis. Gastrointest Endosc. 2010;71:1–9.
7.Narayanan SK, Chen Y, Narasimhan KL, Cohen RC. Hepaticoduodenostomy versus hepati-cojejunostomy after resection of choledochal cyst: a systematic review and meta-analysis. J Pediatr Surg. 2013;48(11):2336–42.
8.Luu C, Lee B, Stabile BE. Choledochoduodenostomy as the biliary-enteric bypass of choice for benign and malignant distal common bile duct strictures. Am Surg. 2013;79(10):1054–7.
9.Farrar T, Painter MW, Betz R. Choledochoduodenostomy. In the treatment of stenosis in the distal common duct. Arch Surg. 1969;98(4):442–6.
10.DuCoin C, Moon RC, Teixeira AF, Jawad MA. Laparoscopic choledochoduodenostomy as an alternate treatment for common bile duct stones after Roux-en-Y gastric bypass. Surg Obes Relat Dis. 2014;10(4):647–52.
11.Overby DW, Richardson W, Fanelli R. Choledocholithiasis after gastric bypass: a growing problem. Surg Obes Relat Dis. 2014;10(4):652–3.
12.Chander J, Mangla V, Vindal A, Lal P, Ramteke VK. Laparoscopic choledochoduodenostomy for biliary stone disease: a single-center 10-year experience. J Laparoendosc Adv Surg Tech A. 2012;22(1):81–4.
13.El Nakeeb A, Askr W, El Hanafy E, Atef E, Hamdy E, El Hemaly M, et al. Long term outcomes of choledochoduodenostomy for common bile duct stones in the era of laparoscopy and endos-copy. Hepato-Gastroenterology. 2015;62(137):6–10.
14.Priego P, Escrig J, ángel V, Villegas C, Salvador JL. Laparoscopic choledochoduodenostomy: an option in cases of obstructive biliary tract. Am Surg. 2015;81(5):E195–7.
15.Lechaux J-P, Lechaux D. Anastomoses biliodigestives dans la lithiase biliaire. EMC - Techniques chirurgicales - Appareil digestif. 2007;2:1–9.
16.Malik AA, Rather SA, Bari SU, Wani KA. Long-term results of choledochoduodenostomy in benign biliary obstruction. World J Gastrointest Surg. 2012;4(2):36–40.
17.Matsushima K, Soybel DI. Operative management of recurrent choledocholithiasis. J Gastrointest Surg. 2012;16(12):2312–7.
18. Jabłońska B, Lampe P. Reconstructive biliary surgery in the treatment of iatrogenic bile duct injuries. J Gastrointest Surg. 2009;13(6):1084–93.
19.Kadaba RS, Bowers KA, Khorsandi S, Hutchins RR, Abraham AT, Sarker SJ, et al. Complications of biliary-enteric anastomoses. Ann R Coll Surg Engl. 2016;23:1–6.
20.Goessmann H, Lang SA, Fichtner-Feigl S, Scherer MN, Schlitt HJ, Stroszczynski C, et al. Biliodigestive anastomosis: indications, complications and interdisciplinary management. Chirurg. 2012;83(12):1097–108.
21.Felder SI, Menon VG, Nissen NN, Margulies DR, Lo S, Colquhoun SD. Hepaticojejunostomy using short-limb Roux-en-Y reconstruction. JAMA Surg. 2013;148(3):253–7. discussion 257–8.
22.Ramboiu S, Ghiţă F, Nicoli RE, Georgescu I. The role of biliodigestive derivations in the treat-ment of choledocholithiasis. Curr Health Sci J. 2011;37(4):181–4. |