经皮内窥镜胃造口术(PEG)是一种内窥镜医疗程序,其中将一根管(PEG管)通过腹壁穿入患者的胃中,最常见的方法是在摄入量不足时(例如由于吞咽困难或镇静)。即使绕过嘴巴也可以提供肠内营养(利用胃肠道的自然消化过程);肠内营养通常比肠胃外营养更好(后者仅在必须避免胃肠道时使用)。 PEG手术是开放式胃造口术插入的一种替代方法,不需要全身麻醉。通常使用轻度镇静剂。通过使空肠延伸管(PEG-J管)穿过PEG管并通过幽门进入空肠,也可以将PEG管延伸到小肠中。
PEG肠内给药是社区患者最常用的营养支持方法。例如,由于对吞咽肌肉的控制不力,许多中风患者有吸入性肺炎的风险。一些将受益于维持营养的PEG。如果发生胃扭转,也可以插入PEG来使胃减压。
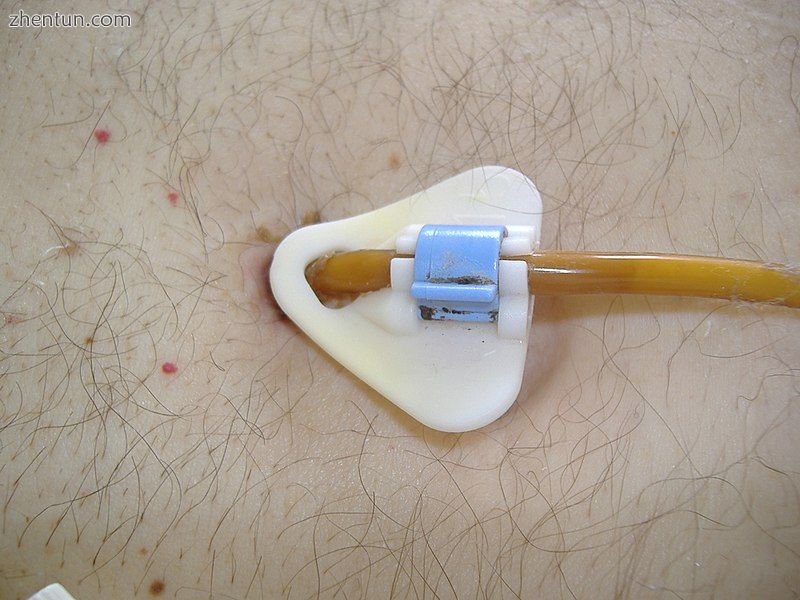
经皮内镜胃造口术
内容
1 适应症
2 技巧
3 禁忌症
3.1 绝对禁忌症
3.2 相对禁忌症
3.3 晚期痴呆
4 并发症
5 取下PEG管
5.1 适应症
5.2 技术
6 历史
7 参考文献
适应症
胃造口术可用于多种情况,通常是不可能进行正常(或鼻胃)喂养的情况。 这些情况的原因可能是神经方面的(例如中风),解剖方面的(例如在矫正过程中唇c裂)或其他原因(例如头颈部肿瘤的放射疗法)。
在某些情况下,无法进行正常或鼻胃喂养,胃造口术可能没有临床益处。 在晚期痴呆症中,研究表明,PEG的放置实际上并不能延长寿命。 相反,口服辅助喂养是优选的。 已经开发了质量改善方案,目的是减少痴呆患者的非受益性胃造口术的数量。
可以进行胃造口术以减轻肠恶性肠梗阻患者的胃内容物。 这被称为“放气PEG”,用于预防和控制恶心和呕吐。
胃造口术也可用于治疗胃扭转,其中胃沿其轴之一扭转。 这些管子(或多个管子)用于进行胃切除术,或将胃粘在腹壁上,以防止胃部扭曲。
PEG管可用于提供胃或手术后引流。
技术技巧
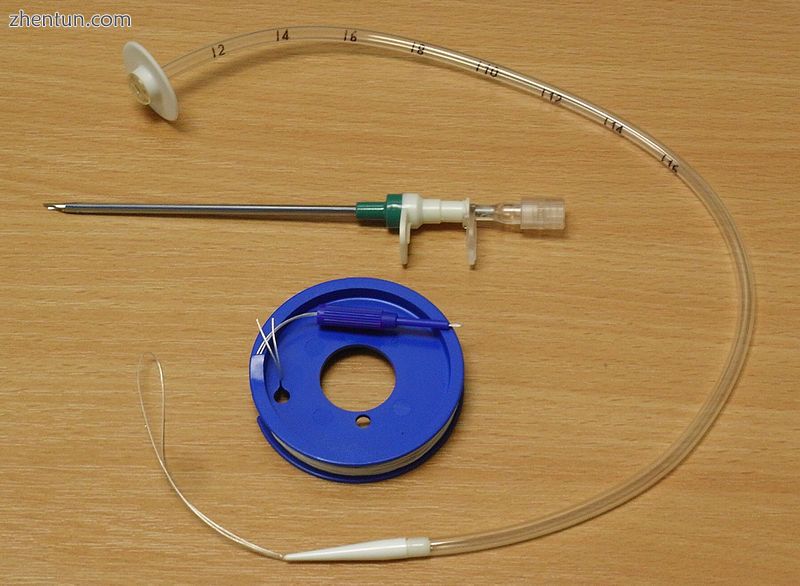
PEG管,套管和导丝(拉技术)
文献中已经描述了两种放置PEG的主要技术。
Gauderer-Ponsky技术涉及进行胃镜检查以评估胃的解剖结构。识别前胃壁并使用技术确保壁和皮肤之间没有器官:
数字压力被施加到腹壁,内镜医师可以看到该压痕使前胃壁凹陷。
透照法(透照法):可以通过腹壁看到胃内窥镜发出的光。
在较大的插管通过之前,将一根小的(21G,40mm)针头插入胃中。
使用血管导管通过小切口刺破腹壁,然后插入一根软导丝并从口中拉出。喂食管固定在导丝上,并穿过口,食道,胃并从切口中拉出。
在Russell导引管技术中,Seldinger技术用于将金属丝放入胃中,而一系列的扩张器用于增加胃造口术的尺寸。然后将管推入金属丝。
禁忌症
与其他类型的饲管一样,必须注意将PEG放入适当的种群中。以下是PEG使用的禁忌症:
绝对禁忌症
无法进行食管胃十二指肠镜检查
未矫正的凝血病
腹膜炎
不可治疗的(定位的)大量腹水
肠梗阻(除非将PEG排泄)
相对禁忌症
大量腹水
胃粘膜异常:大胃静脉曲张,门脉高压性胃病
先前的腹部手术,包括先前的部分胃切除术:增加胃壁和腹壁之间插入器官的风险
病态肥胖:难以通过数字压痕和透照确定胃位置
胃壁肿瘤
腹壁感染:增加PEG部位感染的风险
腹腔内恶性伴腹膜受累(肿瘤植入形成的通道,继而衰竭)
晚期痴呆
美国医学主任协会,美国老年医学会和美国临终关怀和姑息医学学会建议不要在患有晚期痴呆症的患者中插入经皮喂养管,而建议口服辅助喂养。晚期痴呆患者的人工营养既不能延长寿命,也不能提高其质量。它可能会增加患者吸入食物的风险,不会减轻痛苦,可能会导致体液超负荷,腹泻,腹痛和局部并发症,并可能减少患者所经历的人际互动。
并发症
胃造口术部位周围的蜂窝织炎(皮肤感染)
出血
在纽扣部位或胃的相对壁上的胃溃疡(“亲吻溃疡”)
肠穿孔(最常见的是横结肠)导致腹膜炎
肝左叶穿刺导致肝囊痛
胃瘘:如果喂食后很短的时间出现腹泻,可能会怀疑这种情况。 在这种情况下,饲料会从胃直接流向结肠(通常是横结肠)
胃分离
“埋藏的缓冲器综合征”(管子的胃部分迁移到胃壁中)
卸下PEG管
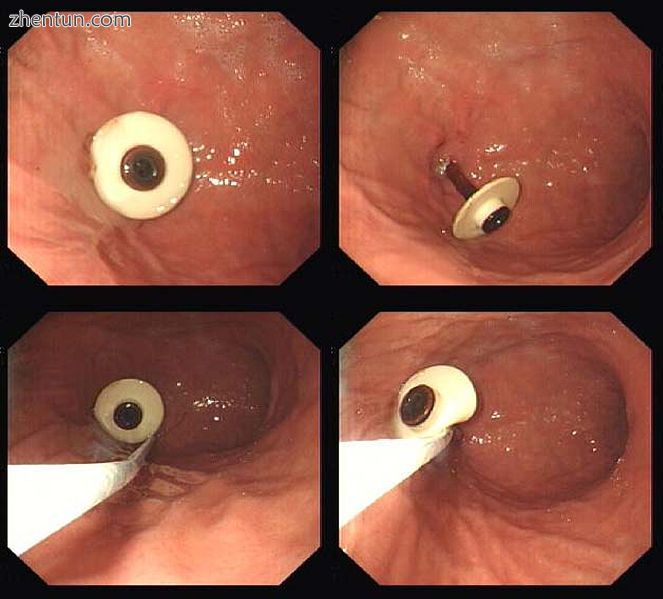
内窥镜下摘除PEG管
适应症
不再需要PEG管(中风或脑外伤后,头颈癌手术或放疗后吞咽)
持续感染PEG位点
PEG管的故障,破裂或退化(可以沿现有轨道放置新管)
“埋藏的保险杠综合症”
技术技巧
内窥镜上取下带有刚性,固定“保险杠”的PEG管。 将PEG管推入胃中,以便在保险杠后面可以看到该管的一部分。 然后将内窥镜圈套器穿过内窥镜,并越过保险杠,以便抓住保险杠附近的管子。 然后切开管的外部,将管抽回胃中,然后向上拉入食道并通过口取出。 PEG部位无需干预即可愈合。
具有可折叠或可放气的保险杠的PEG管可以通过牵引力移除(只需将PEG管从腹壁拉出)。
历史
1979年6月12日,在克利夫兰大学医院的彩虹婴儿和儿童医院对儿童进行的第一例经皮内镜胃造口术。 迈克尔·W·L博士 儿科医生Gauderer,内镜医师Jeffrey Ponsky医师和外科住院医师James Bekeny医师对4名12个月大口服摄入不足的儿童进行了手术。 该技术的作者Michael W.L. Dr. Gauderer和Jeffrey Ponsky博士于1980年首次发表了该技术。2001年,该程序的开发细节被发表,第一作者是该技术本身的创始人。
参考文献
"Discussion". BCM Gastroenterology Grand Rounds. Baylor College of Medicine.
Gauderer MW (2001). "Percutaneous endoscopic gastrostomy-20 years later: a historical perspective". J. Pediatr. Surg. 36 (1): 217–9. doi:10.1053/jpsu.2001.20058. PMID 11150469.
Murphy LM, Lipman TO (2003). "Percutaneous endoscopic gastrostomy does not prolong survival in patients with dementia". Arch. Intern. Med. 163 (11): 1351–3. CiteSeerX 10.1.1.610.6648. doi:10.1001/archinte.163.11.1351. PMID 12796072.
AMDA – The Society for Post-Acute and Long-Term Care Medicine (February 2014), "Ten Things Physicians and Patients Should Question", Choosing Wisely: an initiative of the ABIM Foundation, AMDA – The Society for Post-Acute and Long-Term Care Medicine, retrieved 20 April 2015.
Monteleoni C, Clark E (2004). "Using rapid-cycle quality improvement methodology to reduce feeding tubes in patients with advanced dementia: before and after study". BMJ. 329 (7464): 491–4. doi:10.1136/bmj.329.7464.491. PMC 515202. PMID 15331474.
Gail Waldby, "PEG-J Gastrostomy drainage jejunal feeding tubes" "Archived copy". Archived from the original on 2011-07-16. Retrieved 2010-10-16.
Deitel M, Bendago M, Spratt EH, Burul CJ, To TB (1988). "Percutaneous endoscopic gastrostomy by the "pull" and "introducer" methods". Can J Surg. 31 (2): 102–4. PMID 3349370.
Gastroenterological endoscopy. Meinhard Classen, G. N. J. Tytgat, Charles J. Lightdale. 2002. ISBN 978-1-58890-013-5
Lay summary: "Feeding tubes for people with Alzheimer's disease: When you need them — and when you don't" (PDF). Consumer Reports. Retrieved 6 December 2013.
"White Paper on Surrogate Decision-Making and Advance Care Planning in Long-Term Care". American Medical Directors Association -. Retrieved 6 December 2013.
Daniel, Kathryn; Rhodes, Ramona; Vitale, Caroline; Shega, Joseph (May 2013). "Feeding Tubes in Advanced Dementia Position Statement" (PDF). American Geriatrics Society. Retrieved 6 December 2013.
Buff, Daniel D. (Spring 2006). "Against the Flow: Tube Feeding and Survival in Patients with Dementia" (PDF). AAHPM Bulletin. American Academy of Hospice and Palliative Medicine. 7 (1). Retrieved 6 December 2013.
Siamak Milanchi and Matthew T Wilson (January–March 2008). "Malposition of percutaneous endoscopic-guided gastrostomy: Guideline and management". J Minim Access Surg. 4 (1): 1–4. doi:10.4103/0972-9941.40989. PMC 2699054. PMID 19547728.
Walters G, Ramesh P, Memon MI (2005). "Buried Bumper Syndrome complicated by intra-abdominal sepsis". Age and Ageing. 34 (6): 650–1. doi:10.1093/ageing/afi204. PMID 16267197.
Gauderer MW, Ponsky JL, Izant RJ (1980). "Gastrostomy without laparotomy: a percutaneous endoscopic technique". J. Pediatr. Surg. 15 (6): 872–5. doi:10.1016/S0022-3468(80)80296-X. PMID 6780678. |