结肠直肠息肉是出现在结肠或直肠内膜的息肉(肉质生长)。 未经治疗的大肠息肉可发展为大肠癌。
大肠息肉通常按其行为(即良性与恶性)或原因(例如由于炎症性肠病)分类。 它们可能是良性的(例如增生性息肉),恶变前的(例如肾小管腺瘤)或恶性的(例如大肠腺癌)。
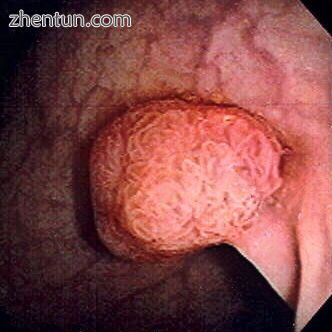
结肠镜检查显示乙状结肠息肉。直径约1厘米。通过网罗烧灼除去息肉。
内容
1 体征和症状
2 结构
3 遗传学
3.1 家族性腺瘤性息肉病
3.2 遗传性非息肉性大肠癌(林奇综合征)
3.3 Peutz–Jeghers综合征
3.4 青少年息肉综合征
4 类型
4.1 比较
4.2 增生性息肉
4.3 肿瘤性息肉
4.3.1 腺瘤
4.4 瘤状息肉
4.5 炎性息肉
5 诊断
5.1 图库
5.2 NICE分类
6 预防
7 治疗
8 参考文献
体征和症状
大肠息肉通常不伴有症状。当它们出现时,症状包括大便带血;大便次数或一致性的改变,例如一周或更长时间的便秘或腹泻;和失血引起的疲劳。铁缺乏症引起的贫血也可能由于慢性失血而引起,即使没有血便也是如此。另一个症状可能是粘液产生增加,特别是涉及绒毛状腺瘤的粘液产生。大量产生的粘液会导致钾的流失,偶尔会导致有症状的低钾血症。有时,如果息肉大到足以引起肠梗阻,则可能会出现恶心,呕吐和严重的便秘。
结构
息肉是有蒂的(通过柄附着在肠壁上)或无蒂的(直接从壁上生长)。: 1342除了粗略的外观分类,它们还被组织学上的外观进一步分为管状腺瘤,它们是管状腺体,绒毛状腺瘤是长手指状的表面突起,而微管腺瘤则兼具两者的特征。:1342
遗传学
导致大肠息肉形成增加的遗传综合征包括:
家族性腺瘤性息肉病(FAP)
遗传性非息肉性大肠癌
Peutz–Jeghers综合征
青少年息肉综合征
一些基因与息肉病相关,如GREM1,MSH3,MLH3,NTHL1,RNF43和RPS20。
家族性腺瘤性息肉病
主条目:家族性腺瘤性息肉病
家族性腺瘤性息肉病(FAP)是遗传性癌症综合征的一种形式,涉及位于q521染色体上的APC基因。该综合征最初于1863年由Virchow在一个结肠中有多个息肉的15岁男孩中描述。该综合征在早期就涉及多个息肉的发展,那些未经治疗的息肉最终都会发展为癌症。该基因在具有突变的基因中表达100%,并且是常染色体显性基因。 10%至20%的患者有阴性家族史,并自发种系突变而获得综合征。新诊断患者的平均年龄为29岁,新发现的结直肠癌的平均年龄为39岁。建议对受影响的患者进行更年轻的筛查,以便对其进行治疗和预防,并对其进行手术,去除受影响的组织。
遗传性非息肉性大肠癌(林奇综合征)
主条目:遗传性非息肉性大肠癌
遗传性非息肉性大肠癌(HNPCC,也称为Lynch综合征)是遗传性大肠癌综合征。它是美国大肠癌最常见的遗传形式,约占所有癌症病例的3%。它于1885年在密歇根大学被Alder S. Warthin首次认可。后来由亨利·林奇(Henry Lynch)进行了进一步研究,他认识到常染色体显性遗传传播方式与那些患癌的患者相对较早发病(平均年龄44岁),近端病变的发生率更高,主要是粘液性或低分化腺癌,同步和异时的数量更多癌细胞,手术干预后效果良好。在确定潜在的遗传机制之前,最初使用阿姆斯特丹标准来定义林奇综合征。该标准要求患者必须有3个家庭成员,所有患有结肠直肠癌的一级直系亲属,至少涉及2代,并且在做出诊断时至少有1个受影响的人年龄小于50岁。阿姆斯特丹标准过于严格,后来扩展到包括子宫内膜癌,卵巢癌,胃癌,胰腺癌,小肠癌,输尿管癌和肾盂癌。该综合征患者患癌症的风险增加与DNA修复机制的功能障碍有关。分子生物学家已将该综合征与特定基因(例如hMSH2,hMSH1,hMSH6和hPMS2)联系起来。
Peutz–Jeghers综合征
主要文章:Peutz–Jeghers综合症
Peutz-Jeghers综合征是一种常染色体显性遗传综合征,表现为错构瘤性息肉,其表现为肠道组织的杂乱无章的生长,以及嘴,嘴唇和手指的内层色素沉着过度。该综合征最初由哈钦森(Hutchinson)于1896年指出,后来由皮乌茨(Peutz)分别描述,然后于1940年由杰格斯(Jehghers)再次提及。该综合征与丝氨酸-苏氨酸激酶11或STK 11基因功能异常有关,患肠道癌的风险增加2%至10%。该综合症还会导致肠外癌症的风险增加,例如涉及乳腺癌,卵巢癌,子宫颈癌,输卵管癌,甲状腺癌,肺癌,胆囊癌,胆管癌,胰腺癌和睾丸癌。息肉经常流血并可能导致阻塞,需要手术治疗。任何大于1.5厘米的息肉都需要切除,应密切监测患者并每2年进行一次恶性筛查。
青少年息肉综合征
主条目:少年息肉综合征
少年息肉综合征是一种常染色体显性遗传综合征,其特征在于肠道癌和肠外癌症的风险增加。 由于肠中蛋白质的损失,常伴有出血和肠梗阻以及低血清白蛋白。 该综合征与SMAD4的功能障碍有关,SMAD4是一种抑癌基因,在50%的病例中可见。 患有多发性息肉的个体至少有10%的机会发生恶性肿瘤,应接受腹部结肠切除术与回肠直肠吻合术,并通过直肠内窥镜进行密切监测。 对于未成年人息肉的患者,患者应进行内窥镜息肉切除术。
种类
各种类型的结直肠息肉的发病率和恶性风险。
大肠息肉大致可分为以下几类:
增生性息肉
主条目:增生性息肉
大多数增生性息肉见于结肠远端和直肠。它们没有恶性潜能,这意味着它们比正常组织更不可能最终成为癌症。
结肠右侧的增生性息肉确实显示出恶性潜能。这是通过影响DNA错配修复途径的多种突变而发生的。结果,复制过程中的DNA突变无法修复。这会导致微卫星不稳定,最终会导致结肠右侧息肉发生恶性转化。
肿瘤性息肉
肿瘤是其细胞失去正常分化的组织。它们可以是良性增长或恶性增长。恶性生长可能有原发性或继发性。腺瘤性息肉被认为是癌症的前兆,一旦恶性细胞穿过肌层粘膜并侵袭下面的细胞,癌症就会变成浸润性的。固有层以上可见的任何细胞变化均被认为是非侵入性的,并被标记为非典型或发育异常。任何浸润到肌层粘膜的浸润性癌都有可能发生淋巴结转移和局部复发,这将需要更积极和广泛的切除。 Haggitt标准用于对包含癌症的息肉进行分类,并基于穿透深度。 Haggitt的标准为0到4级,所有无蒂息肉浸润性浸润癌的定义为4级。
0级:癌症不会穿透肌层粘膜。
1级:癌症穿透肌层粘膜并侵袭下方的粘膜下层,但仅限于息肉的头部。
2级:癌症通过息肉的颈部侵入。
3级:癌症通过茎的任何部分侵入。
4级:癌症通过息肉柄下方但肠壁固有肌层上方的粘膜下层浸润。
腺瘤
主要文章:大肠腺瘤
肠肿瘤性息肉通常是良性的,因此被称为腺瘤。腺瘤是腺组织的一种肿瘤,尚未获得癌症的特性。
结肠的常见腺瘤(结直肠腺瘤)为管状,微管,绒毛和无柄锯齿状(SSA)。绝大多数(65%到80%)是良性肾小管型的,其中10%到25%的是微管性的,绒毛是最稀有的,为5%到10%的。
从其名称可以明显看出,无柄锯齿状和传统锯齿状腺瘤(TSA)具有锯齿状外观,可能很难在显微镜下将其与增生性息肉区分开。然而,区分这一点很重要,因为SSA和TSA有可能成为癌症,而增生性息肉则没有。
绒毛状细分具有最高的恶性潜能,因为它们通常具有最大的表面积。 (这是因为绒毛是进入内腔的突起,因此具有较大的表面积。)但是,如果它们的大小都相同,则绒毛状腺瘤比管状或微管状腺瘤更不可能发生癌变。
错构瘤性息肉
错构瘤性息肉是肿瘤,就像发育不良导致的器官生长一样。它们通常由组织混合物组成。它们包含充满粘液的腺体,保留囊肿,丰富的结缔组织和嗜酸性粒细胞的慢性细胞浸润。它们以宿主组织的正常速度生长,很少引起诸如压迫之类的问题。错构瘤病变的一个常见例子是草莓痣。经常发现瘤性息肉。发生在诸如Peutz-Jegher综合征或青少年息肉综合征的综合征中。
Peutz-Jeghers综合征与胃肠道息肉相关,并且在嘴唇,生殖器,颊粘膜足和手周围色素沉着增加。人们通常在9岁左右出现肠套叠后被诊断出Peutz-Jegher。息肉本身几乎不具有恶性潜能,但由于潜在的腺瘤共存,结肠恶性肿瘤的机率为15%。
幼虫息肉是错构瘤性息肉,通常在二十岁之前就很明显,但在成年人中也可以看到。它们通常是在直肠中发现的单发息肉,最常见于直肠出血。少年息肉综合征的特征是在结肠或直肠中存在多于五个息肉,或者在整个胃肠道中存在许多少年息肉,或者在具有少年息肉家族病史的任何人中存在任何数量的少年息肉。青少年息肉病患者患结肠癌的风险增加。
炎性息肉
这些是与诸如溃疡性结肠炎和克罗恩氏病的炎性病症相关的息肉。
诊断
可以使用粪便潜血测试,柔性乙状结肠镜检查,结肠镜检查,虚拟结肠镜检查,数字直肠检查,钡灌肠或药丸摄影机来检测结直肠息肉。
预防
人们认为饮食和生活方式在结直肠息肉的形成中起着重要作用。研究表明,食用煮熟的绿色蔬菜,糙米,豆类和干果与降低结肠直肠息肉的发病率之间存在保护性联系。
治疗
可以在结肠镜检查或乙状结肠镜检查中使用钢丝环将息肉切除,然后将其烧灼以防止出血。可以切除许多“反抗”息肉,包括大的,扁平的和横向扩散的腺瘤。通过一种称为内窥镜黏膜切除术(EMR)的技术进行内窥镜检查,该技术涉及在病灶下方注入液体以将其抬起,从而促进内窥镜切除。尽管有些注射液(例如SIC 8000)可能更有效,但可以使用盐水来产生升力。这些技术可以替代更具侵入性的结肠切除术。
参考文献
Marks, Jay W.; Anand, Bhupinder. "Colon Polyps: Symptoms, Causes, Cancer Risk, Treatment, and Prevention". Colon polyps center. MedicineNet. Retrieved 18 Jan 2020.
Phillips, Michael M.; Zieve, David; Conaway, Brenda (September 25, 2019). "Colorectal polyps". Medical Encyclopedia. MedlinePlus. Retrieved 18 Jan 2020.
"Colon polyps". Mayo Clinic. Mayo Foundation for Medical Education and Research. Retrieved 18 Jan 2020.
Quick CR, Reed JB, Harper SJ, Saeb-Parsy K, Burkitt HG (2014). Essential Surgery: Problems, Diagnosis and Management. Edinburgh: Elsevier. ISBN 9780702054839. OCLC 842350865.[page needed]
Classen, Meinhard; Tytgat, G.N.J.; Lightdale, Charles J. (2002). Gastroenterological Endoscopy. Thieme. p. 303. ISBN 1-58890-013-4.
Townsend CM, Beauchamp RD, Evers BM, Mattox KL, eds. (2015). Sabiston Textbook of Surgery E-Book (19th ed.). Philadelphia, Pennsylvania: Elsevier Saunders. ISBN 978-1-4377-1560-6 – via Google Books (Preview).
Valle L, de Voer RM, Goldberg Y, Sjursen W, Försti A, Ruiz-Ponte C, Caldés T, Garré P, Olsen MF, Nordling M, Castellvi-Bel S, Hemminmki K (October 2019). "Update on genetic predisposition to colorectal cancer and polyposis". Molecular Aspects of Medicine. Elsevier. 69: 10 (abstract) – via Science Direct.
Najjia N. Mahmoud, Joshua I.S. Bleier, Cary B. Aarons, E. Carter Paulson, Skandan Shanmugan and Robert D. Fry (2017). Sabiston Textbook of Surgery. Elsevier.[page needed]
Finlay A Macrae. "Overview of colon polyps". UpToDate. This topic last updated: Dec 10, 2018.
Robert V Rouse (2010-01-31). "Hyperplastic Polyp of the Colon and Rectum". Stanford University School of Medicine. Last updated 6/2/2015
Minhhuyen Nguyen. "Polyps of the Colon and Rectum". MSD Manual. Last full review/revision June 2019
Robert V Rouse. "Adenoma of the Colon and Rectum". Original posting/last update : 1/31/10, 1/19/14
Bosman, F. T. (2010). WHO classification of tumours of the digestive system. Lyon: International Agency for Research on Cancer. ISBN 92-832-2432-9. OCLC 688585784.
Amersi, Farin; Agustin, Michelle; Ko, Clifford Y (2005). "Colorectal Cancer: Epidemiology, Risk Factors, and Health Services". Clinics in Colon and Rectal Surgery. 18 (03): 133–140. doi:10.1055/s-2005-916274. ISSN 1531-0043.
Alnoor Ramji. "Villous Adenoma Follow-up". Medscape. Updated: Oct 24, 2016
Rosty, C; Hewett, D. G.; Brown, I. S.; Leggett, B. A.; Whitehall, V. L. (2013). "Serrated polyps of the large intestine: Current understanding of diagnosis, pathogenesis, and clinical management". Journal of Gastroenterology. 48 (3): 287–302. doi:10.1007/s00535-012-0720-y. PMC 3698429. PMID 23208018.
Kumar, Vinay (2010). "17—Polyps". Robbins and Cotran pathologic basis of disease (8th ed.). Philadelphia, PA: Saunders/Elsevier. ISBN 978-1-4160-3121-5.
Stoler, Mark A.; Mills, Stacey E.; Carter, Darryl; Joel K Greenson; Reuter, Victor E. (2009). Sternberg's Diagnostic Surgical Pathology. Hagerstwon, MD: Lippincott Williams & Wilkins. ISBN 0-7817-7942-1.[page needed]
Calva, Daniel; Howe, James R (2008). "Hamartomatous Polyposis Syndromes". Surgical Clinics of North America. 88 (4): 779–817, vii. doi:10.1016/j.suc.2008.05.002. PMC 2659506. PMID 18672141.
Summers, Ronald M (2010). "Polyp Size Measurement at CT Colonography: What Do We Know and What Do We Need to Know?". Radiology. 255 (3): 707–20. doi:10.1148/radiol.10090877. PMC 2875919. PMID 20501711.
Luis Bujanda Fernández de Piérola, Joaquin Cubiella Fernández, Fernando Múgica Aguinaga, Lander Hijona Muruamendiaraz and Carol Julyssa Cobián Malaver (2013). "Malignant Colorectal Polyps: Diagnosis, Treatment and Prognosis". Colonoscopy and Colorectal Cancer Screening: Future Directions. doi:10.5772/52697. ISBN 9789535109495. Creative Commons Attribution 3.0 License
Hattori, Santa (2014). "Narrow-band imaging observation of colorectal lesions using NICE classification to avoid discarding significant lesions". World Journal of Gastrointestinal Endoscopy. 6 (12): 600. doi:10.4253/wjge.v6.i12.600. ISSN 1948-5190.
Tantamango, Yessenia M; Knutsen, Synnove F; Beeson, W. Lawrence; Fraser, Gary; Sabate, Joan (2011). "Foods and Food Groups Associated with the Incidence of Colorectal Polyps: The Adventist Health Study". Nutrition and Cancer. 63 (4): 565–72. doi:10.1080/01635581.2011.551988. PMC 3427008. PMID 21547850.
Hoff, RT; Lakha, A (1 February 2020). "Rectal Tubulovillous Adenoma". The Journal of the American Osteopathic Association. 120 (2): 121. doi:10.7556/jaoa.2020.024. PMID 31985762.
"How I Do It" – Removing large or sessile colonic polyps. Archived 2008-04-11 at the Wayback Machine Brian Saunders; St. Mark’s Academic Institute; Harrow, Middlesex, UK. Retrieved April 9, 2008. |