7.1流行病学和病因学
良性胆管狭窄的病因多种多样。在最近的过去,西方国家良性胆管狭窄的最常见原因似乎是术后原因,而在亚洲则是由华南部分地区的华支睾吸虫感染引起的。随着亚洲日益富裕以及亚洲移民涌入西方,这种情况可能不再适用。良性胆管狭窄的病因可大致分为术后,炎症和感染。
7.1.1术后
7.1.1.1胆囊切除术
在胆管重建或原位肝移植后,手术损伤(最常见于腹腔镜胆囊切除术后)可继发狭窄。在先前对42,474例接受开腹胆囊切除术的患者进行的分析中,发现开放式胆囊切除术引起的狭窄风险为0.1%至0.2%。随着1985年腹腔镜胆囊切除术的出现,这一比例已增加到2.8%。据估计,每年有1400-7700名患者在腹腔镜胆囊切除术中遭受严重的胆管损伤。最初的研究表明,外科医生在第一次习惯腹腔镜手术时必须适应陡峭的学习曲线,最近的研究表明,胆管损伤率在0.2%到1.1%之间的国家数据库表明,胆管损伤不能单独归因于学习曲线。
腹腔镜胆囊切除术的大多数胆管损伤与欣赏或定义解剖结构的错误有关,并伴有胆囊或Calot区域的急性或慢性炎症。被称为“经典损伤”的是,胆总管最常被误认为是胆囊管,而不太常见的是,异常导管被误诊为胆囊管。被认为是腹腔镜方法固有的其他因素包括二维视图,触觉不足,对胆囊的牵引力不同,以及在Calot三角内不加区别地使用电烙术。已报告的减少腹腔镜胆囊切除术中胆管损伤的干预措施包括手术时间,患者选择,外科医生的强化训练,“关键安全观”的摄影记录(Strasberg等人于1995年首次描述),以及术中胆道造影的使用。
7.1.1.2肝移植
与肝移植相关的狭窄通常是由于手术技术和缺血的结合。肝脏移植后胆道并发症的发生率在活体肝移植和心脏死亡(DCD)肝移植后的捐赠中更高。肝移植术后10-20%的患者出现胆道并发症,其中最常见的是肝外胆管狭窄。这些患者中有75%在吻合部位或吻合口附近有狭窄。
根据呈现时间,可以将狭窄分类为早期(即在肝移植的1个月内)或晚期。早期狭窄可归因于手术技术,而后来出现的狭窄通常是动脉功能不全的结果。
狭窄也可以发生在胆道的任何部位,并且根据狭窄部位,可以分类为吻合口或非吻合口。吻合口狭窄是最常见的类型。它们通常是手术技术与局部缺血和纤维化愈合相结合的结果。另一方面,非吻合口狭窄被称为缺血性胆道病变。它们通常涉及肺门并伴有涉及肝内导管的多种狭窄。导致这种类型的严重发展的风险因素包括慢性输卵管阻塞,术后巨细胞病毒(CMV)感染,导致血管炎的ABO不相容性,以及原发性硬化性胆管炎(PSC)的存在。
7.1.2炎症
7.1.2.1慢性胰腺炎
慢性胰腺炎胆管狭窄的发生率为3%至46%。偶然发现了大量胆管狭窄的患者。慢性胰腺炎中的胰腺纤维化导致部分胆总管阻塞,导致门静脉压力增加,刺激导管增生和继发性胆管纤维化。由于胰腺纤维化倾向于在晚期胰腺疾病中发展,这些狭窄表现出对患有晚期疾病的患者和患有慢性钙化性胰腺炎的患者的偏爱。
7.1.2.2 IgG4胆管病
IgG4胆管病变是指胆管树中IgG4相关的全身性疾病的表现,并且可以与自身免疫性胰腺炎相关或作为孤立的胆道疾病发生。它可引起肝内,近端肝外或胰内良性胆管狭窄。通过提高丙种球蛋白(IgG)和自身抗体血清阳性而区分,作为胆管狭窄原因的自身免疫机制最初由Yoshida等人提出。在1995年。 Hamano等。后来证实日本硬化性胰腺炎患者的血清IgG4水平升高,而慢性胰腺炎,原发性胆汁性肝硬化,原发性硬化性胆管炎或干燥综合征患者则没有。尽管这些病症之间经常出现重叠,但Hamano的研究结果显示,硬化性胰腺炎是一种独特的疾病实体,与其他自身免疫疾病的免疫学不同。 IgG4-硬化性胆管炎的患病率仍然不明确,尽管最近一项日本全国性调查显示,与女性相比,男性(3.3男性:1名女性)的发病率更高,而IgG4-的平均年龄为69.3岁(47.6-87.4)硬化性胆管炎。肝内胆管病的诊断依赖于对皮质类固醇试验的组织学确认和/或治疗反应。
7.1.3感染
中华绒螯蟹(也称为中国肝吸虫)常见于东亚,是一种生活在人类胆道中的吸虫,它通过食用生淡水鱼获得感染。据报道,中国南方的侵染发生率高达70%,其生活方式和卫生条件有利于寄生虫的生命周期。在流行地区,它可引起胆道并发症,如肝内结石,复发性胆管结石,胆管炎,肝硬化,胰腺炎和胆管癌。中华鳖(C.keinensis)需要三种不同的宿主来完成其生命周期,即淡水螺,鱼和哺乳动物。淡水蜗牛在水中食用C. sinensis卵,并作为卵孵化成毛蚴的中间宿主,毛蚴生长成孢子囊,然后发育成,然后产生尾蚴。这些尾蚴被蜗牛甩到水中,在那里它们积极游动,找到它们的第二个中间宿主,即鲤科鱼。它们侵入鱼的皮肤并在那里成熟为囊蚴(幼虫)。这些幼虫可以在鱼类肌肉中存活长达1年。当人类摄取这些鱼类时,幼虫进入十二指肠会在几分钟内发生,并迅速迁移到胆管系统中。到达肝内胆管后,这些幼虫成熟为成人吸虫,可在人体内存活超过26年。每只蠕虫每天可以产生多达3000个卵子,这些卵子通过胆汁排泄到肠道系统中,然后用粪便排入水中,在那里它继续其生命周期。曾经是西方罕见病的地方,20世纪80年代亚洲移民的涌入也引起了人们对这些寄生虫的关注,这些寄生虫可以在人体内存活20多年。据报道,这些中国移民的患病率高达15.5%。
胆结核(TB)是胆管狭窄的罕见原因。只报告了少数病例,其中大多数病例发生在结核病普遍存在的亚洲。肝胆管结核可大致分为(1)肝结核瘤,(2)军肝结核,和(3)胆管结核。它们最常见的原因是来自门静脉的干酪样物质扩散到胆管中,但也可能是由于继发性炎症相关的结核性门静脉腺炎或干酪样物质通过Vater壶腹扩散而沿CBD上升。
临床特征和胆管造影通常不能明显区分胆管结石与胆管狭窄的其他原因,如胆管癌或原发性硬化性胆管炎。肝胆管结核的特征性胆管造影模式包括肝门部狭窄的肝门部狭窄,远端胆管长的平滑狭窄,远端肝内导管的修剪以及硬化性胆管炎样改变。沿着CBD的过程存在相关的散在的,“白垩的”和汇合的肝钙化或淋巴结型钙化有利于肝胆TB的诊断。大多数报道的结核性胆管狭窄病例是在手术后确诊的,其中结核病的组织病理学发现包括干酪性肉芽肿性炎症和Langhans巨细胞。尽管产量低,但在内镜逆行胰胆管造影术(ERCP)期间通过染色或培养胆汁液吸出物来检测酸性快杆菌(AFB)可以诊断出一些病例。来自胆汁的结核分枝杆菌的聚合酶链反应(PCR)技术也可能有帮助。
最初描述于1986年,发展中国家的人类免疫缺陷病毒(HIV)相关或后天免疫机能丧失综合症/艾滋病胆管病的发病率现在高于西方世界,主要是由于富裕,因此可以获得抗逆转录病毒疗法。潜在的机制被认为与机会性胆道感染有关,如隐孢子虫,微孢子虫,环孢子虫和鸟分枝杆菌 - 胞内分枝,导致慢性胆汁淤积状态。这导致了斑片状炎症,纤维化和肝内和/或肝外胆管狭窄的特征性组织学发现。体外实验还表明,在隐孢子虫感染存在下的活跃病毒复制可能增加胆管细胞凋亡。 HIV胆管炎被认为是硬化性胆管炎的继发形式,并且与晚期免疫抑制有关(CD4计数<100 / mm3)。最近,这种疾病已经被艾滋病病毒感染者诊断出来,这表明对抗逆转录病毒药物的抗药性越来越强。
一些证据还表明,组织胞浆菌病,巨细胞病毒,蛔虫和麝后睾吸虫等感染很少会导致胆管狭窄,本章将不再讨论细节。
7.2风险因素
7.2.1与患者相关的因素
虽然在前面的章节中我们已经描述了胆管狭窄的原因,但在本节中,我们将讨论发生这些疾病的预测因素和风险因素。
与胆道并发症增加相关的患者相关危险因素包括:
1.活动性炎症
2.严重的慢性炎症
3.活动性腹膜炎
4.异常的解剖学
5.延期转诊
6.出血素质增加导致难以止血
7.严重的肝脏疾病
7.2.1.1遗传学
IgG4胆管病是全身性纤维炎症状态的一部分,称为IgG4相关疾病。风险因素包括“蓝领工人”(例如建筑承包商,水管工)中的化学物质和毒素的长期暴露,过敏和/或特应性的临床病史以及其他自身免疫疾病的共存史可能有助于疾病发展。荷兰和英国(英国)队列的独立研究发现,61-88%的IgG4硬化性胆管炎患者具有“蓝领”职业暴露,而PSC患者为14%,其中22%为与PSC和血清IgG4水平升高。在汽车工业中长期暴露于溶剂,颜料,油,工业和金属粉尘是最常见的潜在职业危害之一。据报道,高比例的IgG4胆管病患者有长期过敏,外周血嗜酸性粒细胞增多和血清IgE升高。无论是IgG4胆管病本身遗传的过程还是导致嗜酸粒细胞增多和IgE升高的特应性仍然存在争议。
7.2.1.2术前临床预测因子
据报道,在急性胆囊炎期间进行腹腔镜胆囊切除术时,胆道损伤的发生率高于选择性环境。活动性炎症增加组织的血管分布和脆性,并促进粘连形成。另一方面,严重的慢性炎症通常导致收缩和收缩的胆囊,胆囊与其周围组织紧密结合。这些可能使解剖结构模糊,消除解剖平面,并增加手术的复杂性。
对241例连续原位肝移植的回顾性分析表明,术前血清胆红素水平是肝移植术后胆道并发症的独立预测因子。据推测,术前血清胆红素水平高的患者肝功能较差,植入后难以完全止血。结果,肝移植物的频繁移动和旋转,用于暴露腹膜后和肝十二指肠韧带以实现止血,可能导致轻微或未识别的胆管吻合的破坏。通常用于肝移植受者的类固醇等药物可能会损害伤口愈合并增加轻微渗漏。因此,吻合术后的炎症反应和纤维化可能导致吻合口狭窄。
7.2.2程序相关因素
在一项关于胆管损伤的回顾性研究中,胆囊切除术后,开放性胆囊切除术和术中完全性胆管损伤被发现是良性胆管狭窄发展的最有预测性。作者推测,开放性胆囊切除术中风险增加的原因可能与难以确诊的开放手术而不是腹腔镜手术的事实有关。
胆管狭窄是肝移植的主要并发症。尽管患者存活率很少受到影响,但患有胆管狭窄的受者的再次移植和移植物丢失率明显更高。肝动脉血栓形成和长时间的温暖和冷缺血时间独立地增加了严重形成的风险。虽然在吻合术中使用T形管可以监测胆汁流量并且可以轻松进行胆管造影,但它们也与胆管炎和胆漏率较高有关。复发性胆管炎的发生可能诱导导管壁纤维化,导致晚期狭窄。
在两项关于Whipple手术后胆管狭窄风险的研究中,小胆总管(CBD)直径<5.0 mm,并且使用6-0缝线进行修复也与胆管狭窄的未来发展有关。 - 通过小型CBD中的吻合术来应对技术挑战。
与胆道并发症增加相关的手术相关危险因素
1.胆囊切除术
(a)胆道分叉处或以上的伤害
(b)完全胆管损伤
(c)开腹胆囊切除术
2.肝移植/ Whipple的手术
(a)肝动脉血栓形成
(b)长时间的缺血时间
(c)使用支架或T形管夹板吻合术
(d)CBD直径<5mm
7.2.3外科医生相关因素
20世纪90年代的一些报告提出了“学习曲线”效应作为胆管损伤的危险因素。其中一个是1518例腹腔镜胆囊切除术的病例系列,其中显示大多数损伤发生在外科医生执行的前13个手术中。他们报告前13名患者的胆管损伤发生率为2.2%,而后续患者为0.1%。在腹腔镜学习曲线之外的时代,2005年至2010年间对超过150,000例腹腔镜胆囊切除术病例的研究表明,胆管损伤率已下降至0.08%。这个比率几乎相当于开腹胆囊切除术,反映了经验,先进的仪器和超越“学习曲线”的运动。
7.3病理生理学
胆管狭窄的病理生理学与其病因有关。
7.3.1医源性
在一项关于医源性CBD损伤的动物的研究中,显示胆管粘膜通常与慢性炎症愈合不良。粘膜下层的胶原蛋白过度沉积和重建不良导致瘢痕过度生长和随后的狭窄。肌纤维母细胞的存在被挑选出来作为瘢痕挛缩和狭窄的主要原因。在损伤部位发现的大量巨噬细胞和转化生长因子(TGF)-β1的高表达与胆道瘢痕的增殖密切相关。
7.3.2炎症
由于慢性胰腺炎中炎症诱导的输卵管纤维化,导致远端CBD狭窄。在多达85%的人中,CBD在其余部分向后穿过胰头,同时向后躺着。复发性急性炎症发作导致CBD的胰腺内部周围纤维化狭窄,并且更常见于晚期慢性胰腺炎,特别是钙化成分。由于穿过胰腺的CBD长度在1.5到6厘米之间变化,因此在临床实践中看到的狭窄长度也相应地变化。
由IgG4胆管病引起的胆管狭窄发展不同。虽然确切的致病机制仍不清楚,但易感遗传因素,先天性和获得性免疫异常,天然调节性T细胞减少,特异性B细胞反应可能参与其发展。 Okazaki等。设计了“诱导”和“进展”双相机制的概念来解释可能的致病机制。
他们假定减少的幼稚调节性T细胞(Tregs)诱导Th1免疫应答,导致促炎细胞因子(IFN-c,IL-1β,IL-2和TNF-α)释放到未知抗原,例如,自身抗原(LF,CA-II,CA-IV,PSTI和α-淀粉酶)或微生物(幽门螺杆菌,细菌和病毒)。随后,产生IgG,IgG4和自身抗体的Th2免疫应答可能有助于疾病进展。来自单核细胞和嗜碱性粒细胞的B细胞活化因子和来自诱导记忆性Treg的IL-10都可以上调IgG4的产生。从诱导型记忆中分泌的肿瘤生长因子-β(TGF-β)渗入相关器官的Treg可诱导纤维化。胆管壁中IgG4阳性浆细胞,stori形式纤维化和/或闭塞性静脉炎的大量浸润是特征性的并且称为淋巴浆细胞性硬化性胆管炎(LPSC)。纤维蛋白原纤维形成机制主要发生在胆管的粘膜下层,使上皮保持完整。
7.3.3感染
在肝脏华支睾吸虫病中,未成熟的蠕虫附着在CBD内层上,沿着导管的上皮内层迁移,并在肝内导管内成熟成成虫。这种未成熟蠕虫的迁移使胆管上皮受到创伤,导致溃疡和脱屑。上皮损伤导致腺瘤性增生和杯状细胞化生,其形成纤维组织和广泛的胆管增厚(即包裹管纤维化)。反复接触可能引起胆管树的弥漫性受累,导致肝硬化。
肝胆管结核通常是通过血源性途径侵入结核分枝杆菌生物体引起的,从肺部活动性或非活动性结核感染到肝动脉,或不常通过门静脉(特别是并发胃肠道结核)感染) 。其他罕见的侵袭途径包括通过淋巴管扩散或通过门静脉进入门静脉的结核淋巴结破裂。胆管结核可以表现为四种方式,即(1)胆管肉芽肿破裂进入胆管导致胆道结核性狭窄或胆管炎,(2)门静脉淋巴管破裂进入胆管的邻近壁,(3)门静脉周围/胰周结核性腺炎或泛结核性结核性肿块导致继发性炎症或压迫,(4)结核病治疗后炎症后狭窄,(5)结节性假性肿瘤压迫。
7.4分类
胆管狭窄有几种分类;这些可分为与胆管损伤相关的胆管狭窄,肝移植后胆管狭窄的IgG4胆管狭窄和慢性胰腺炎的胆管狭窄。
7.4.1与胆管损伤相关的胆管狭窄
已经提出了几种用于胆管损伤的分类,但是没有一种被普遍接受,因为每种分类都有其自身的局限性。临床医生最常用的是Bismuth的分类和Strasberg的分类。
Bismuth的分类用于确定胆管狭窄的患者,并且基于1978年胆管狭窄的位置(表7.1)。铋型I型狭窄位于左肝管和右肝管汇合处(肝分叉处)远端> 2 cm处(图7.1)。 II型狭窄位于肝分叉处<2 cm处(图7.2)。 III型病变存在于分叉处。 IV型病变涉及右肝管或左肝管,而V型病变延伸至右肝或左肝分支管。
Strasberg的分类用于胆漏,侧面损伤和横断的急性损伤。 Strasberg A型损伤是指仍然与CBD连续的小管道的胆汁泄漏。这些泄漏可能发生在胆囊管或肝床,其表现和管理几乎完全相同。 B型损伤是由胆管系统的部分闭塞引起的,主要是由于右肝管异常的损伤。异常管道可以是节段管道,部门管道,或甚至是主右管道。当这是横切而没有闭塞时,它被认为是C型损伤。 C型损伤通常在术后早期诊断。 Strasberg的D型损伤涉及肝外胆管的侧向损伤,其可能是CBD,肝总管或右胆管或左胆管。它通常需要进行剖腹手术以进行修复,这可能会导致CBD狭窄。主要胆管的周围损伤被归类为E型损伤(与铋类I至V相关)。 E型损伤导致肝实质通过导管狭窄,切除或消融与下导管和十二指肠分离(表7.2)。
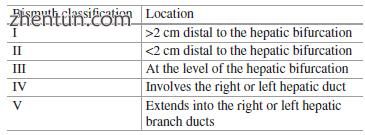
表 7.1 Bismuth’s
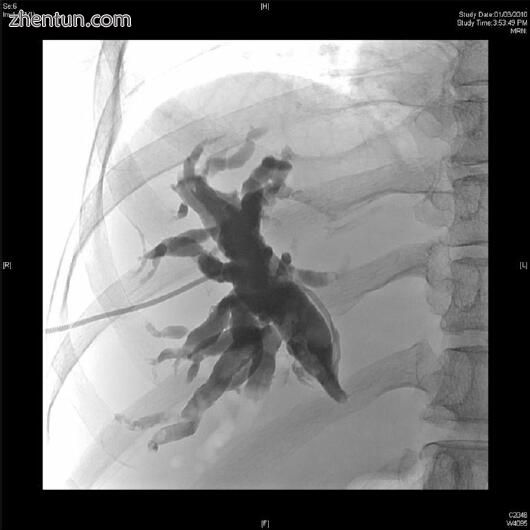
图7.1腹腔镜胆囊切除术后1型胆道狭窄经右肝前胆管经皮肝穿刺胆管造影明确解剖
7.4.2 IgG4胆管病
Ohara等。 根据狭窄和鉴别诊断的位置设计了IgG4胆管病的分类。
1型:仅在远端胆总管狭窄,这通常发生在泛气肿的癌症中。
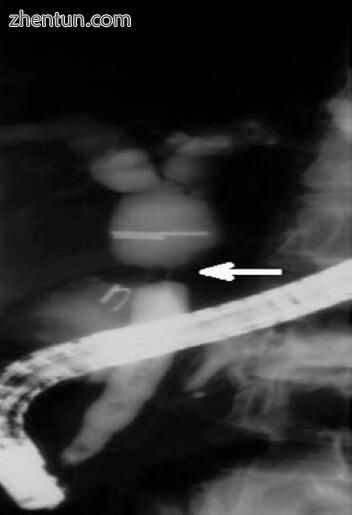
图7.2腹腔镜胆囊切除术后胆道狭窄2型胆总管狭窄
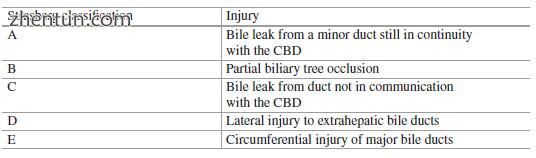
表7.2 Strasberg对胆管损伤的分类
7.4.3肝移植术后胆道狭窄
李等人。提出了基于胆管树胆管造影的肝移植术后肝内胆管狭窄(IHBS)的分类。
作者将IHBS患者分为四组:
单侧焦点(UF) - 仅限于单侧半肝的节段性分支
汇流(CO) - 汇合水平的几个限制双边多焦点(BM) - 双边多重狭窄
弥漫性坏死(DN) - 长段弥漫性外周导管闭塞或破坏中央建筑完整性
该分类用于评估干预后的预后。该研究报道,用UF或CO分类为IHBS的患者预后较好,因为他们的并发症更易于用较少的介入治疗来控制。另一方面,只有一半的患者被归为IHBS和BM,经历了更积极的反复干预,经历了症状改善。 DN类型分类与没有及时再次移植的最差预后相关,因为该病症不受介入治疗控制,因此与高移植物失败率相关。
7.4.4慢性胰腺炎致胆道狭窄
为了区分和表征由于其他原因引起的慢性胰腺炎导致的胆总管狭窄,Caroli设计了一种分类系统,包括五种类型的胆管狭窄,基于它们的胆管造影表现。
I型:长期胰房周围狭窄
II型:胆总管扩张伴Oddi括约肌狭窄
III型:沙漏狭窄
IV型:由于有症状
- IVa型囊肿
- IVb和IVc型癌症
V型:胰腺癌
7.5临床表现
胆管狭窄的症状通常是非特异性的,诊断通常在实验室检查后进行。患者可能出现胆汁泄漏或阻塞的特征,包括腹痛,发烧,厌食,瘙痒和呕吐。 Charcot三联症经常用于描述与上行性胆管炎相关的三种常见症状和体征,即右上腹疼痛,黄疸和发烧。这个是以法国神经学家让 - 马丁·夏科特(Jean-Martin Charcot)的名字命名的,他首先描述了十八世纪与这种疾病有关的症状和体征的组合。 Reynold和Everett后来将Charcot三联症与震惊和精神状态改变的特征结合起来,描述了五联体征和症状,提示阻塞性上行性胆管炎的诊断。这个五人组现在被称为雷诺五联征。
据报道,胆管损伤患者出现的黄疸发生率为15%至49%。在另一项研究中,在Whipple手术后发生胆道狭窄的352例患者中,有2%的患者中有86%在术后第5天出现新发黄疸。
腹痛通常是腹膜和内脏结构暴露于胆汁含量的结果。然而,在肝移植中,由于免疫抑制和肝去神经支配,可能缺乏经典的右上腹疼痛。胆汁泄漏(即外部胆瘘,胆汁瘤,胆汁性腹水和胆汁性腹膜炎)的表现方式也被证明是狭窄发展的不良预测因子。
7.6调查
7.6.1实验室调查
症状通常还伴随着肝功能测试中血清转氨酶或胆红素水平的增加。碱性磷酸酶(ALP)水平通常增加至正常值的三倍以上。这通常伴随着γ-谷氨酰转肽酶(GGT)和5'核苷酸酶的增加。凝血酶原时间(PT)和国际标准化比率(INR)也可以延长。
调查的一个重要方面是排除狭窄中潜在的恶性肿瘤,特别是那些没有任何先前胆道干预的患者。当ALP和AST水平显著升高,加上胆红素水平超过84微摩尔/升时,应怀疑是恶性肿瘤。肿瘤标志物如碳水化合物抗原19-9(CA 19-9)和癌胚抗原(CEA)也可以提高诊断产量。事实证明,CA 19-9对胆管癌的诊断敏感性高达53%,良性胆管狭窄组的真实阴性率为92%。
7.6.2超声波
腹部超声通常是对患者进行肝功能检查的阻塞图像成像的第一步,主要是为了评估胆管扩张和液体收集的存在。必须记住,当系统因医源性胆管损伤的胆汁泄漏而减压时,多达71%的患者可能没有胆道扩张。如果在超声波上发现集合,它可以用于指导经皮抽吸,这对于区分脓肿和胆汁瘤是有用的。
7.6.3 HIDA扫描
除常规经腹超声外,肝脏闪烁扫描(HIDA)是检测胆道梗阻的一种选择。胆囊切除术后扫描证实在预测梗阻方面具有93%的高灵敏度,总体准确率为80%,但特异性低,为64%。但是,它没有提供有关这些障碍物性质的大量信息。
7.6.4 CT胆管造影
胆管造影是一项研究,用于通过产生轴向和三维图像来评估泄漏或狭窄区域,提供传统MRCP不具备的功能维度。它还允许通过球囊扩张和支架术同时经皮治疗良性胆管狭窄。
7.6.5 MRCP
磁共振胰胆管造影(MRCP)非常适用于诊断可能的胆道疾病,特别是狭窄,扩张和大于3 mm的充盈缺损。对于狭窄检测,它在确定狭窄形成水平时具有高达87%的高灵敏度和94%的特异性。许多研究也表明它对肝外和肝内狭窄同样敏感。
与ERCP相比,MRCP还能够检测亚血管收集的存在并显示胆漏的部位。然而,与ERCP不同,MRCP缺乏治疗功能。对于小结石(≤3mm)和壶腹周围疾病(由于复杂的周围解剖结构),MRCP仍然受到限制。如果尽管MRCP发现阴性,临床上对胆总管结石的怀疑仍然很高,患者应接受ERCP或内镜超声检查(EUS)。
目前,使用弥散加权成像(DWI)来补充MRI仍存在争议。 2014年进行的一项研究比较了纯粹使用MRCP的结果与使用MRCP和DWI的结果。灵敏度从前者的61%增加到100%(P <0.001),后者的灵敏度从44%增加到90%(P = 0.002)。这些结果在后来的研究中存在争议,该研究显示诊断改善无统计学意义。
7.6.6 ERCP
ERCP在检测胆汁泄漏方面非常有效,灵敏度高达95%。它还提供临床医生治疗选择。 ERCP的使用特别有助于确定狭窄是否是恶性起源,阻塞性黄疸患者存在“双导管征”(胰管和CBD扩张)对诊断恶性病变的敏感性为85% 。
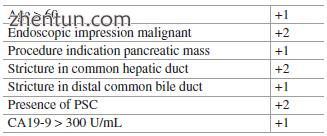
表7.3非典型胆道
在ERCP期间使用胆道刷来诊断恶性肿瘤是值得商榷的。胆道刷通常对恶性肿瘤具有高度特异性,其值接近90%但仅对56%敏感。 2013年,Burnett等人。发表了对1556例接受ERCP和胆道刷的患者的文献进行了为期10年的综述。它显示只有41.6%的敏感率,对于恶性肿瘤的检测,阴性预测值为58%。
已经提出胆管狭窄的扩张以提高刷牙的产量。 Mohandas等。在一项对64名患者的研究中,他们认为在ERCP期间将胆道结石扩张至10F规格会破坏肿瘤并增强胆汁细胞学的敏感性。这可以用作其他用于组织诊断恶性胆管狭窄的技术的辅助。
胆道细胞学检查的结果主要是良性,恶性或非典型。已经为那些具有“非典型”胆道刷结果的人开发了几种评分系统,包括非典型胆道刷评分(ABBS),见本文Sect。 7.2.2。评分为4或更高的患者被认为具有恶性肿瘤的高风险(表7.3)。
7.7治疗
内镜治疗已成为良性病因胆管狭窄的最佳初始治疗方法。由于其非侵入性,高风险患者的安全使用以及三级中心的易于接近性,内窥镜方法现在优选作为一线治疗。手术,传统上是良性胆管狭窄的主要治疗方法,但与显著的发病率相关,复发性狭窄率为10-30%。因此,良性胆管狭窄的治疗正在从手术治疗转向内镜治疗(图7.3),除了那些需要反复支架术或完全横断或结扎胆管的患者。通过经皮途径的第三种选择也被证明在患者具有胆汁性消化道吻合或严重低胆管狭窄病史的情况下是有利的。最终,治疗的目的应该是改善和维持胆管通畅,并通过最理想的手术方法防止狭窄复发。
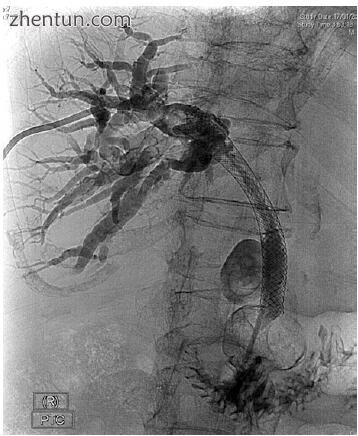
图7.3患有晚期合并症的患者通过ERCP进行胆总管狭窄的金属支架置入术
7.7.1经皮
Molnar和Stockum于1978年首次描述,良性胆管狭窄的经皮管理主要是通过球囊扩张和支架插入。治疗的主要指征是(1)当患者的病前病情较差且被认为不适合手术候选者时,(2)存在不利于内窥镜入路的改变的解剖结构,以及(3)需要早期治疗的脓毒性状态或立即胆管系统减压。主要禁忌症是存在任何不可纠正的出血性疾病。
经皮方法可以用超声或荧光透视(即经皮肝穿刺胆管造影)指导进行。特别是如果恶性,狭窄通常会导致胆管系统扩张,从而可以通过超声引导穿刺更容易进行经皮穿刺。然而,良性病因引起的胆道扩张通常不太明显;对于胆管树进入,超声引导穿刺将更加困难。在这种情况下,应该获得胆管造影图像,并且可以使用荧光镜引导的穿刺。在进入胆管系统时,通常引入导丝并穿过狭窄道进展。内外引流导管可以每3周插入和更换一次,直径较大,以逐渐扩张管道,或者可以每2-3周进行一次球囊扩张,在会话之间留下5根French管。前一种方法可能需要长达4-6个月的时间,使患者易于感染外线。据报道,治疗后,1年,2年,5年和10年的狭窄通畅率分别为84%,78%,74%和67%。
7.7.2内窥镜检查
在过去十年中,越来越多地使用内镜治疗良性胆管狭窄。成功率在74%至90%之间,远端狭窄的成功率高于近端肝门狭窄。去除支架后,2年内再狭窄的可能性约为20-30%。
为了使内窥镜治疗成功,需要采取积极的方法。多个塑料胆管支架通常每3-4个月定期更换至少一年,有或没有气囊扩张的狭窄。已经证明,与在同一时间段内将塑料支架原位留下相比,这可以提供更好的长期效果。 20世纪80年代后期也出现了自膨胀金属支架(SEMS),据报道,与塑料支架相比,它具有更高的通畅率。金属支架通常由不锈钢(钴 - 铬)或合金制成,例如合金。镍钛合金,可以完全扩展到6-10毫米的直径,典型的支架长度为4-12厘米。根据晶格结构,这些支架可分为闭孔型或开孔型,并根据金属纤维的编织进一步分为交叉线,钩线或钩线和交叉线结构。还开发了使用聚氨酯,硅树脂和聚四氟乙烯的覆盖材料的覆盖SEMS以克服限制并延长恶性狭窄的通畅持续时间。
使用直径为4-12mm的球囊进行球囊扩张,在导丝上前进并在透视引导下穿过狭窄部。所选球囊的大小取决于线索上方和下方的胆管大小。气球完全充气30-60秒,直到气球腰部消失。在手术后的前4周内,应使用较小直径的球囊进行球囊扩张,因为它会增加吻合口裂开的风险。
内镜治疗通常不适用于完全闭塞胆管的良性胆管狭窄患者。大多数良性狭窄可以使用标准的0.035英寸导丝进行穿越。推荐用于穿越非常严格的狭窄的几种策略包括使用具有倾斜尖端或较小直径导丝(即0.021英寸和0.018英寸)的完全涂覆的亲水导丝,并在狭窄部分下方充气石头提取气囊,同时施加向下张力以拉直胆管并修改导丝轴。一旦穿过狭窄,亲水导丝应更换为更硬的0.89 mm导丝或非亲水导丝,因为它们在导管更换期间不太可能丢失并允许随后的扩张和支架放置。其他可用于辅助导丝插入复杂良性胆管狭窄的选择是使用锥形尖端尺寸范围为3.9至4.9 Fr的可操纵导管或使用安装在3 Fr上的7-8.5 Fr螺钉型装置血管成形术气囊导管也可能是有用的。
良性胆管狭窄的内镜治疗也可根据其病因而变化。
7.7.2.1术后原因
在胆囊切除术和肝移植中,这些胆管狭窄的早期或晚期表现可影响内窥镜管理的功效。早期狭窄通常位于吻合处并且是手术技术的结果(即过度的导管组织解剖,过度使用电烙术和导管吻合的张力)。另一方面,延迟表现通常与缺血性损伤和纤维化相关,因此通常对内窥镜治疗的反应较少。
对胆囊切除术后良性胆管狭窄的研究表明,远端狭窄(即铋I和II)在内镜治疗后的成功率高于近端肝门狭窄(Bismuth III),成功率为80%,成功率为20%。据报道,1年通畅率为74-90%,而支架切除术后2年内的狭窄复发率为20-30%。
在肝移植后的前1-2个月内发生吻合口狭窄的患者对内镜下球囊扩张和支架置入的反应最好。在大多数情况下,通常可以实现狭窄的解决方案。晚期发作的患者通常需要多次内镜扩张和支架交换长达2年。同时使用球囊扩张术和支架置入术可获得70-100%的长期成功率,据报道,狭窄复发率约为18%。非吻合口狭窄,由于肝动脉血栓形成,增加了冷缺血时间,或ABO血型不相容仅占移植后所有狭窄并发症的10-25%。这些狭窄通常比吻合口狭窄多且长,位于肝门和肝内胆管。他们对内镜治疗的反应往往较低,长期治疗反应率为50-75%,往往需要更多的重复干预,并且复发的可能性更高。在这些情况下,内镜治疗可被视为再次移植的桥梁。
7.7.2.2慢性胰腺炎
对于具有胆道梗阻临床特征的患者,通常推荐手术胆道减压术。内窥镜管理是手术的替代方案,但更适合手术不良的患者,或手术旁路术前的短期治疗。周围的纤维化胰腺组织(而不是仅在吻合口狭窄中的纤维沉积)导致继发于胰腺炎的胆管狭窄对侵入性内窥镜治疗更具抵抗力。内镜治疗的长期成功取决于严格的解决方案和没有阻塞性症状。支架移位和闭塞是常见的并发症。与术后狭窄的内镜治疗类似,多支架交换在慢性胰腺炎中有更好的结果,总体成功率为65.2%。患有钙化性胰腺炎的患者和那些对随访的依从性差的患者在内镜治疗后的结果更差。
7.7.2.3原发性硬化性胆管炎
在PSC患者中,35-50%的患者出现长肝外显性胆管狭窄。具有这些显性狭窄的患者可以在PSC发生临床或生化恶化的情况下受益于内镜治疗。在这些情况下,内窥镜管理的目标是使用球囊扩张器扩张胆管狭窄达6-8mm,有或没有支架放置。短期支架置入约10天可能与bal-loon扩张一样有效,没有长期支架置入的并发症,如支架闭塞或移位。由于PSC患者的胆管炎发病率高于不患PSC的患者,建议对所有接受内镜治疗的PSC患者进行抗生素预防。
7.7.2.4 IgG4胆管病
IgG4相关性胆管炎(IAC)可引起肝内,近端肝外或胰内良性胆管狭窄。肝内IAC胆管狭窄与原发性硬化性胆管炎相似,但往往更节段,更长,常常影响远端胆总管。内窥镜支架置入可暂时缓解胆道梗阻。然而,主要治疗仍将是皮质类固醇。
7.7.3手术
当内窥镜技术无效时,应考虑手术治疗。 Roux-en-Y肝脏空肠吻合术(HJ)是最常用的胆道重建术(图7.4),尽管肝十二指肠吻合术可以选择性地用于Bismuth-Strasberg分类E1或E2狭窄。在此阶段,值得一提的是一些技术因素。首先,尽可能使用交叉的端侧肝空肠吻合术,但也可以使用侧对侧(非转移)肝脏空肠吻合术。在门静脉结构周围发炎密集的情况下,交感肝脏空肠吻合术在技术上具有挑战性。在这里应注意包围胆管,因为无意中损伤动脉(侧向)或门静脉/辅助动脉可能会发生在后方。在肝移植后的胆道重建中,这里的解剖结构可以大大改变。在识别胆管的情况下存在不确定性的情况下,可以使用蓝色(23G)针刺穿并抽吸结构以在解剖之前进行确认。其次,较小的导管可导致尺寸差异(在导管到导管的吻合术中)或吻合/切除/一阶/二阶导管可使吻合术在技术上具有挑战性。在交叉的端侧肝空肠吻合术中,可以通过使管道“刮”来扩宽导管。这里在管道中形成一个小切口,以提供更大的直径用于吻合。应注意胆管系统的血液供应。例如,在共同肝管的动脉供应位于3点和9点位置的情况下,前切口意味着吻合的血液供应不会受到损害,从而降低了狭窄形成的风险。类似地,对于左肝管的侧向吻合,管道可以平行于段IV的曲线向前打开,以提供更宽的吻合。作者常规进行中断前壁和“跳伞”连续后吻合术用于肝脏空肠吻合术。
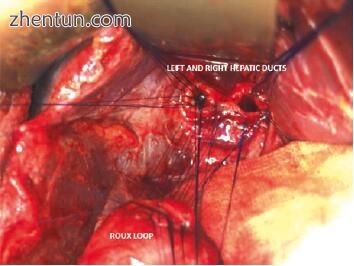
图7.4正在创建Roux-en-Y肝脏空肠吻合术。使用间断的5/0 PDS缝线进行左肠和右肝管与肠肠之间的端侧吻合。这里缝合线的后线在“跳伞”该肢并固定后层之前已固定到肠道肢上。已经放置(如图)在肝管上的前壁缝合线然后在肠道侧完成,然后固定
影响胆肠吻合结果的因素包括使用的手术技术,修复时间,任何血管损伤,吻合水平和任何相关的并发败血症。对于高水平的特征,使用Hepp-Couinaud方法进行无张力修复,良好暴露健康胆管对于获得最佳的长期结果至关重要。高伤害通常伴有肝动脉损伤。因此,有时需要右半肝切除术。
Hepp-Couinaud方法描述如下:
通过在位于近端肝外胆管系统上方的血管鞘底部切开Glissonian囊,暴露主肝管和左主肝管的起源。
Roux-en-Y环通过右横向结肠系统进行2-3厘米左右侧胆管肠吻合术。
7.7.3.1术后
如前一节所述,肝移植术后的吻合口狭窄最好通过内窥镜检查。当难以获得内窥镜检查狭窄时,建议采用经皮入路,报告成功率为40-80%。然而,这仍然被认为是二线治疗,因为手术的侵入性和相关的并发症,例如,胆漏和血友病,可导致严重的发病率。无论是内窥镜还是经皮入路,无并发症吻合口狭窄的长期成功率超过60%。
相比之下,非吻合口狭窄通常对内窥镜扩张和支架置入的反应不如吻合口狭窄。只有10-70%的非吻合口狭窄患者对内镜治疗有长期反应,而吻合口狭窄患者则为60-100%。在主要位于肝外胆管和导管分叉处的非吻合口狭窄的患者中,切除分叉和Roux-en-Y肝脏空肠吻合术可以是一种成功的治疗方法。然而,肝内缺血型胆管狭窄往往更加分散且难以控制,需要在多达50%的患者中进行重复移植或永久性留置经皮引流。
7.7.3.2原发性硬化性胆管炎
PSC的疾病进展不适用于任何药物治疗,而晚期PSC中唯一的定义治疗是肝移植。 PSC患者通常需要重复干预,这使得内镜干预成为首选方案。当内镜治疗失败时,可以考虑在没有肝硬化的患者中进行肝外胆管切除术,胆管造口术和经肝支架置入术。这与5%的5年生存率相关,而在有或没有支架置入的非手术胆管扩张术治疗的患者中,这一比例为59%。在弥漫性导管受累的情况下,肝移植是肝功能恶化和肝硬化患者的首选手术。据报道,复发性PSC可影响肝移植后的移植物存活。
7.7.3.3慢性胰腺炎
慢性胰腺炎的胆管狭窄往往发生在晚期疾病患者身上。这些患者通常伴有合并症,如糖尿病,外分泌胰腺功能不全和门静脉高压症。由于致密的纤维化组织和围绕这些狭窄的相关钙化,这些患者难以进行内窥镜治疗。大约10%的患者经历内窥镜插入支架衰竭并需要手术引流。
7.7.3.4 IgG4胆管病
IAC的自身免疫性胆管狭窄通常可以在急性期使用类固醇治疗来逆转。然而,在稍后阶段,狭窄经历不可逆的纤维化,并且不再仅用类固醇治疗。在这些情况下可能需要手术干预。
7.8未来方向
如前所述,区分恶性和良性胆管狭窄的诊断率仍然令人沮丧地低。这在两个方面变得困难:首先,接近胆管系统内的狭窄,其次,区分这两个临床实体的基于分子的测试。
最近接近胆管内病变的诊断工具是口腔胆管复制(POCS)。在该领域开发的主要仪器是SpyGlass系统(波士顿科学公司,纳蒂克,马萨诸塞州),在最初的原型上称为SpyGlass DS直接可视化系统。该工具允许在胆管树内插入光纤摄像机,后一种模型由于其锥形尖端而具有更容易插入的进步,由于120°数字视野而具有良好的可视性,以及注射和抽吸功能。 SpyGlass DS系统在小系列中显示出巨大的潜力,有助于胆管癌,PSC,IgG4胆汁淤积,术后胆漏和医源性狭窄患者的诊断和治疗产量。这种工具加上支架技术的不断进步,对于胆管狭窄的诊断和治疗选择具有很大的希望。
与治疗和诊断工具的进步同时,在分类良性和恶性疾病的胆管狭窄中进行了分子研究。蛋白质组学是蛋白质组的大规模鉴定,蛋白质组是基因组的功能性终产物。大量研究已经将胆道和尿液蛋白质组用于该领域的诊断目的并且最近进行了综述。最近的研究成功地确定了肽标记,当置于诊断模型中时,能够准确区分胆总管结石和PSC与胆管癌。然而,像这样的基于原生物学的方法受到批评,因为虽然诊断产量令人印象深刻,但肽标记具有有限的生物学效用,因为它们缺乏母体蛋白质的信息和(通常)可重复的结果。类似地,在代谢组学和脂质组学研究中已经在提高诊断产率方面取得了这些进展。
总之,胆管狭窄仍然是一个常见的临床问题。治疗这种疾病的主要方法是手术预防,准确诊断根本原因,并妥善治疗,导致许多作者将胆管结果列为肝胆外科的“致命弱点”。
参考:Surgical Diseases of the Pancreas and Biliary Tree |