角膜移植,也称为corneal grafting,是一种外科手术,其中受损的或患病的角膜被捐赠的角膜组织(移植物)取代。当更换整个角膜时,它被称为穿透性角膜移植术,当仅更换部分角膜时,它被称为板层角膜移植术。角膜成形术仅仅意味着对角膜进行手术。移植物取自最近死亡的个体,没有已知的疾病或可能影响捐赠组织存活机会或接受者健康的其他因素。
角膜是眼睛的透明前部,覆盖虹膜,瞳孔和前房。外科手术由眼科医生,专门研究眼睛的医生进行,并且通常在门诊进行。捐赠者可以是任何年龄,如Janis Babson的案例所示,她在10岁时捐献了她的眼睛。当药物,圆锥角膜保守手术和交联不能再治愈角膜时,进行角膜移植。
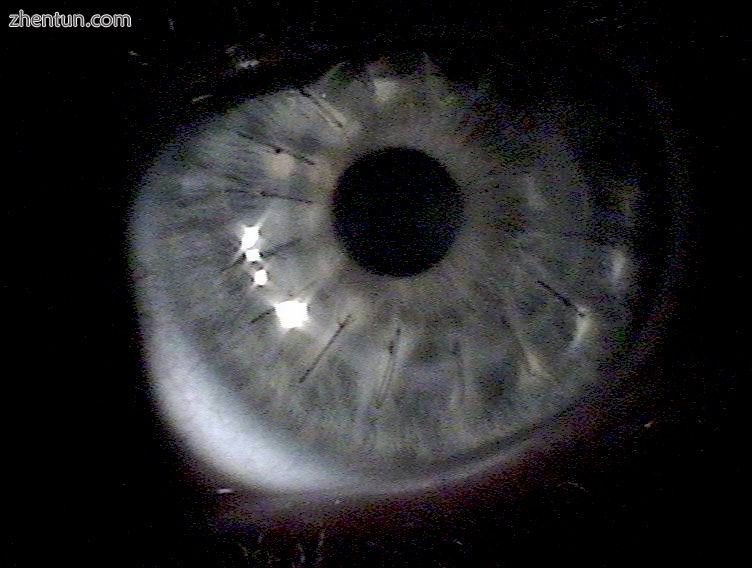
角膜移植术后约一周移植。 多次光反射表示角膜中的褶皱,后来被解析。
目录
1 医疗用途
2 风险
3 步骤
3.1 术前检查
3.2 穿透性角膜移植术
3.3 板层角膜移植术
4 合成角膜
4.1 波士顿角膜假体
4.2 AlphaCor
4.3 骨齿人工角膜移植术
5 预后
6 备选方案
6.1 隐形眼镜
6.2 光疗性角膜切除术
6.3 基质内角膜环段
6.4 角膜胶原交联
7 流行病学
8 历史
9 研究
9.1 高速激光器
9.2 DSEK/ DSAEK/ DMEK
9.3 干细胞
9.4 生物合成角膜
10 社会与文化
10.1 成本
11 参考资料
医疗用途
适应症包括以下内容:
光学:通过清除健康的供体组织替换不透明或扭曲的宿主组织来改善视敏度。该类别中最常见的适应症是假性大泡性角膜病,其次是圆锥角膜,角膜变性,角膜红斑和营养不良,以及角膜炎和创伤引起的瘢痕形成。
构造/重建:为了保留基质变薄和后淋巴结肿大的患者的角膜解剖和完整性,或重建眼睛的解剖结构,例如:角膜穿孔后。
治疗:去除对抗生素或抗病毒治疗无反应的发炎的角膜组织。
整形:改善角膜瘢痕患者的外观,使角膜呈现发白或不透明的色调。
风险
风险类似于其他眼内手术,但另外还包括移植物排斥(终身),分离或移位板层移植物和原发移植物失败。
还有感染的风险。由于角膜没有血管(它从房水中获取营养),它的愈合速度比皮肤上的切口要慢得多。虽然伤口正在愈合,但它可能会被各种微生物感染。通过抗生素预防(使用抗生素滴眼液,即使没有感染),这种风险也会降到最低。
存在角膜排斥的风险,其发生在约20%的病例中。[1]移植角膜后,任何时候都可能发生移植失败,甚至数年或数十年后。原因可能有所不同,但通常是由于新的伤害或疾病。治疗可以是医疗或手术,具体取决于个案。早期的技术失败原因可能是通过巩膜过度紧密的缝合线。
程序
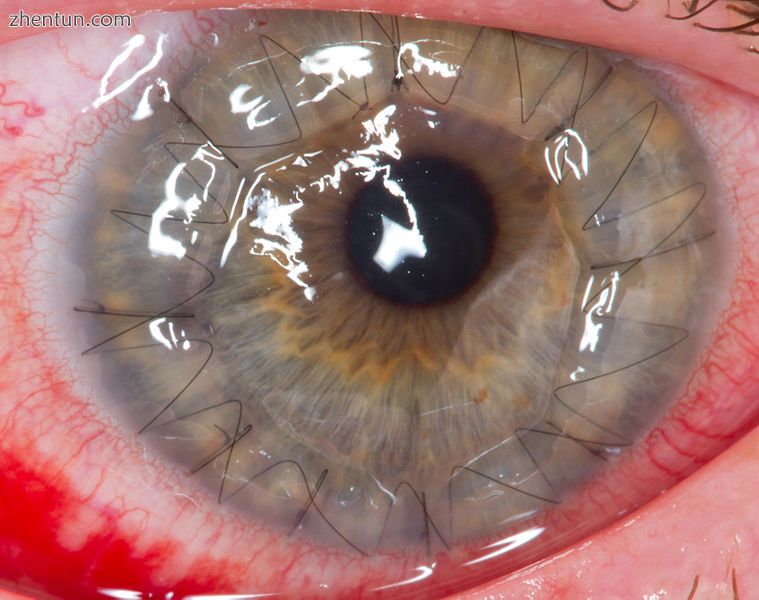
手术后一天进行角膜移植手术。
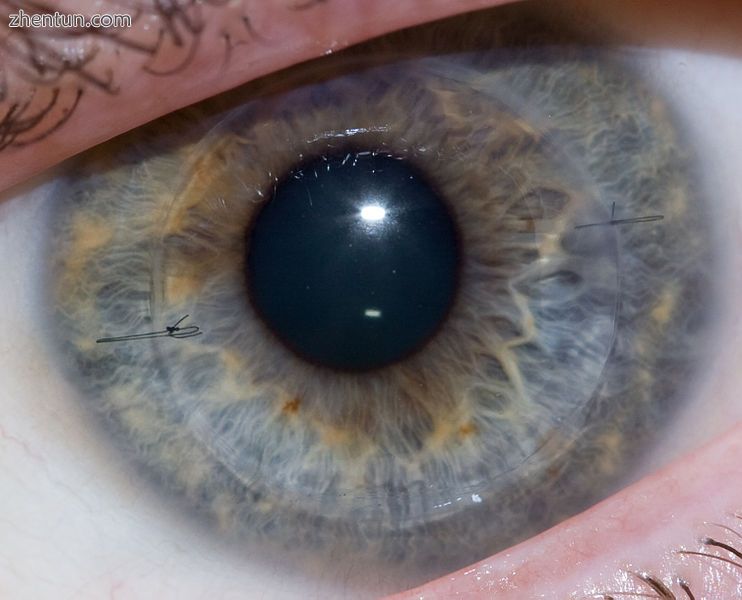
一年愈合后角膜移植,两针可见
在手术当天,患者到达医院或门诊手术中心,在那里进行手术。手术团队对患者进行简短的体检,并将其带到手术室。在手术室中,患者躺在手术台上,进行全身麻醉或局部麻醉和镇静剂。
在诱导麻醉的情况下,外科手术团队准备对眼睛进行操作并将眼睛覆盖在眼睛周围。放置眼睑窥器以保持睑打开,并且在眼睛上进行一些润滑以防止干燥。在儿童中,金属环被缝合到巩膜上,这将在手术期间提供巩膜的支撑。
术前检查
在大多数情况下,该人将在手术前的数周或数月内与他们的眼科医生会面进行检查。在检查期间,眼科医生将检查眼睛并诊断病情。然后,医生将与患者讨论病情,包括可用的不同治疗方案。医生还将讨论各种方案的风险和益处。如果患者选择进行手术,医生将让患者签署知情同意书。医生也可以进行体检和订购实验室测试,例如血液检查,X射线或心电图。
还将设置手术日期和时间,并告知患者手术将在何处进行。在美国,角膜的供应足以满足手术和研究目的的需求。因此,与其他移植组织不同,延迟和短缺通常不是问题。[2]
穿透性角膜移植术
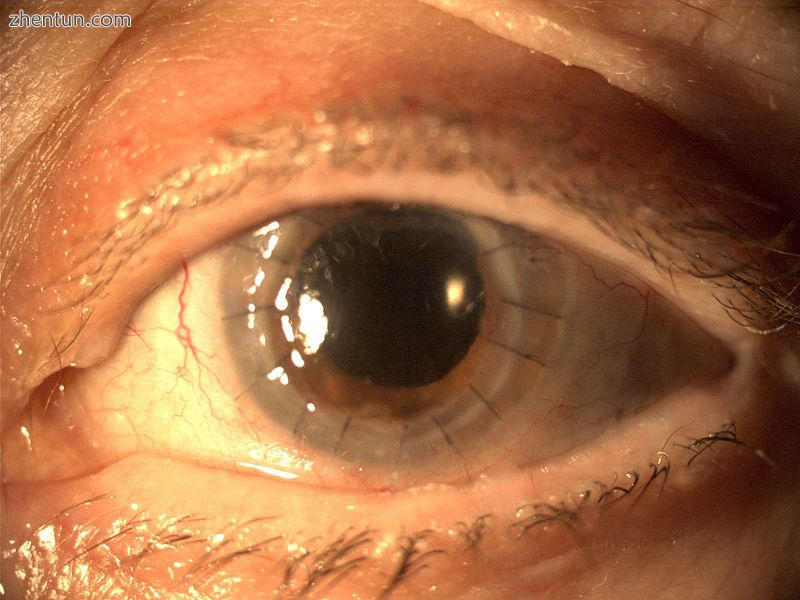
更换整个角膜
外科医生使用环钻(圆形切割装置)去除角膜圆盘,以切割供体角膜。然后使用第二环钻来移除患者角膜的类似尺寸部分。然后用缝合线将供体组织缝合在适当位置。
放置抗生素滴眼液,修补眼睛,将患者带到恢复区域,同时麻醉效果消失。患者通常在此之后回家,并在第二天看医生进行第一次术后预约。
层状角膜移植术
板层角膜移植术包括几种技术,其选择性地替换角膜的病变层,同时保留健康层。主要优点是改善了眼睛的构造完整性。缺点包括这些程序的技术上具有挑战性的性质,与全厚度角膜成形术相比,这些程序取代仅500μm厚的结构的部分,并且降低了供体/受体界面的光学性能。
深层前板层角膜移植术
在该过程中,移除中央角膜的前层并用供体组织替换。将内皮细胞和Descemets膜留在原位。该技术用于角膜前部混浊,疤痕和诸如圆锥角膜等扩张性疾病的情况。
内皮角膜移植术
内皮角膜移植术用后基质/ Descemets / endothelium(DSEK)或Descemets / endothelium(DMEK)的移植盘取代患者的内皮。
这种相对较新的手术彻底改变了角膜最内层(内皮)疾病的治疗方法。与全层角膜移植不同,手术可以用一根或不用缝线进行。患者可以在数天至数周内恢复功能性视力,而不是长达一年的全厚度移植。然而,澳大利亚的一项研究表明,尽管有益处,与全层角膜移植相比,DSEK中保持透明性的内皮细胞损失要高得多。研究得出结论,原因可能是手术期间组织操作更多。[3]
在手术期间,移除患者的角膜内皮并用供体组织替换。对于DSEK,供体包括一层薄的基质以及内皮,并且通常为100-150μm厚。使用DMEK,仅移植内皮。在术后即刻,将供体组织保持在适当位置,并在眼睛内部(前房)放置气泡。组织在短时间内自粘,空气被吸附到周围组织中。
并发症包括需要重新定位的供体组织的移位(“重新浮动”)。这比DMEK更常见于DSEK。供体组织中的折叠可能降低视力质量,需要修复。供体组织的排斥可能需要重复该过程。内皮细胞密度随时间逐渐降低可导致失去透明度并需要重复该过程。
内皮移植患者经常在20/30至20/40范围内获得最佳矫正视力,尽管有些达到20/20。移植物/宿主界面处的光学不规则性可将视力限制在20/20以下。
合成角膜
主要文章:角膜假体
波士顿角膜假体
波士顿Kpro 1型钛后板
波士顿角膜假体是迄今为止使用最广泛的合成角膜,2008年在全球范围内进行了900多种手术。波士顿KPro是在马萨诸塞州眼科和耳科医院开发的,由医学博士,医学博士Claes Dohlman领导。[4]
AlphaCor
在存在多个移植物失败或角膜移植术风险高的情况下,合成角膜可成功替代供体角膜。这种装置包括周边裙部和透明中心区域。这两部分通过互穿聚合物网络在分子水平上连接,所述互穿聚合物网络由聚甲基丙烯酸-2-羟乙酯(pHEMA)制成。 AlphaCor是美国FDA批准的合成角膜类型,直径7.0毫米,厚度0.5毫米。合成角膜的主要优点是它们是生物相容的,并且部件和装置之间的网络防止了在它们的界面处可能出现的并发症。一项大型研究的保留概率估计为2年随访时的62%。[5]
骨齿人工角膜移植术
主要文章:Osteo-Odonto-Keratoprosthesis
在用于帮助大多数残疾患者的非常罕见且复杂的多步骤外科手术中,将人的牙齿层移植到眼睛中,在移植的片中安装人造晶状体。
预测
通过角膜移植进行视力恢复和维持眼部健康的预后通常非常好。失败或保守预测的风险是多因素的。移植的类型,需要手术的疾病状态,受体眼的其他部分的健康以及甚至供体组织的健康都可以给予或多或少有利的预后。
大多数角膜移植导致视觉功能的显著改善多年或一生。在排斥或移植失败的情况下,通常可以重复手术。
备择方案
隐形眼镜
可以使用不同类型的隐形眼镜来延迟或消除角膜疾病中角膜移植的需要。
光疗性角膜切除术
仅影响角膜表面的疾病可以通过称为光治疗性角膜切除术(PTK)的手术来治疗。通过准分子激光和涂覆眼睛的调节剂的精确度,可以去除表面上的不规则性。然而,在推荐角膜移植的大多数情况下,PTK不会有效。
基质内角膜环段
在通过使用隐形眼镜不能进行视力矫正的角膜疾病中,可以使用基质内角膜环来使角膜变平,这旨在减轻近视和散光。在这个过程中,眼科医生在眼角膜上做一个切口,并在角膜基质层之间插入两个新月形或半圆形的环形段,瞳孔两侧各一个。[6]美国食品和药物管理局于2004年批准了基质内角膜环用于圆锥角膜患者,他们无法用眼镜或隐形眼镜充分矫正视力。它们是根据人道主义设备豁免批准的,[7] [8]这意味着制造商不必证明其有效性。
角膜胶原交联
角膜胶原蛋白交联可能会延迟或消除角膜圆锥形术和LASIK术后角膜扩张术中角膜移植的需要,但截至2015年,它缺乏足够的证据来确定它是否适用于圆锥角膜。[9]
流行病学
角膜移植是最常见的移植手术之一。[10]尽管全世界每年大约进行100,000次手术,但一些估计报告称,10,000,000人受到各种因角膜移植而受益的疾病的影响。[11]
在澳大利亚,每年约有2,000个移植物。[10] 根据NHS血液和移植,每年在英国进行2,300多次角膜移植手术。[12] 2005年4月1日至2006年3月31日期间,英国有2,503人接受了角膜移植手术。[13]
历史

Eduard Zirm

出生于西班牙的眼科医生Ramon Castroviejo早在1936年就成功进行了角膜移植手术。
第一次角膜移植于1905年由Eduard Zirm(现在的捷克共和国Olomouc眼科诊所)进行,使其成为首批成功完成的移植手术之一。该行动的另一个先驱是Ramon Castroviejo。俄罗斯眼外科医生Vladimir Filatov试图在1912年首次尝试移植角膜,并继续进行,逐渐改善,直到1931年5月6日,他成功地使用死者的角膜组织嫁接了一名患者。[14]他在1936年广泛报道了另一种移植手术,详细披露了他的技术。[15] 1936年,Castroviejo在先进的圆锥角膜病例中进行了第一次移植,显着改善了患者的视力。[16] [17]
威尔士国立医学院的临床教师都铎托马斯(Tudor Thomas)构思了角膜移植物供体系统的想法,并于1955年在东格林斯特德建立了眼库。[18]
手术显微镜的进步使外科医生能够更加放大手术视野,而材料科学的进步使他们能够使用比人类头发更精细的缝合线。
角膜移植成功的关键在于建立眼库。这些组织遍布全球,旨在协调向外科医生分发捐赠的角膜,并为研究提供支持。一些眼库还分发其他解剖学礼物。
研究
高速激光器
刀片正在被高速激光器取代,以使手术切口更精确。这些改进的切口允许角膜更快地愈合并且缝合线更快地被移除。与标准刀片操作相比,角膜愈合更强烈。这不仅可以显着改善视力恢复和愈合,还可以改善视觉效果。
自2004年以来,荷兰鹿特丹的Amnitrans Eyebank为DSEK,DSAEK,FS-DSEK和DMEK等先进的角膜移植手术提供预切割的供体角膜。 2007年,总部位于西雅图的世界领先的角膜组织库之一SightLife推出了一种使用飞秒激光制备捐赠角膜组织的方法。该过程称为定制角膜组织。
DSEK / DSAEK / DMEK
Melles等人已经介绍了内皮角膜移植术(EK)。在1998年。今天有三种形式的EK。深层状内皮角膜移植术(DLEK),其中受体角膜的后部被供体组织取代。 Descemet的剥离(自动)内皮角膜移植术(DSEK / DSAEK),其中患病的Descemet膜被移除并被健康的供体后移植物取代。移植组织可由外科医生的手准备或订购已准备好进行手术。 Ocular Systems是第一个在2005年为手术准备移植物的组织。[19] DSEK / DSAEK仅使用一个小的切口,可以自我密封,也可以用几根缝合线封闭。与传统的角膜移植方法相比,小切口提供了一些好处,例如穿透性角膜移植术。由于手术侵入性较小,DSAEK使眼睛比全厚度移植更强壮,更不容易受伤。新的医疗设备,如EndoSaver(专利申请中),旨在简化将内皮组织插入角膜的过程。[20]此外,DSAEK的视觉恢复速度更快。视力通常在一到六个月内恢复,而不是一到两年。
Descemet Membrane Endothelial Keratoplasty(DMEK)是最新的EK技术,其中移植了分离的Descemet膜。 DMEK手术是角膜病变部位的“喜欢类似”替代,视觉康复在90%的病例中为20/40或更好,在前三个月内在60%的病例中为20/25或更好。拒绝率较低(1%),视力恢复快于任何其他形式的角膜移植。在英国(2013年),DMEK可供皇家什鲁斯伯里医院的国家卫生服务部门的患者使用,[21] Calderdale和Huddersfield NHS Trust。[22]在沃辛医院(西萨塞克斯郡医院NHS基金会信托基金会)。[23]
并非所有患有角膜病变的患者都是内皮角膜移植术的候选者。这些程序纠正了角膜内皮功能衰竭,但无法矫正角膜瘢痕,变薄或表面不规则。目前有关DMEK移植物长期存活的数据有限,但早期适应症非常积极。即将进行的系统评价将寻求比较DMEK与DSAEK在Fuchs内皮营养不良和假性大泡性角膜病变患者角膜衰竭患者中的​​安全性和有效性。[24]
干细胞
有一种生物工程技术,它使用干细胞来制造角膜或部分可以移植到眼睛中的角膜。角膜干细胞从健康的角膜中移除。收集它们,并通过实验室程序制成五到十层细胞,可以缝合到患者的眼睛中。将干细胞置于已除去受损角膜组织的区域。对于那些无法通过常规角膜移植获得视力的人来说,这是一个很好的选择。辛辛那提大学医学院于2007年5月宣布的一项新发展将使用骨髓干细胞重新生长角膜及其细胞。这种技术在小鼠试验中证明是成功的,对那些患有角膜遗传性遗传退化病症的人有用,特别是如果其他手段如移植手术不可行的话。它比移植手术效果更好,因为这些干细胞能够保持分化和复制的能力,从而使疾病不再发生,更长久,更好。
生物合成角膜
2010年8月25日,来自加拿大和瑞典的研究人员报告了世界上前10位用生物合成角膜治疗的人的结果。植入角膜两年后,10名患者中有6名视力得到改善。 10个中有9个经历了细胞和神经再生,这意味着角膜细胞和神经长成了植入物。为了制作这种材料,研究人员将一种调节胶原蛋白自然产生的人类基因放入特制的酵母细胞中。然后,他们将所得材料模塑成角膜的形状。这项研究显示了这些生物工程角膜的潜力,但本研究的结果并不像人类供体角膜那样好。这可能会成为一种很好的技术,但是现在它还处于原型阶段,还没有为临床应用做好准备。结果发表在“科学转化医学”杂志上。[25]
社会与文化
成本
Lewin集团为美国眼库协会进行的2013年成本效益分析估计每次角膜移植的平均成本为16,500美元。[26]
参考:
Cornea transplant Risks - Tests and Procedures - Mayo Clinic
"Eye Banking FAQs". Eye Bank Association of America. Retrieved 2011-12-29.
Price MO, Gorovoy M, Benetz BA, Price FW, Menegay HJ, Debanne SM, Lass JH (2010). "Descemet's stripping automated endothelial keratoplasty outcomes compared with penetrating keratoplasty from the Cornea Donor Study". Ophthalmology. 117 (3): 438–44. doi:10.1016/j.ophtha.2009.07.036. PMC 2959124. PMID 20031230.
"The Boston Keratoprosthesis". Cataract & Refractive Surgery Today. September 2009. Archived from the original on 2011-07-23. Retrieved 2009-09-30.
Hicks CR, Crawford GJ, Dart JK, Grabner G, Holland EJ, Stulting RD, Tan DT, Bulsara M (October 2006). "AlphaCor: Clinical outcomes". Cornea. 25 (9): 1034–42. doi:10.1097/01.ico.0000229982.23334.6b. PMID 17133049.
Rabinowitz YS (2013). "INTACS for keratoconus and ectasia after LASIK". Int Ophthalmol Clin. 53 (1): 27–39. doi:10.1097/IIO.0b013e3182774453. PMC 3653443. PMID 23221883.
Zadnik K, Lindsley K (2014). "Intrastromal corneal ring segments for treating keratoconus (Protocol)". Cochrane Database of Systematic Reviews. doi:10.1002/14651858.CD011150.
Food and Drug Administration (26 July 2004). "INTACS Prescription Inserts for Keratoconus - H040002".
Sykakis, E; Karim, R; Evans, JR; Bunce, C; Amissah-Arthur, KN; Patwary, S; McDonnell, PJ; Hamada, S (24 March 2015). "Corneal collagen cross-linking for treating keratoconus". The Cochrane Database of Systematic Reviews. 3 (3): CD010621. doi:10.1002/14651858.CD010621.pub2. PMID 25803325.
"Corneal transplantation and donation". Better Health Channel. Victoria, Australia: Department of Health and Human Services. Retrieved January 27, 2019.
"Archived copy" (PDF). Archived from the original (PDF) on 2006-08-20. Retrieved 2006-06-19.
"Archived copy" (PDF). Archived from the original (PDF) on 2005-10-25. Retrieved 2006-06-19.
"Archived copy". Archived from the original on 2008-12-22. Retrieved 2006-06-19.
Vladimir Filatov, peoples.ru
Eye repair - TIME, Monday, Apr. 13, 1936
Castroviejo R (1948). "Keratoplasty for the Treatment of Keratoconus". Trans Am Ophthalmol Soc. 46: 127–53. PMC 1312756. PMID 16693468.
Castroviejo, R.: International Abstract of Surgery, 65:5, December, 1937.
Pioneers & Personalities Cardiff University
Ocular Systems Company Website
Evans, Matt. Triad Business Journal, February 6, 2009.
"Shrewsbury and Telford Hospital NHS Trust Website". Archived from the original on 2011-07-25. Retrieved 2011-06-08.
"Calderdale and Huddersfield NHS Trust website"
Worthing Herald News, 21 Nov 2014
Stuart AJ, Virgili G, Shortt AJ (2016). "Descemet's membrane endothelial keratoplasty versus Descemet's stripping automated endothelial keratoplasty for corneal endothelial failure". Cochrane Database Syst Rev (3): CD012097. doi:10.1002/14651858.CD012097.
Salynn Boyles. WebMD, August 25, 2010.
"Cost-Benefit Analysis of Corneal Transplant" (PDF). Restoresight.org. |