疥疮,也被称为七年痒,是由疥螨Sarcoptes scabiei传染的皮肤感染。[3] [1]最常见的症状是严重的瘙痒和疙瘩样的皮疹。[2]偶尔,皮肤上可能会看到微小的洞穴。[2]在第一次感染时,一个人通常会在两到六周内出现症状。[2]在第二次感染期间,症状可能在24小时内开始。[2]这些症状可能存在于身体的大部分区域,或仅存在于某些区域,如手腕,手指之间或腰围。[2]头部可能会受到影响,但这通常仅限于幼儿。[2]痒通常在晚上更糟。[2]划伤可能会导致皮肤破裂和皮肤细菌感染。[2]
疥疮是由雌性螨虫Sarcoptes scabiei var感染引起的。 hominis,一种外寄生虫。[3]螨虫钻入皮肤生存和存放卵子。[3]疥疮的症状是由于对螨虫的过敏反应。[2]通常,只有10到15个螨虫参与感染。[2]疥疮通常在与受感染者直接皮肤接触的相对长时间内传播(至少10分钟),例如在性行为或生活在一起时可能发生的情况。[3] [9]即使患者尚未出现症状,也可能发生疾病传播。[10]拥挤的生活条件,例如在儿童保育设施,集体住所和监狱中发现的条件,增加了传播的风险。[3]缺水的地区也有较高的疾病发病率。[4]结痂是一种更严重的疾病形式。[3]它通常只发生在免疫系统较差的人身上,人们可能有数百万的螨虫,使它们更具传染性。[3]在这些情况下,感染的传播可能在短暂接触过程中或受污染的物体发生。[3]螨很小,通常不会直接看到。[3]诊断依据症状和体征。[5]
许多药物可用于治疗感染者,包括氯菊酯,克罗米通,林丹霜和伊维菌素丸。[7]上个月内的性接触和住在同一所房子的人也应该同时接受治疗。[10]过去三天使用的床上用品和衣物应在热水中洗涤并在热干燥器中烘干。[10]由于螨虫不能在人体皮肤上存活三天以上,因此不需要更多的清洗。[10]治疗后症状可能持续两到四周。[10]如果此后症状继续,可能需要再治疗。[10]
疥疮是儿童最常见的三种皮肤病之一,伴有癣和细菌性皮肤感染。[11]截至2015年,它影响了大约2.04亿人(占世界人口的2.8%)。[8]它在男女两性中同样普遍。[12]年轻人和老年人更常受到影响。[5]它也更常见于发展中国家和热带气候。[5]疥疮这个词来自拉丁语:scabere,“to scratch”。[13]其他动物不会传播人类疥疮。[3]其他动物的感染通常是由略有不同但相关的螨引起的,被称为疥癣。[14]
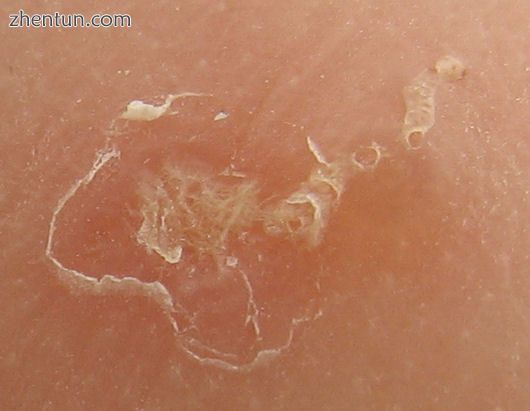
疥螨的洞穴痕迹的放大视图。 左边的鳞状斑块是由划痕引起的,标志着螨进入皮肤的入口点。 螨虫已经挖到了右上方,最后可以看到它是一个黑点。
目录
1 症状和体征
1.1 瘙痒
1.2 皮疹
1.3 结痂疥疮
2 原因
2.1 疥螨
2.2 传播
3 病理生理学
4 诊断
4.1 鉴别诊断
5 预防
6 管理
6.1 氯菊酯
6.2 伊维菌素
6.3 其他
6.4 社区
7 流行病学
8 历史
9 社会与文化
10 其他动物
11 研究
12 参考
体征和症状
![Commonly involved sites of rashes of scabies[15].png Commonly involved sites of rashes of scabies[15].png](data/attachment/forum/201907/25/071347rwcxrfjjrrw4gafk.png)
常见的疥疮皮疹[15]
疥疮感染的特征性症状包括强烈的瘙痒和浅表洞穴。[16]洞穴轨迹通常是线性的,以至于四个或更多紧密放置的均匀“线”和同样发展的类似蚊子的“叮咬”几乎可以诊断该疾病。[引证需要]因为宿主将症状发展为随着时间的推移对螨虫的存在作出反应,通常在感染发作和瘙痒发作之间延迟4至6周。同样,在成功根除螨虫后,症状通常会持续一到数周。如上所述,那些在成功治疗后再次暴露于疥疮的人可能会在更短的时间内表现出新的感染症状 - 只需一到四天。[17]
瘙痒
在经典情景中,瘙痒因温暖而变得更糟,并且通常在晚上经历更糟,可能是因为分心更少。[16]作为一种症状,它在老年人中较少见。[16]
皮疹
疥疮的浅表通常发生在指腹,脚,腹部手腕,肘部,背部,臀部和外部生殖器的区域。[16]除婴儿和免疫抑制外,感染通常不会发生在面部或头皮的皮肤上。洞穴是通过挖掘表皮中的成年螨而产生的。[16]
在大多数人中,穴居螨的踪迹是皮肤中的线性或S形轨迹,通常伴有一排排小疙瘩的蚊子或昆虫叮咬。这些迹象通常出现在身体的缝隙中,例如手指和脚趾的网,生殖器区域周围,皮肤的胃褶皱以及女性的乳房下。[18]
对于从未暴露于疥疮之前的个体,感染通常在感染后2至6周出现。对于之前暴露过的人,症状可能在感染后几天内出现。但是,症状可能在几个月或几年后出现。[19]手掌,或手掌和脚掌上的水疱和脓疱是婴儿疥疮的特征性症状。[18]
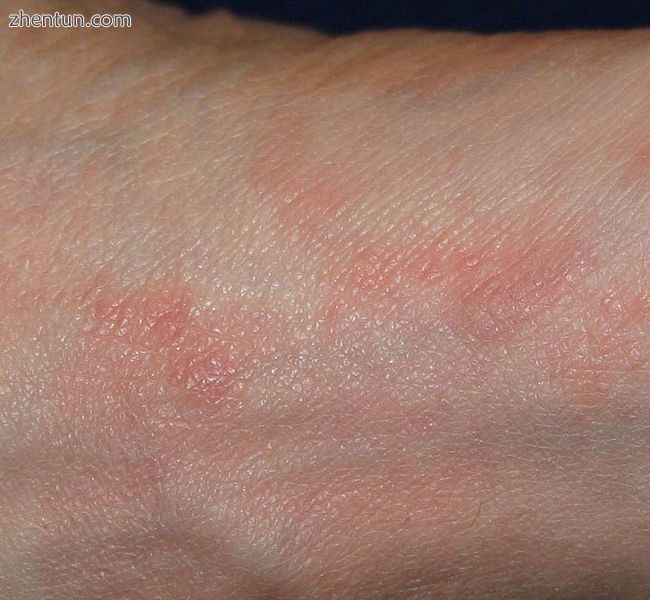
脚上疥疮
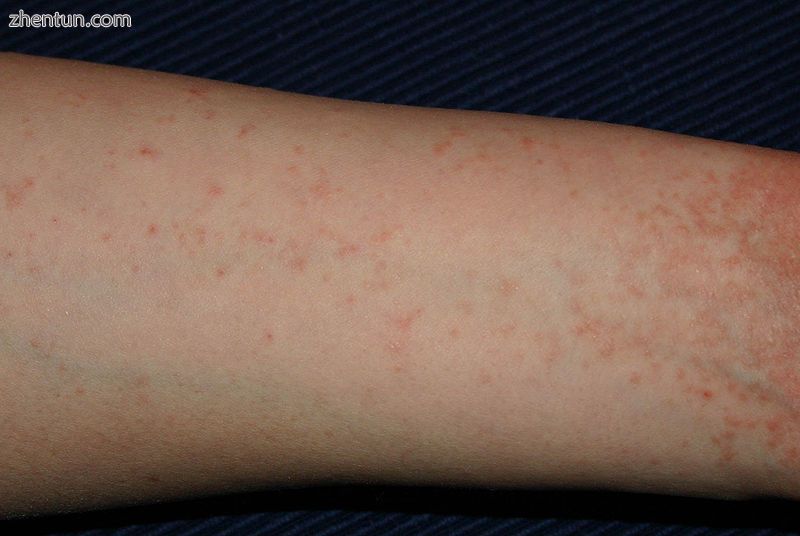
手臂的疥疮
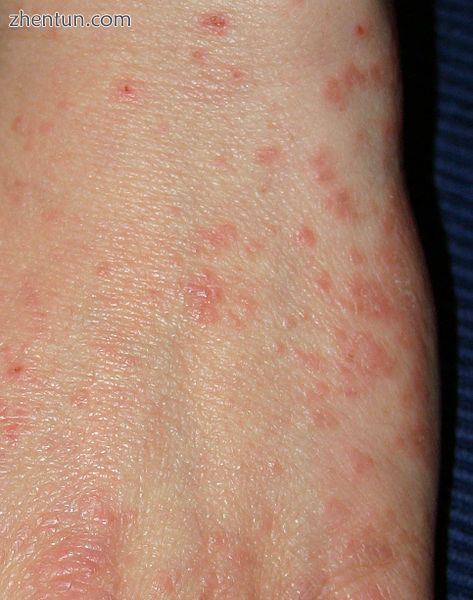
疥疮的手
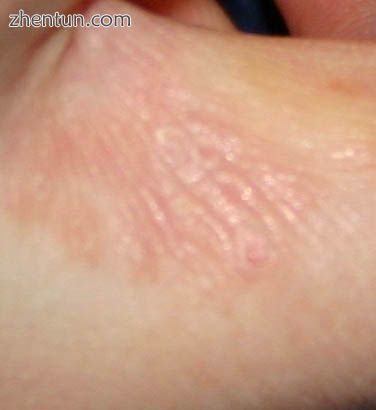
手指的疥疮
结痂性疥疮
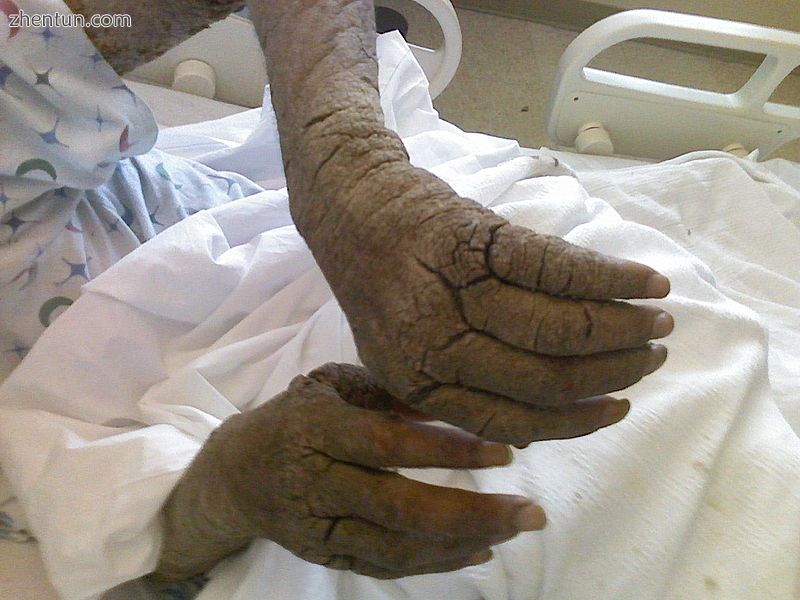
艾滋病患者结痂疥疮
老年人,残疾人和免疫系统受损的人,如艾滋病毒,癌症或免疫抑制药物,都容易患结痂(也称为挪威疥疮)。[16] [19] [20]对于那些免疫系统较弱的人来说,宿主会成为螨虫更肥沃的滋生地,除了面部外,螨虫会扩散到宿主的身体上。结痂疥螨的毒性不比没有结痂的疥疮毒;然而,它们更多(最多200万)。患有疥疮的人表现出鳞状皮疹,轻微瘙痒和皮肤厚厚的皮肤,其中含有大量的疥螨。由于被感染,疥疮患者对其他人的传染性更强。[3] [21]这些区域使螨虫根除特别困难,因为结痂保护螨虫免受外用杀螨剂/杀螨剂的侵害,因此需要对这些区域进行长期治疗。
原因
疥螨
![Life cycle of scabies[15].png Life cycle of scabies[15].png](data/attachment/forum/201907/25/071352uc0bc28z5102z2i9.png)
疥疮的生命周期[15]
在18世纪,意大利生物学家Giovanni Cosimo Bonomo和Diacinto Cestoni(1637-1718)将这种被称为Sarcoptes scabiei的螨类描述为疥疮的原因。 Sarcoptes是一种皮肤寄生虫属,是螨虫的较大家族的一部分。这些生物体有八条腿作为成虫,与蜘蛛和蜱类处于同一系统发育类(Arachnida)。
S. scabiei螨的大小不到0.5毫米,但有时可见为白色的针尖。妊娠雌性隧道进入宿主皮肤的死亡最外层(角质层)并在浅洞穴中沉积卵。卵在三到十天内孵化成幼虫。这些年轻的螨虫在皮肤上移动并蜕皮成“若虫”阶段,然后在成年人成熟之前,在宿主的皮肤中活三到四周。男性在皮肤上漫游,偶尔钻入皮肤。一般来说,感染健康卫生的疥疮患者的成年螨总数很少,平均约有11只女性在洞穴中。[22]
螨虫在皮肤内和皮肤上的运动产生强烈的瘙痒,其具有延迟的细胞介导的对过敏原的炎症反应的特征。 IgE抗体存在于血清和感染部位,其与螨体内的多种蛋白质过敏原反应。其中一些与室内尘螨的过敏原交叉反应。立即抗体介导的过敏反应(风疹)已在感染者中引发,但在健康人中没有;这种类型的即时超敏反应被认为可以解释观察到的对于先前感染过的人(特别是在过去一两年内被感染)中观察到的对再感染的更快的过敏性皮肤反应。[23]
传播
疥疮具有传染性,可通过长期与受感染的人进行身体接触而感染。[24]这包括性生活,尽管大多数病例是通过其他形式的皮肤接触获得的。不太常见的是,疥疮感染可以通过分享衣服,毛巾和床上用品来实现,但这不是主要的传播方式;个别螨虫在室温下最多只能存活两到三天,远离人体皮肤。[25] [26]与虱子一样,乳房安全套在性生活过程中对疥疮传播无效,因为螨虫通常在性器官以外的部位从一个人迁移到另一个人。[27]
医护人员面临患上疥疮的风险,因为他们可能与患者长期接触。[28]
病理生理学
症状是由宿主身体对螨蛋白的过敏反应引起的,尽管究竟哪些蛋白质仍然是研究的主题。 螨虫蛋白质也存在于肠道中,在螨虫粪便中,其存在于皮肤下。 过敏反应是延迟(细胞介导)和立即(抗体介导)类型,并涉及IgE(假定抗体介导再感染时非常快速的症状)。[22] 在所有螨虫被杀死后,过敏症状(瘙痒)持续数天,甚至数周。 根除螨虫后,可能会出现新的病变几天。 在螨虫被杀死后数周,疥疮的结节性病变可继续出现症状[22]。
疥疮的比率与温度呈负相关,与湿度呈正相关。[29]
诊断
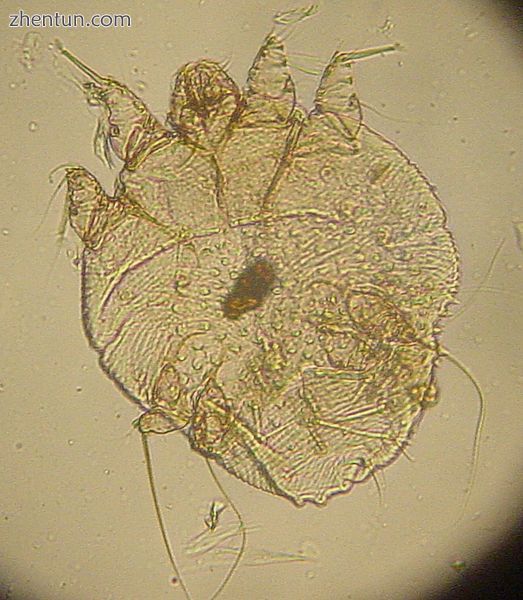
痒螨(S. scabiei)的显微照片
当弥漫性瘙痒与两个典型斑点中的病变或另一个家庭成员中存在瘙痒时,疥疮可能在临床上被诊断出来。[11]疥疮的典型标志是皮肤内的螨虫洞穴。[11]为了检测洞穴,用钢笔或局部四环素溶液擦拭可疑区域,该溶液在特殊光线下发光。然后用酒精垫擦拭皮肤。如果这个人感染了疥疮,那么洞穴的特征性锯齿形或S形将出现在整个皮肤上;然而,解释这个测试可能很困难,因为洞穴很少,可能会被划痕遮挡。[11]通过寻找疥螨或它们的卵和粪便颗粒来做出明确的诊断。[11]搜索这些迹象涉及刮擦可疑区域,将样品安装在氢氧化钾中并在显微镜下检查,或使用皮肤镜检查直接检查皮肤。[16]
鉴别诊断
早期疥疮感染的症状反映了其他皮肤病,包括皮炎,梅毒,多形性红斑,各种荨麻疹相关综合征,过敏反应,癣相关疾病,以及其他外寄生虫如虱子和跳蚤。[30]
预防
使用外用氯菊酯或口服伊维菌素的大规模治疗方案可有效降低许多人群中疥疮的患病率。[11]没有疫苗可用于疥疮。建议同时治疗所有密切接触者,即使他们没有表现出感染症状(无症状),也要降低复发率。[11]由于螨虫只能在没有宿主的情况下存活两到三天,因此环境中的其他物体几乎没有传播风险,除了疥疮病例。因此清洁并不重要。[11]疥疮患者使用的房间需要彻底清洁。[31]
管理
许多药物可有效治疗疥疮。治疗应该涉及整个家庭,以及最近与被感染者长期接触的其他人。[11]控制瘙痒的选择包括抗组胺药和处方抗炎药。[32]在过去三天内使用的床上用品,衣物和毛巾应在热水中洗涤并在热干燥器中烘干。[33]
氯菊酯
氯氰菊酯是一种拟除虫菊酯类杀虫剂,是治疗疥疮的最有效方法[34],仍然是首选治疗方法。[11] [35]它通常在睡前施用于颈部,然后保持约8至14小时,然后在早晨洗掉。[11]应注意涂抹整个皮肤表面,而不仅仅是有症状的部​​位;任何未经处理的皮肤都可以为一个或多个螨虫提供“安全的避风港”。一种应用通常是足够的,因为氯菊酯杀死卵和幼虫,以及成年螨虫,尽管许多医生建议在三到七天后进行第二次应用作为预防措施。结痂疥疮可能需要多次使用,或口服伊维菌素补充治疗(下文)。[11] [35] [36]氯菊酯可能会引起皮肤轻微刺激,这通常是可以忍受的。[16]
伊维菌素
口服伊维菌素可以有效地根除疥疮,通常只需一剂。[4] [11]它是结痂疥疮的首选治疗方法,有时也会与外用药物联合使用。[11] [16]尚未对婴儿进行测试,不建议6岁以下儿童使用。[16]
局部伊维菌素制剂已被证明对成人疥疮有效,但目前在美国只有一种这样的制剂可供使用,并且它未经FDA批准作为疥疮治疗。[37]它对于疥癣(人类疥疮的兽医类似物)也很有用。[38] [39]条件。
其他
其他治疗方法包括林丹,苯甲酸苄酯,克罗他米通,马拉硫磷和硫磺制剂。[11] [16] 林丹是有效的,但对潜在神经毒性的担忧限制了它在许多国家的可用性。[16] 它在加利福尼亚州被禁止[40],但可能在其他州被用作二线治疗。[41] 硫磺软膏或苯甲酸苄酯通常用于发展中国家,因为它们的成本低; [16]大约10%的硫磺溶液已被证明是有效的,[42]硫磺软膏通常使用至少一周,尽管许多 人们发现硫磺产品的气味令人不快。[16] 在有限的研究中发现克罗米通不如苄氯菊酯有效。[16] 由于担心苄氯菊酯的皮肤吸收,有时建议使用克罗米通或硫制剂代替儿童使用氯菊酯。[11]
第4天
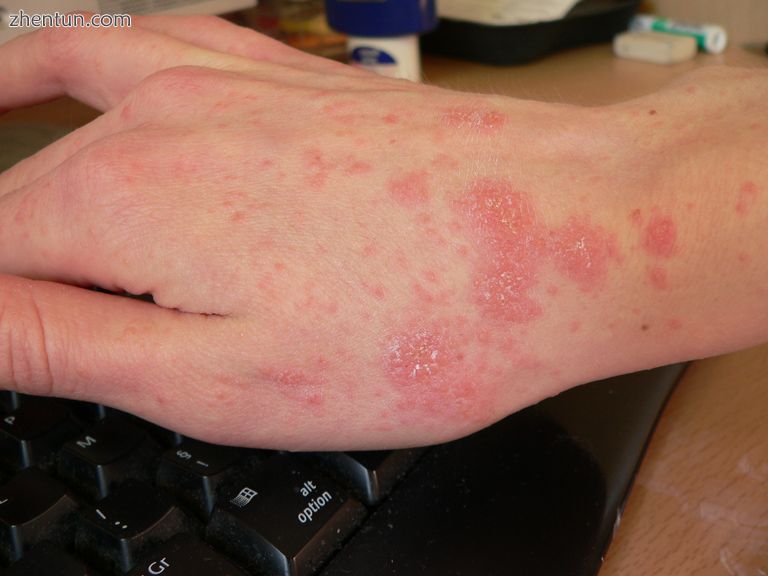
第8天(治疗开始)
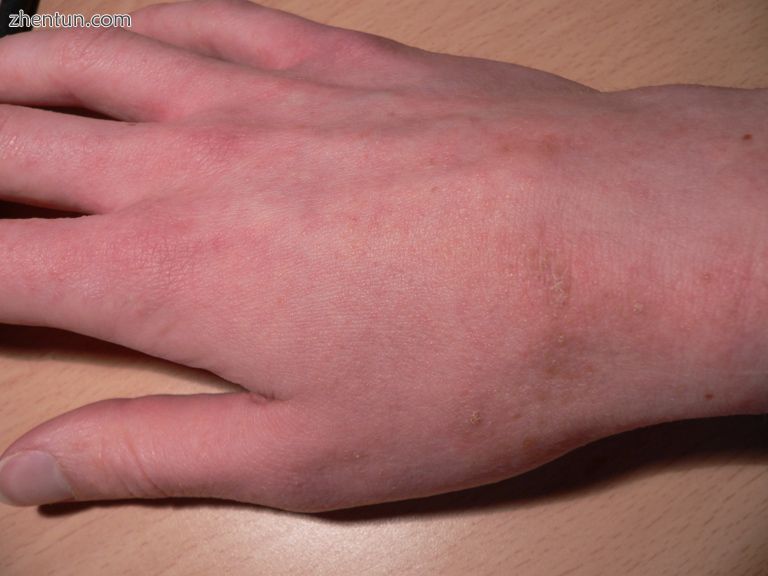
第12天(正在接受治疗)
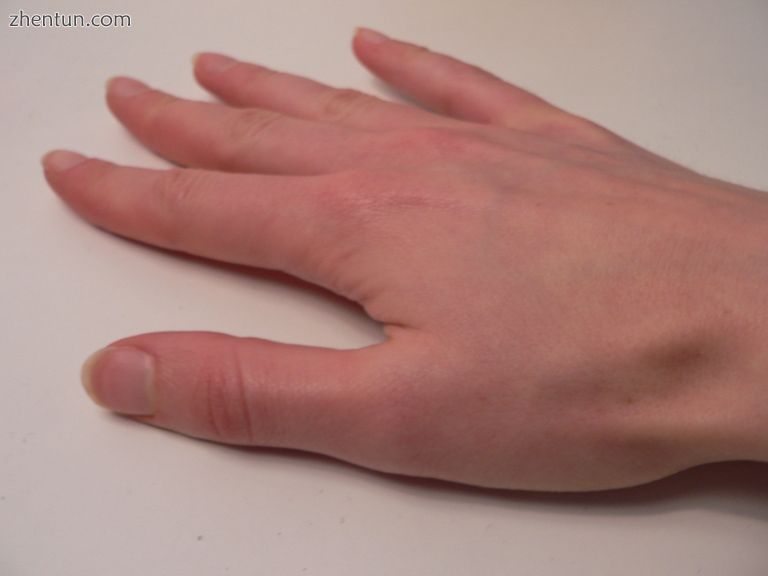
治愈
社区
疥疮在许多发展中国家流行,[43]在农村和偏远地区往往特别成问题。在这样的环境中,需要社区范围的控制策略来降低疾病的发生率,因为由于高再感染率,仅个体的治疗是无效的。如果协调干预旨在通过一致的努力对待整个社区,则可能需要大规模的大规模药物管理战略。[44]尽管这些策略已经证明能够减轻这些社区中疥疮的负担,但仍然需要就采用的最佳策略进行辩论,包括选择药物。[44] [45]
以具有成本效益和可持续的方式实施此类大规模干预所需的资源非常重要。此外,由于地方性疥疮主要局限于贫困和偏远地区,因此这一公共卫生问题并未引起政策制定者和国际捐助者的太多关注。[44] [45]
流行病学
疥疮是儿童三种最常见的皮肤病之一,伴有癣和脓皮病[11]。截至2010年,它影响了约1亿人(占人口的1.5%),其频率与性别无关。[12]螨虫分布在世界各地,同样感染不同气候下的所有年龄,种族和社会经济阶层。[21]在拥挤不堪的生活条件的拥挤地区,更常见疥疮。[46]截至2009年,全球估计每年发生3亿例疥疮病例,尽管各方都声称这一数字过高或过低。[19] [47]估计约有1-10%的全球人口感染了疥疮,但在某些人群中,感染率可能高达50-80%。[11]
历史

挪威疥疮患者的蜡像
自古以来就在人类中观察过疥疮。来自埃及和中东的考古证据表明早在公元前494年就存在疥疮。[17] [48]第一次记录的疥疮被认为是来自圣经 - 它可能是利未记中提到的一种“麻风病”。公元前1200年[49]或在申命记28章的诅咒中被提及。[50]在公元前四世纪,亚里士多德报告了“虱子”,“如果被刺伤就会从小丘疹中逃脱” - 这种描述与疥疮相符。[51]
罗马百科全书和医学作家Aulus Cornelius Celsus(公元前25年 - 公元50年)被称为疾病“疥疮”并描述其特征。[51]意大利医生乔瓦尼·科西莫·博诺莫(Giovanni Cosimo Bonomo,1663-1696)在其1687年的一封信“关于人体肉体的观察”中记录了疥疮的寄生病因。[51] Bonomo的描述将疥疮确定为最早被人们理解的人类疾病之一。[17] [48]
在19世纪末至20世纪中期的欧洲,威尔金森软膏的医学名称所称的含硫软膏被广泛用于治疗疥疮。 1945年英国医学杂志发表的函件详细介绍了几种药膏的内容和来源。[52]
社会与文化

公共卫生工作者Stefania Lanzia使用软玩具疥螨来宣传2016年的运动状况
国际疥疮控制联盟于2012年启动,[45] [53] [54]汇集了来自15个不同国家的150多名研究人员,临床医生和公共卫生专家。 它已成功地将疥疮对全球健康的影响提请世界卫生组织注意。[45] 因此,世界卫生组织将疥疮列入其被忽视的热带病和其他被忽视的病症的官方名单。[55]
其他动物
主要文章:疥癣和螨病

印度尼西亚巴厘岛的一条街头狗患有疥癣。
疥疮可能发生在许多家养和野生动物身上;引起这些侵袭的螨类与通常导致人类形成的螨类有不同的亚种。[16]这些亚种可以感染非常常宿主的动物,但这种感染不会持续很长时间。[16]疥疮感染的动物遭受严重的瘙痒和继发性皮肤感染。他们经常体重减轻并变得瘦弱。[22]
家畜中最常被诊断出的疥疮形式是疥癣,由亚种犬螨病引起,最常见于犬和猫。 疥螨病可传染给与受感染的动物长期接触的人类[56],并且通过其在衣服覆盖的皮肤表面上的分布而与人类疥疮相区别。疥疮感染的家禽遭受所谓的“鳞状腿”。野蛮但没有兽医护理的家畜经常患有疥疮和许多其他疾病。[57]还观察到非家畜也患有疥疮。例如,已知大猩猩通过接触人类使用的物品而易受感染。[58]
研究
莫昔克丁被评估为治疗疥疮。[59]它是在兽医学中建立的,用于治疗一系列寄生虫,包括疥癣。它相对于伊维菌素的优势在于它在人体中的半衰期更长,因此潜在的作用持续时间。[60]茶树油似乎在实验室环境中有效。[61]
参考:
Gates, Robert H. (2003). Infectious disease secrets (2. ed.). Philadelphia: Elsevier, Hanley Belfus. p. 355. ISBN 978-1-56053-543-0.
"Parasites – Scabies Disease". Center for Disease Control and Prevention. November 2, 2010. Archived from the original on 2 May 2015. Retrieved 18 May 2015.
"Epidemiology & Risk Factors". Centers for Disease Control and Prevention. November 2, 2010. Archived from the original on 29 April 2015. Retrieved 18 May 2015.
"WHO -Water-related Disease". World Health Organization. Archived from the original on 2010-10-22. Retrieved 2010-10-10.
"Scabies". World Health Organization. Archived from the original on 18 May 2015. Retrieved 18 May 2015.
Ferri, Fred F. (2010). "Chapter S". Ferri's differential diagnosis : a practical guide to the differential diagnosis of symptoms, signs, and clinical disorders (2nd ed.). Philadelphia, PA: Elsevier/Mosby. ISBN 978-0323076999.
"Parasites – Scabies Medications". Center for Disease Control and Prevention. November 2, 2010. Archived from the original on 30 April 2015. Retrieved 18 May 2015.
GBD 2015 Disease and Injury Incidence and Prevalence, Collaborators. (8 October 2016). "Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990–2015: a systematic analysis for the Global Burden of Disease Study 2015". Lancet. 388 (10053): 1545–1602. doi:10.1016/S0140-6736(16)31678-6. PMC 5055577. PMID 27733282.
Dressler, C; Rosumeck, S; Sunderkötter, C; Werner, RN; Nast, A (14 November 2016). "The Treatment of Scabies". Deutsches Arzteblatt International. 113 (45): 757–62. doi:10.3238/arztebl.2016.0757. PMC 5165060. PMID 27974144.
"Parasites - Scabies Treatment". Center for Disease Control and Prevention. November 2, 2010. Archived from the original on 28 April 2015. Retrieved 18 May 2015.
Andrews RM, McCarthy J, Carapetis JR, Currie BJ (December 2009). "Skin disorders, including pyoderma, scabies, and tinea infections". Pediatr. Clin. North Am. 56 (6): 1421–40. doi:10.1016/j.pcl.2009.09.002. PMID 19962029.
Vos, T (Dec 15, 2012). "Years lived with disability (YLDs) for 1160 sequelae of 289 diseases and injuries 1990–2010: a systematic analysis for the Global Burden of Disease Study 2010". Lancet. 380 (9859): 2163–96. doi:10.1016/S0140-6736(12)61729-2. PMC 6350784. PMID 23245607.
Mosby's Medical, Nursing & Allied Health Dictionary (4 ed.). Mosby-Year Book Inc. 1994. p. 1395. ISBN 9780801672255.
Georgis' Parasitology for Veterinarians (10 ed.). Elsevier Health Sciences. 2014. p. 68. ISBN 9781455739882.
CDC web site > DPDx – Laboratory Identification of Parasites of Public Health Concern > Scabies "Archived copy". Archived from the original on 2009-02-20. Retrieved 2009-02-09.
Hay RJ (2009). "Scabies and pyodermas—diagnosis and treatment". Dermatol Ther. 22 (6): 466–74. doi:10.1111/j.1529-8019.2009.01270.x. PMID 19889132.
Markell, Edward K.; John, David C.; Petri, William H. (2006). Markell and Voge's medical parasitology (9th ed.). St. Louis, Mo: Elsevier Saunders. ISBN 978-0-7216-4793-7.
"Scabies" (PDF). DermNet NZ. New Zealand Dermatological Society Incorporated. Archived from the original (PDF) on 2009-03-27.
Bouvresse, S.; Chosidow, O. (Apr 2010). "Scabies in healthcare settings". Curr Opin Infect Dis. 23 (2): 111–18. doi:10.1097/QCO.0b013e328336821b. PMID 20075729.
Hicks MI, Elston DM (2009). "Scabies". Dermatol Ther. 22 (4): 279–92. doi:10.1111/j.1529-8019.2009.01243.x. PMID 19580575.
"DPDx – Scabies". Laboratory Identification of Parasites of Public Health Concern. CDC. Archived from the original on 2009-02-20.
Walton, SF; Currie, BJ (April 2007). "Problems in Diagnosing Scabies, a Global Disease in Human and Animal Populations". Clinical Microbiology Reviews. 20 (2): 268–79. doi:10.1128/CMR.00042-06. PMC 1865595. PMID 17428886.
Walton SF, Currie BJ (2007). "Problems in Diagnosing Scabies, a Global Disease in Human and Animal Populations". Clinical Microbiology Reviews. 20 (2): 268–79. doi:10.1128/CMR.00042-06. PMC 1865595. PMID 17428886.
Carol Turkington; Jeffrey S. Dover, M.D. (2006). The Encyclopedia of Skin and Skin Disorders. New York: Facts on File inc. ISBN 978-0-8160-6403-8.
"Scabies Causes". WebMD. October 2010. Archived from the original on 2010-09-22. Retrieved 2010-10-09.
Chosidow O (April 2006). "Clinical practices. Scabies". N. Engl. J. Med. 354 (16): 1718–27. doi:10.1056/NEJMcp052784. PMID 16625010.
"Scabies – Fast Facts". American Social Health Association. Archived from the original on 2011-04-22. Retrieved 2010-10-09.
FitzGerald, Deirdre; Grainger, Rachel J.; Reid, Alex (2014). "Interventions for preventing the spread of infestation in close contacts of people with scabies". The Cochrane Database of Systematic Reviews. 2 (2): CD009943. doi:10.1002/14651858.CD009943.pub2. ISSN 1469-493X. PMID 24566946.
Liu, Jui-Ming; Wang, Hsiao-Wei; Chang, Fung-Wei; Liu, Yueh-Ping; Chiu, Feng-Hsiang; Lin, Yi-Chun; Cheng, Kuan-Chen; Hsu, Ren-Jun (2016). "The effects of climate factors on scabies. A 14-year population-based study in Taiwan". Parasite. 23: 54. doi:10.1051/parasite/2016065. ISSN 1776-1042. PMC 5134670. PMID 27905271. open access
Arlian, LG (1989). "Biology, host relations, and epidemiology of Sarcoptes scabiei". Annual Review of Entomology. 34 (1): 139–61. doi:10.1146/annurev.en.34.010189.001035. PMID 2494934.
"Prevention and Control – Scabies". Center for Disease Control and Prevention. Archived from the original on 2010-03-07. Retrieved 2010-10-09.
Vañó-Galván, S; Moreno-Martin, P (2008). "Generalized pruritus after a beach vacation. Diagnosis: scabies". Cleveland Clinic Journal of Medicine. 75 (7): 474, 478. doi:10.3949/ccjm.75.7.474. PMID 18646583.
"Parasites - Scabies". cdc.gov. November 2, 2010. Archived from the original on 11 December 2014. Retrieved 11 December 2014.
Strong M, Johnstone PW (2007). Strong M (ed.). "Interventions for treating scabies". Cochrane Database Syst Rev (3): CD000320. doi:10.1002/14651858.CD000320.pub2. PMC 6532717. PMID 17636630.
"Scabies". Illinois Department of Public Health. January 2008. Archived from the original on 2010-12-05. Retrieved 2010-10-07.
The Pill Book. Bantam Books. 2010. pp. 867–69. ISBN 978-0-553-59340-2.
Victoria J, Trujillo R (2001). "Topical ivermectin: a new successful treatment for scabies". Pediatr Dermatol. 18 (1): 63–65. doi:10.1046/j.1525-1470.2001.018001063.x. PMID 11207977.
Soll M. D., d'Assonville J. A., Smith C. J. Z. (1992). "Efficacy of topically applied invermectin against sarcoptic mange (Sarcoptes scabiei var.bovis) of cattle". Parasitology Research. 78 (2): 120–122. doi:10.1007/BF00931652.
Carr, Patrick C.; Brodell, Robert T. (17 March 2016). "Scabies". New England Journal of Medicine. 374 (11): e13. doi:10.1056/NEJMicm1500116. ISSN 0028-4793. PMID 26981951.
Humphreys, EH; Janssen, S; Heil, A; Hiatt, P; Solomon, G; Miller, MD (March 2008). "Outcomes of the California ban on pharmaceutical lindane: clinical and ecologic impacts". Environmental Health Perspectives. 116 (3): 297–302. doi:10.1289/ehp.10668. PMC 2265033. PMID 18335094.
"FDA Public Health Advisory: Safety of Topical Lindane Products for the Treatment of Scabies and Lice". Fda.gov. 2009-04-30. Archived from the original on 2010-11-26. Retrieved 2010-11-14.
Jin-Gang A, Sheng-Xiang X, Sheng-Bin X, et al. (March 2010). "Quality of life of patients with scabies". J Eur Acad Dermatol Venereol. 24 (10): 1187–91. doi:10.1111/j.1468-3083.2010.03618.x. PMID 20236379.
Andrews, RM; McCarthy, J; Carapetis, JR; Currie, BJ (Dec 2009). "Skin disorders, including pyoderma, scabies, and tinea infections". Pediatric Clinics of North America. 56 (6): 1421–40. doi:10.1016/j.pcl.2009.09.002. PMID 19962029.
Hay, RJ; Steer, AC; Chosidow, O; Currie, BJ (Apr 2013). "Scabies: a suitable case for a global control initiative". Current Opinion in Infectious Diseases. 26 (2): 107–09. doi:10.1097/QCO.0b013e32835e085b. PMID 23302759.
Engelman, D; Kiang, K; Chosidow, O; McCarthy, J; Fuller, C; Lammie, P; Hay, R; Steer, A; Members Of The International Alliance For The Control Of, Scabies (2013). "Toward the global control of human scabies: introducing the International Alliance for the Control of Scabies". PLoS Neglected Tropical Diseases. 7 (8): e2167. doi:10.1371/journal.pntd.0002167. PMC 3738445. PMID 23951369.
Green MS (1989). "Epidemiology of scabies". Epidemiol Rev. 11 (1): 126–50. doi:10.1093/oxfordjournals.epirev.a036033. PMID 2509232.
Hicks, MI; Elston, DM (Jul–Aug 2009). "Scabies". Dermatologic Therapy. 22 (4): 279–92. doi:10.1111/j.1529-8019.2009.01243.x. PMID 19580575.
"Scabies homepage". Stanford University. Archived from the original on 2010-05-13. Retrieved 2010-10-09.
Leviticus 13:29–13:37
See translations Archived 2014-04-19 at the Wayback Machine
Roncalli RA (July 1987). "The history of scabies in veterinary and human medicine from biblical to modern times". Vet. Parasitol. 25 (2): 193–98. doi:10.1016/0304-4017(87)90104-X. PMID 3307123.
Goldsmith, WN (1945), "Wilkinson's ointment", Br Med J, 1 (4392): 347–48, doi:10.1136/bmj.1.4392.347-c, PMC 2056959.
"Scabies". Neglected tropical diseases. World Health Organization. Archived from the original on 2 February 2014. Retrieved 1 February 2014.
"International Alliance for the Control of Scabies". International Alliance for the Control of Scabies. Archived from the original on 2 February 2014. Retrieved 1 February 2014.
"The 17 neglected tropical diseases". Neglected tropical diseases. World Health Organization. Archived from the original on 22 February 2014. Retrieved 1 February 2014.
Borgman W (June 30, 2006). Dog mange called scabies can transfer to humans. Orlando Sentinel archive Archived 2015-02-16 at the Wayback Machine. Retrieved February 16, 2015.
"Bali Animal Welfare Association". Archived from the original on 2010-02-26. Retrieved 2009-07-28.
"Uganda: Out of the Wild". Frontline. PBS. Archived from the original on 2013-11-05. Transcript | A Death In Tehran | FRONTLINE | PBS (section on rare diseases in Uganda). Retrieved Nov 4, 2013.
Mounsey, Kate E.; Bernigaud, Charlotte; Chosidow, Olivier; McCarthy, James S. (2016-03-17). "Prospects for Moxidectin as a New Oral Treatment for Human Scabies". PLoS Neglected Tropical Diseases. 10 (3): e0004389. doi:10.1371/journal.pntd.0004389. ISSN 1935-2727. PMC 4795782. PMID 26985995.
Prichard, Roger; Ménez, Cécile; Lespine, Anne (2012-12-01). "Moxidectin and the avermectins: Consanguinity but not identity". International Journal for Parasitology. Drugs and Drug Resistance. 2: 134–53. doi:10.1016/j.ijpddr.2012.04.001. ISSN 2211-3207. PMC 3862425. PMID 24533275.
Thomas, Jackson; Dettwiller, Pascale; Spelman, Tim; Carson, Christine F.; Davey, Rachel C.; Baby, Kavya E.; Cooper, Gabrielle M.; Kyle, Greg; Naunton, Mark (2016-02-03). "Therapeutic Potential of Tea Tree Oil for Scabies". The American Journal of Tropical Medicine and Hygiene. 94 (2): 258–266. doi:10.4269/ajtmh.14-0515. ISSN 0002-9637. PMC 4751955. PMID 26787146. |