![Universal blue circle symbol for diabetes.[1].png Universal blue circle symbol for diabetes.[1].png](data/attachment/forum/201812/21/092924j4m2tgw8alwkw34q.png)
糖尿病的通用蓝色圆圈符号。[1]
糖尿病(DM),通常被称为糖尿病,是一组代谢紊乱,其中长期存在高血糖水平[10]。高血糖的症状包括尿频,口渴增加和饥饿感增加。[2]如果不及时治疗,糖尿病会引起许多并发症。[2]急性并发症包括糖尿病酮症酸中毒,高渗性高血糖状态或死亡。[3]严重的长期并发症包括心血管疾病,中风,慢性肾脏疾病,足部溃疡和眼睛受损。[2]
糖尿病是由于胰腺不能产生足够的胰岛素,或者身体细胞对所产生的胰岛素没有适当的反应。[11]糖尿病有三种主要类型:[2]
1型糖尿病是胰腺因β细胞缺失而无法产生足够胰岛素的结果。[2]此形式以前被称为“胰岛素依赖型糖尿病”(IDDM)或“青少年糖尿病”。[2]原因不明。[2]
2型糖尿病开始于胰岛素抵抗,这是细胞无法正常应对胰岛素的情况。[2]随着疾病的进展,也可能出现胰岛素缺乏。[12]此形式以前被称为“非胰岛素依赖型糖尿病”(NIDDM)或“成人发病型糖尿病”。[2]最常见的原因是体重过重和运动不足。[2]
妊娠期糖尿病是第三种主要形式,并且发生在没有既往糖尿病史的孕妇发生高血糖水平时[2]。
预防和治疗包括保持健康饮食,定期体育锻炼,正常体重和避免使用烟草。[2]控制血压和保持适当的足部护理对于患有该疾病的人来说很重要。[2] 1型DM必须通过胰岛素注射进行管理。[2] 2型糖尿病可用含或不含胰岛素的药物治疗[9]。胰岛素和一些口服药物会导致低血糖。[13]肥胖患者的减肥手术有时是2型糖尿病患者的有效措施。[14]妊娠期糖尿病通常在婴儿出生后消退。[15]
截至2015年,估计全球有4.15亿人患有糖尿病[8],2型糖尿病占约90%的病例。[16] [17] 这占成年人口的8.3%[17],女性和男性的比例相同[18]。 截至2014年,趋势表明利率将继续上升。[19] 糖尿病至少会使一个人早逝的风险增加一倍。[2] 从2012年到2015年,每年约有150至500万人死于糖尿病。[8] [9] 2014年糖尿病的全球经济成本估计为6,120亿美元。[20] 在美国,2012年糖尿病的成本为2450亿美元。[21]
视频:↓ 医学动画:糖尿病
https://cache.tv.qq.com/qqplayerout.swf?vid=n08166hvr1w
目录
1 症状和体征
1.1 糖尿病紧急情况
1.2 并发症
2 原因
2.1 类型1
2.2 类型2
2.3 妊娠糖尿病
2.4 成熟期糖尿病的年轻人
2.5 其他类型
3 病理生理学
4 诊断
5 预防
6 管理
6.1 生活方式
6.2 药物
6.3 手术
6.4 支持
7 流行病学
8 历史
8.1 词源
9 社会与文化
9.1 命名
10 其他动物
11 研究
11.1 主要临床试验
12 参考文献
体征和症状
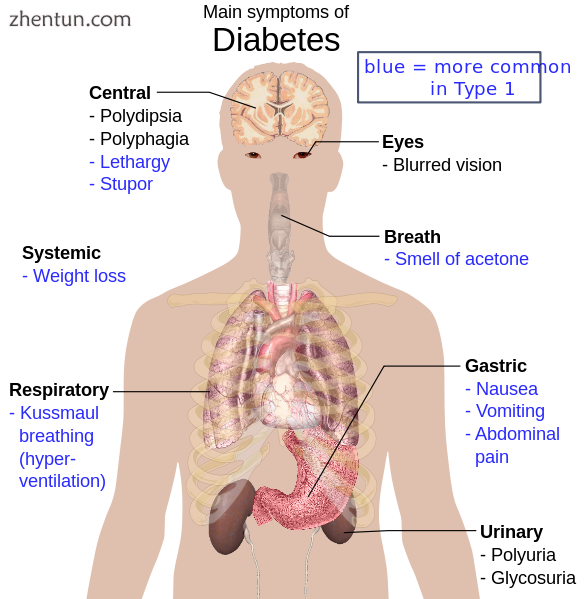
概述糖尿病最重要的症状
未经治疗的糖尿病的典型症状是意外的体重减轻,多尿(排尿增加),烦渴(口渴增加)和多食(饥饿感增加)。[22]症状可能在1型糖尿病中迅速发展(数周或数月),而它们通常发展得慢得多,在2型糖尿病中可能微妙或不存在。
其他一些症状和体征可以标志着糖尿病的发病,尽管它们不是特异于这种疾病。除了上面已知的,它们还包括视力模糊,头痛,疲劳,切口愈合缓慢和皮肤瘙痒。长时间的高血糖会导致眼睛晶状体的葡萄糖吸收,从而导致其形状发生变化,导致视力发生变化。糖尿病视网膜病变也可导致长期视力丧失。糖尿病患者可能会出现许多皮疹,这些皮疹通常被称为糖尿病性皮肤病。[23]
糖尿病紧急情况
1型和2型糖尿病患者常见低血糖(低血糖)。大多数病例是轻微的,不被视为医疗紧急情况。影响可以从轻微病例的不安,出汗,颤抖和食欲增加到更严重的影响,例如混乱,行为改变,例如攻击性,癫痫发作,失去意识,以及(很少)永久性脑损伤或严重病例中的死亡。 [24] [25]中度低血糖可能很容易被误认为是醉酒; [26]快速呼吸和出汗,冷,苍白的皮肤是低血糖的特征,但不是明确的。[27]轻度至中度病例通过进食或饮用含糖量高的东西进行自我治疗。严重病例可导致意识丧失,必须静脉注射葡萄糖或注射胰高血糖素。[28]
人(通常患有1型糖尿病)也可能出现糖尿病酮症酸中毒(DKA),这是一种代谢紊乱,其特征为恶心,呕吐和腹痛,呼吸时丙酮气味,深呼吸称为Kussmaul呼吸,严重者意识水平下降。[29]
罕见但同样严重的可能性是高渗性高血糖状态(HHS),其在2型糖尿病中更常见,主要是脱水的结果。[29]
并发症
主要文章:糖尿病的并发症
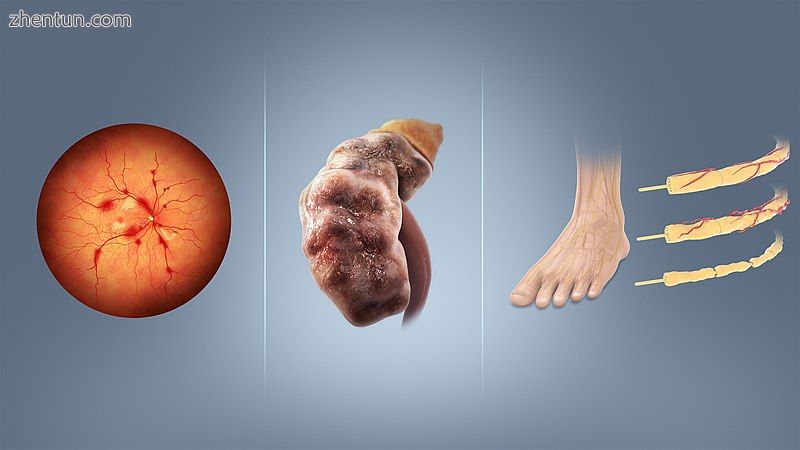
视网膜病变,肾病和神经病变是糖尿病的潜在并发症
所有形式的糖尿病都会增加长期并发症的风险。这些通常在多年后(10-20)发展,但可能是那些在此之前未接受过诊断的患者的首发症状。
主要的长期并发症与血管损伤有关。糖尿病使心血管疾病的风险增加一倍[30],糖尿病患者中约75%的死亡是由冠状动脉疾病引起的。[31]其他大血管疾病包括中风和外周动脉疾病。
由于小血管损伤导致的糖尿病的主要并发症包括对眼睛,肾脏和神经的损害。[32]眼睛受损,称为糖尿病性视网膜病变,是由眼睛视网膜血管受损引起的,可导致视力逐渐丧失,最终导致失明。[32]糖尿病还会增加患青光眼,白内障和其他眼部疾病的风险。建议糖尿病患者每年去看一次眼科医生。[33]肾脏受损,称为糖尿病肾病,可导致组织瘢痕形成,尿蛋白丢失,最终导致慢性肾病,有时需要透析或肾移植。[32]身体神经受损,称为糖尿病神经病变,是糖尿病最常见的并发症。[32]症状可能包括麻木,刺痛,疼痛和改变的疼痛感,这可能导致皮肤损伤。可能发生与糖尿病相关的足部问题(例如糖尿病足溃疡),并且可能难以治疗,偶尔需要截肢。另外,近端糖尿病神经病变引起疼痛的肌肉萎缩和虚弱。
认知缺陷与糖尿病之间存在联系。与没有糖尿病的人相比,患有这种疾病的人的认知功能下降速度要高1.2到1.5倍。[34]糖尿病患者,尤其是胰岛素患者,会增加老年人跌倒的风险。[35]
原因
1型和2型糖尿病的比较[16]
| 特征 | 1型糖尿病 | 2型糖尿病 | | 发病 | 突然 | 缓 | | 发病年龄 | 主要是儿童 | 主要是成年人 | | 身体尺寸 | 瘦的或正常的[36] | 肥胖常见 | | 酮症酸中毒 | 常见 | 罕见 | | 自身抗体 | 通常存在 | 缺少 | | 内源性胰岛素 | 低或缺少 | 正常,减少或增加 | | 同卵双胞胎的一致性 | 50% | 90% | | 流行 | ~10% | ~90% |
糖尿病分为四大类:1型,2型,妊娠糖尿病和“其他特定类型”。[11] “其他特定类型”是几十个个人原因的集合。[11]糖尿病是一种比以前想象的更多变的疾病,人们可能有各种形式。[37]没有资格的术语“糖尿病”通常指糖尿病。
类型1
主要文章:糖尿病1型
1型糖尿病的特征在于胰岛β细胞的胰岛素缺失,导致胰岛素缺乏。这种类型可以进一步分类为免疫介导的或特发性的。大多数1型糖尿病具有免疫介导的性质,其中T细胞介导的自身免疫攻击导致β细胞和胰岛素的丢失。[38]它导致北美和欧洲大约10%的糖尿病病例。大多数受影响的人在发病时健康且体重健康。对胰岛素的敏感性和反应性通常是正常的,特别是在早期阶段。 1型糖尿病可影响儿童或成人,但传统上称为“青少年糖尿病”,因为这些糖尿病病例大部分发生在儿童身上。[需要引证]
“脆性”糖尿病,也称为不稳定的糖尿病或不稳定的糖尿病,是一个传统上用于描述葡萄糖水平剧烈和反复发作的术语,通常在胰岛素依赖性糖尿病中没有明显的原因。但是,该术语没有生物学依据,不应使用。[39]仍然,1型糖尿病可伴有不规则和不可预测的高血糖水平,通常伴有酮症,有时伴有严重的低血糖水平。其他并发症包括对低血糖的反调节反应受损,感染,胃轻瘫(导致饮食中碳水化合物的不稳定吸收)和内分泌病(例如艾迪生病)。[39]据信这些现象的发生频率不超过1%至2%的1型糖尿病患者。[40]
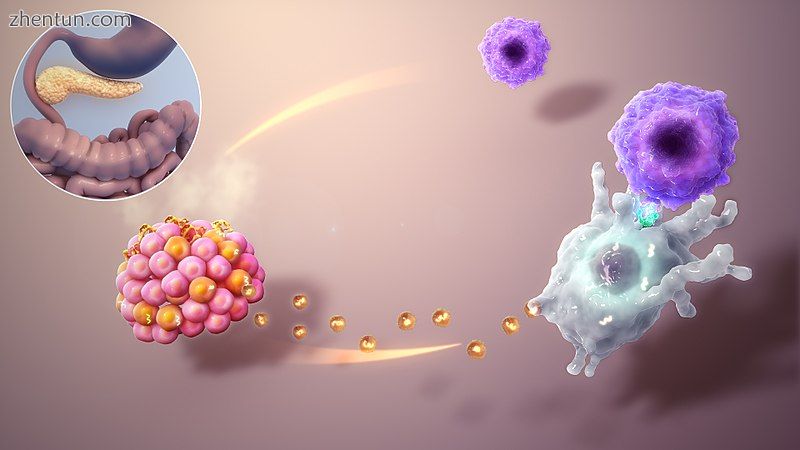
1型糖尿病的自身免疫攻击。
1型糖尿病是部分遗传的,已知多种基因,包括某些HLA基因型,已知会影响糖尿病的风险。 在遗传易感人群中,糖尿病的发病可由一种或多种环境因素引发,[41]如病毒感染或饮食。 已经涉及了几种病毒,但迄今为止还没有严格的证据支持人类的这种假设。[41] [42] 在饮食因素中,数据表明麦胶蛋白(谷蛋白中存在的蛋白质)可能在1型糖尿病的发展中起作用,但其机制尚不完全清楚。[43] [44]
类型2
主要文章:2型糖尿病
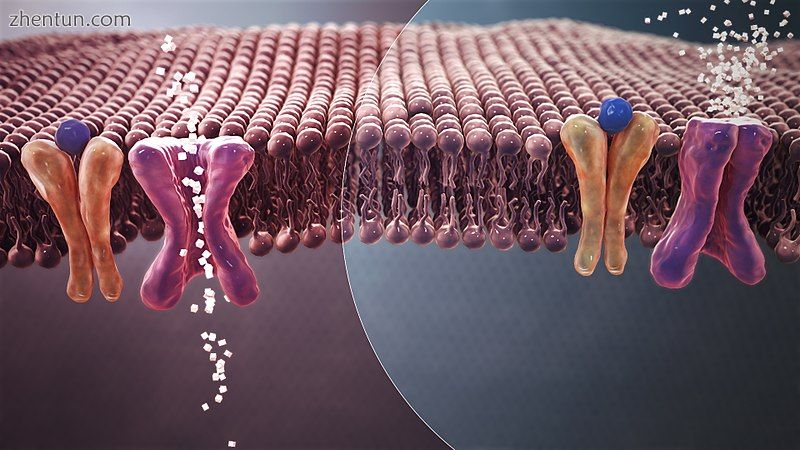
胰岛素分泌和吸收减少导致血液中的葡萄糖含量高。
2型糖尿病的特点是胰岛素抵抗,可能与相对减少的胰岛素分泌相结合。[11]认为身体组织对胰岛素的有缺陷的反应性涉及胰岛素受体。但是,具体的缺陷尚不清楚。由已知缺陷引起的糖尿病病例分类。 2型糖尿病是最常见的糖尿病类型。[2]
在2型早期阶段,主要的异常是胰岛素敏感性降低。在这个阶段,高血糖可以通过各种措施和药物来逆转,这些措施和药物可以改善胰岛素敏感性或减少肝脏的葡萄糖生成。
2型糖尿病主要归因于生活方式因素和遗传因素。[45]众所周知,许多生活方式因素对2型糖尿病的发展很重要,包括肥胖(体重指数大于30),缺乏体力活动,饮食不良,压力和城市化。[16]过多的体脂与中国和日本血统的病例有30%相关,60-80%的病例来自欧洲和非洲血统,100%的皮马印第安人和太平洋岛民。[11]即使那些不肥胖的人通常也有较高的腰臀比例。[11]
饮食因素也会影响患2型糖尿病的风险。过量食用含糖饮料会增加风险。[46] [47]饮食中的脂肪类型也很重要,饱和脂肪和反式脂肪会增加风险,多不饱和脂肪和单不饱和脂肪会降低风险。[45]多吃白米和其他淀粉也可能增加患糖尿病的风险。[48]据信,缺乏身体活动导致7%的病例。[49]
妊娠糖尿病
主要文章:妊娠期糖尿病
妊娠期糖尿病(GDM)在几个方面类似于2型糖尿病,涉及相对不充分的胰岛素分泌和反应性的组合。它发生在所有怀孕的约2-10%,并且可能在分娩后改善或消失。[50]然而,在怀孕后,大约有5-10%的患有GDM的女性患有DM,最常见的是2型。[50] GDM是完全可治疗的,但在整个怀孕期间需要仔细的医疗监督。管理可能包括饮食变化,血糖监测,在某些情况下,可能需要胰岛素。
虽然它可能是短暂的,但未经治疗的GDM会损害胎儿或母亲的健康。对婴儿的风险包括巨大儿(高出生体重),先天性心脏和中枢神经系统异常,以及骨骼肌畸形。胎儿血液中胰岛素水平的增加可能会抑制胎儿表面活性物质的产生并导致婴儿呼吸窘迫综合症。红血细胞破坏可导致高血胆红素水平。在严重的情况下,可能会发生围产期死亡,最常见的原因是由于血管损伤引起的胎盘灌注不良。可以通过减少胎盘功能来指示分娩诱导。如果出现明显的胎儿窘迫或与巨大儿相关的损伤风险增加,例如肩难产,可以进行剖腹产手术。[51]
成熟期糖尿病的年轻人
年轻的成熟型糖尿病(MODY)是一种罕见的常染色体显性遗传型糖尿病,由于几种单基因突变之一导致胰岛素产生缺陷。[52]它明显不如三种主要类型。这种疾病的名称是指其性质的早期假设。由于基因缺陷,根据特定的基因缺陷,这种疾病的年龄和呈现的严重程度各不相同;因此,至少有13种MODY亚型。 MODY患者通常可以在不使用胰岛素的情况下控制它。
其他类型
前驱糖尿病表示当一个人的血糖水平高于正常但不足以诊断为2型糖尿病时发生的病症。许多后来发展为2型糖尿病的人多年来处于前驱糖尿病状态。
成人潜伏性自身免疫性糖尿病(LADA)是成人中1型DM发展的病症。根据年龄而不是原因,患有LADA的成年人最初经常被误诊为患有2型糖尿病。
一些糖尿病病例是由身体组织受体无法对胰岛素产生反应引起的(即使胰岛素水平正常,这也是2型糖尿病的原因);这种形式非常罕见。遗传突变(常染色体或线粒体)可导致β细胞功能缺陷。在某些情况下,也可能已经遗传地确定了异常的胰岛素作用。任何导致胰腺广泛损害的疾病都可能导致糖尿病(例如慢性胰腺炎和囊性纤维化)。与胰岛素拮抗性激素的过度分泌相关的疾病可引起糖尿病(一旦除去激素过量,通常会解决)。许多药物损害胰岛素分泌,一些毒素损害胰腺β细胞。 ICD-10(1992)诊断实体,营养不良相关的糖尿病(MRDM或MMDM,ICD-10代码E12),在1999年引入现行分类标准时被世界卫生组织(WHO)弃用。[53]
其他形式的糖尿病包括先天性糖尿病,其由于胰岛素分泌的遗传缺陷,囊性纤维化相关的糖尿病,由高剂量的糖皮质激素诱导的类固醇糖尿病和几种形式的单基因糖尿病。
“3型糖尿病”被认为是阿尔茨海默病的一个术语,因为潜在的过程可能涉及大脑对胰岛素的抵抗。[54]
以下是糖尿病其他原因的综合清单:[55]
β细胞功能的遗传缺陷
成熟期糖尿病的年轻人
线粒体DNA突变
胰岛素加工或胰岛素作用的遗传缺陷
胰岛素原转化的缺陷
胰岛素基因突变
胰岛素受体突变
外分泌胰腺缺损
慢性胰腺炎
胰切除术
胰腺瘤
囊性纤维化
血色病
纤维性胰腺病
内分泌
生长激素过量(肢端肥大症)
库欣综合征
甲状腺功能亢进症
嗜铬细胞瘤
胰高血糖素
感染
巨细胞病毒感染
柯萨奇病毒B.
毒品
糖皮质激素
甲状腺激素
β-肾上腺素能激动剂
他汀类药物[56]
2018年的一项研究表明,应放弃三种类型,因为过于简单化。[57]它将糖尿病分为五个亚组,通常将1型和自身免疫性晚发型糖尿病分类为一组,而2型包括四类。希望通过更具体地针对亚组进行定制来改善糖尿病治疗。[58]
病理生理学
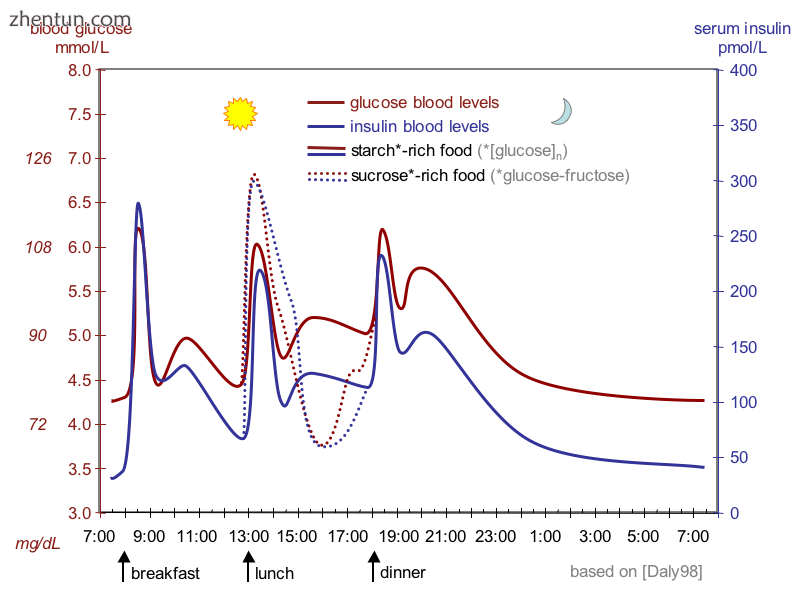
一日三餐期间人体内血糖(红色)和降糖激素胰岛素(蓝色)的波动。 强调了富含糖和富含淀粉的膳食的影响之一。
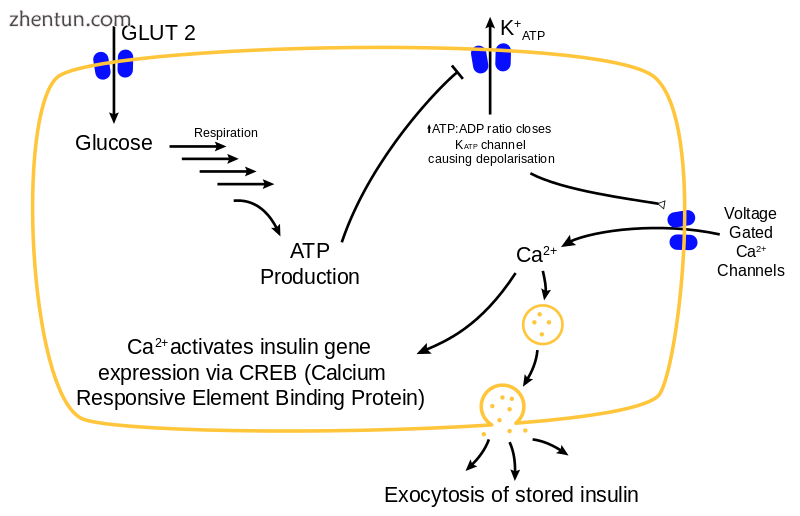
正常胰腺β细胞胰岛素释放机制。胰岛素的产生在β细胞内或多或少是恒定的。它的释放是由食物引起的,主要是含有可吸收葡萄糖的食物。
胰岛素是调节血液中葡萄糖摄入身体大多数细胞的主要激素,尤其是肝脏,脂肪组织和肌肉,除了平滑肌,其中胰岛素通过IGF-1起作用。因此,胰岛素缺乏或其受体的不敏感性在所有形式的糖尿病中起着重要作用。[59]
身体从三个主要来源获得葡萄糖:食物的肠道吸收;糖原分解(糖原分解),肝脏中存在的葡萄糖的储存形式;和糖异生,从体内非碳水化合物底物产生葡萄糖。[60]胰岛素在平衡体内葡萄糖水平方面起着关键作用。胰岛素可以抑制糖原的分解或糖原生成过程,它可以刺激葡萄糖转运到脂肪和肌肉细胞中,并且它可以刺激葡萄糖以糖原形式的储存。[60]
胰岛素通过胰腺朗格汉斯胰岛中的β细胞(β细胞)释放到血液中,以响应血糖水平的升高,通常是在进食后。大约三分之二的身体细胞使用胰岛素来吸收血液中的葡萄糖,用作燃料,转化为其他所需的分子,或用于储存。较低的葡萄糖水平导致胰岛素从β细胞释放减少和糖原分解为葡萄糖。这个过程主要由激素胰高血糖素控制,激素胰高血糖素的作用方式与胰岛素相反。[61]
如果可用的胰岛素量不足,或者如果细胞对胰岛素的影响(胰岛素不敏感或胰岛素抵抗)反应不佳,或者胰岛素本身有缺陷,则葡萄糖不会被需要它的身体细胞正确吸收,它不会妥善储存在肝脏和肌肉中。净效应是持续高水平的血糖,不良的蛋白质合成和其他代谢紊乱,如酸中毒。[60]
当血液中的葡萄糖浓度随时间保持较高时,肾脏将达到重吸收的阈值,并且葡萄糖将在尿液中排出(糖尿)。[62] 这增加了尿液的渗透压并抑制了肾脏对水的重吸收,导致尿液产生增加(多尿)和增加的液体流失。 血液容量损失将被体内细胞和其他身体隔室中的水渗透,导致脱水和口渴(多饮)。[60]
诊断
另见:糖化血红蛋白和葡萄糖耐量试验
WHO糖尿病诊断标准[63] [64]
| 条件 | 2小时葡萄糖 | 空腹血糖 | HbA1c | | | 单位 | mmol/l(mg/dl) | mmol/l(mg/dl) | mmol/mol | DCCT % | | 正常 | <7.8 (<140) | <6.1 (<110) | <42 | <6.0 | | 空腹血糖受损 | <7.8 (<140) | ≥6.1(≥110) & <7.0(<126) | 42-46 | 6.0–6.4 | | 葡萄糖耐量降低 | ≥7.8 (≥140) | <7.0 (<126) | 42-46 | 6.0–6.4 | | 糖尿病 | ≥11.1 (≥200) | ≥7.0 (≥126) | ≥48 | ≥6.5 |
糖尿病的特征是反复或持续的高血糖,并通过证明以下任何一种来诊断:[53]
空腹血糖水平≥7.0mmol / l(126 mg / dl)
75 g口服葡萄糖负荷后2小时血浆葡萄糖≥11.1mmol/ l(200 mg / dl),如葡萄糖耐量试验(OGTT)
高血糖和偶然血浆葡萄糖≥11.1mmol / l(200 mg / dl)的症状
糖化血红蛋白(HbA1C)≥48mmol / mol(≥6.5DCCT%)。[65]
在没有明确的高血糖的情况下,阳性结果应该通过在不同的日子重复上述任何方法来确认。由于易于测量和正式葡萄糖耐量测试的相当长的时间承诺,优选测量空腹血糖水平,这需要两个小时才能完成,并且与禁食测试相比没有预后优势。[66]根据目前的定义,高于7.0 mmol / l(126 mg / dl)的两次空腹血糖测量被认为是糖尿病的诊断。
根据WHO,空腹血糖水平为6.1至6.9 mmol / l(110至125 mg / dl)的人被认为空腹血糖受损。[67]在75克口服葡萄糖负荷后2小时,血浆葡萄糖浓度等于或高于7.8 mmol / l(140 mg / dl)但未超过11.1 mmol / l(200 mg / dl)的人被认为具有葡萄糖耐量降低。在这两种前驱糖尿病状态中,后者特别是进展为全面发展的糖尿病以及心血管疾病的主要危险因素。[68]自2003年以来,美国糖尿病协会(ADA)使用的空腹血糖受损范围略有不同,为5.6至6.9 mmol / l(100至125 mg / dl)。[69]
糖化血红蛋白优于空腹血糖,可用于确定心血管疾病和因任何原因导致的死亡风险。[70]
预防
另见:预防2型糖尿病
目前尚无已知的1型糖尿病预防措施。[2] 2型糖尿病 - 占所有病例的85-90% - 通常可以通过维持正常体重,从事体力活动和饮食健康来预防或延迟。[2]更高水平的身体活动(每天超过90分钟)可将患糖尿病的风险降低28%。[71]已知有助于预防糖尿病的饮食变化包括保持富含全谷物和纤维的饮食,以及选择好的脂肪,例如坚果,植物油和鱼类中发现的多不饱和脂肪。[72]限制含糖饮料和少吃红肉和其他饱和脂肪来源也有助于预防糖尿病。[72]吸烟也与糖尿病及其并发症的风险增加有关,因此戒烟也是一项重要的预防措施。[73]
2型糖尿病与主要可改变的危险因素(体重过重,不健康饮食,缺乏身体活动和吸烟)之间的关系在世界所有地区都是相似的。越来越多的证据表明,糖尿病的潜在决定因素反映了推动社会,经济和文化变革的主要因素:全球化,城市化,人口老龄化和一般卫生政策环境。[74]
管理
主要文章:糖尿病管理
糖尿病管理概述
糖尿病是一种慢性疾病,除非在非常特殊的情况下,否则没有已知的治愈方法。[75]管理层专注于保持血糖水平接近正常,而不会导致低血糖。这通常可以通过健康的饮食,运动,减轻体重和使用适当的药物(1型糖尿病患者的胰岛素; 2型糖尿病的口服药物,以及可能的胰岛素)来实现。
了解这种疾病并积极参与治疗非常重要,因为血糖水平控制良好的人并发症并不常见,并且不那么严重[76] [77]。治疗的目标是HbA1C水平为6.5%,但不应低于此水平,并且可能设定得更高。[78]还要注意可能加速糖尿病负面影响的其他健康问题。这些包括吸烟,胆固醇水平升高,肥胖,高血压和缺乏定期运动。[78]专门的鞋类被广泛用于降低患有危险​​的糖尿病足的溃疡或再溃疡的风险。然而,证明其有效性的证据仍然模棱两可。[79]
生活方式
另见:糖尿病饮食
患有糖尿病的人可以受益于关于疾病和治疗的教育,实现正常体重的良好营养和锻炼,目的是将短期和长期血糖水平保持在可接受的范围内。此外,鉴于相关的心血管疾病风险较高,建议改变生活方式以控制血压。[80] [81]
没有一种饮食模式最适合所有糖尿病患者。对于超重的2型糖尿病患者,任何人都会遵守并减肥的饮食是有效的。[82] [83]
药物
葡萄糖控制
另见:抗糖尿病药物
用于治疗糖尿病的药物通过降低血糖水平来实现。人们普遍认为,当糖尿病患者保持严格的血糖控制(也称为“严格的血糖控制”) - 将血液中的葡萄糖水平保持在正常范围内时 - 他们会遇到较少的并发症,如肾脏问题和眼部问题。[84] [85]然而,对于这对以后的人来说这是否具有成本效益存在争议。[86]
有许多不同类型的抗糖尿病药物。一些可通过口服获得,例如二甲双胍,而另一些仅可通过注射获得,例如GLP-1激动剂。 1型糖尿病只能用胰岛素治疗,通常使用常规和NPH胰岛素或合成胰岛素类似物的组合。
二甲双胍通常被推荐为2型糖尿病的一线治疗药物,因为有充分的证据表明它可以降低死亡率。[6]它的作用是减少肝脏的葡萄糖产生。[87]其他几种药物,主要通过口服给药,也可能降低II型糖尿病患者的血糖。这些药物包括增加胰岛素释放的药物,减少肠道吸收糖分的药物,以及使身体对胰岛素更敏感的药物。[87]当胰岛素用于2型糖尿病时,通常最初添加长效制剂,同时继续口服药物。[6]然后增加胰岛素的剂量以起作用。[6] [88]
血压
由于心血管疾病是与糖尿病相关的严重并发症,一些人建议血压水平低于130/80 mmHg。[89]然而,证据支持小于或等于140/90 mmHg至160/100 mmHg之间的某个位置;对于低于此范围的血压目标,唯一的额外益处是卒中风险的孤立性下降,并伴随着其他严重不良事件的风险增加。[90] [91] 2016年的一项审查发现,治疗可能会低于140 mmHg。[92]在降低血压的药物中,血管紧张素转换酶抑制剂(ACEIs)改善DM患者的预后,而类似药物血管紧张素受体阻滞剂(ARBs)则不然。[93]阿司匹林也被推荐用于有心血管疾病的人,但是没有发现常规使用阿司匹林可以改善无并发症的糖尿病。[94]
手术
肥胖和2型糖尿病患者的减肥手术往往是一种有效的措施。[14]许多人能够在手术后很少或不使用药物来维持正常的血糖水平[95],并且长期死亡率降低。[96]然而,手术的短期死亡风险不到1%。[97]手术适当时的体重指数截止值尚不清楚。[96]建议在那些无法控制体重和血糖的人中考虑这一选择。[98]
对于患有严重疾病并发症的1型糖尿病患者,偶尔会考虑进行胰腺移植,包括需要肾移植的终末期肾病。[99]
支持
在使用全科医生系统的国家,例如英国,护理可能主要在医院外进行,仅在出现并发症,血糖控制困难或研究项目时才使用基于医院的专科护理。 在其他情况下,全科医生和专家以团队方式分享护理。 家庭远程医疗支持可以是一种有效的管理技术。[100]
流行病学
主要文章:糖尿病的流行病学
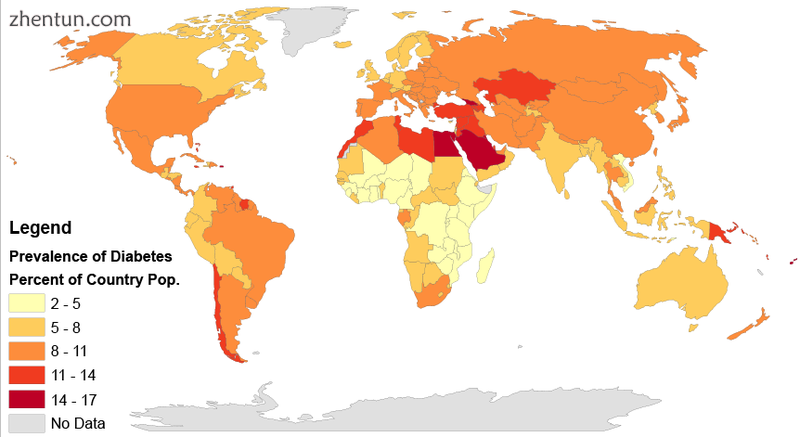
2014年每千名居民中的糖尿病发病率。 全球患病率为9.2%。
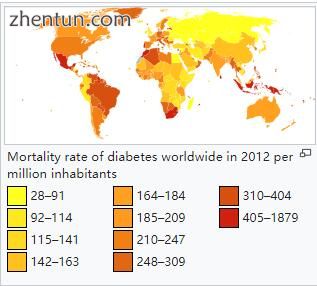
2012年全球每百万居民的糖尿病死亡率
截至2016年,全球有4.22亿人患有糖尿病,[101]高于2013年估计的3.82亿人[17]和1980年的1.08亿人。[101]考虑到全球人口年龄结构的变化,成人糖尿病的患病率为8.5%,几乎是1980年的4.7%的两倍。[101]类型2约占案件的90%。[16] [18]一些数据表明女性和男性的比率大致相等[18],但在2型发病率较高的许多人群中发现男性糖尿病过量,可能是由于胰岛素敏感性的性别差异,肥胖和区域体脂肪的后果沉积和其他因素,如高血压,吸烟和饮酒。[102] [103]
世界卫生组织估计,2012年糖尿病导致150万人死亡,使其成为第8大死因。[9] [101]然而,全世界另有220万人死于高血糖和心血管疾病及其他相关并发症(例如肾衰竭)的风险增加,这些并发症常常导致过早死亡,并且通常被列为死亡证明而不是糖尿病的根本原因。 [101] [104]例如,2014年,国际糖尿病联合会(IDF)估计糖尿病导致全球490万人死亡,[19]使用模型来估计可直接或间接归因于糖尿病的死亡总人数。[20]
糖尿病发生在世界各地,但在较发达国家更为常见(特别是2型)。然而,低收入和中等收入国家的费率增幅最大,[101]其中超过80%的糖尿病死亡发生。[105]预计最快的患病率增加发生在亚洲和非洲,大多数糖尿病患者可能会在2030年生活。[106]发展中国家的费率增长遵循城市化和生活方式变化的趋势,包括越来越久坐不动的生活方式,减少体力劳动和全球营养转变,其特点是摄入高能量但营养不良的食物(通常较高)糖和饱和脂肪,有时被称为“西式”饮食。[101] [106] 2013年至2035年期间,全球糖尿病患病率可能增加55%。[101]
历史
主要文章:糖尿病史
糖尿病是最早描述的疾病之一,[107]来自c的埃及手稿。公元前1500年提到“太大的尿液排空”。[108] Ebers纸莎草包括建议在这种情况下饮用。[109]首先描述的病例被认为是1型糖尿病。[108]大约在同一时间的印度医生确定了这种疾病并将其归类为疯狂或“蜂蜜尿”,并指出尿液会吸引蚂蚁。[108] [109]
“糖尿病”或“通过”一词最早是在公元前230年由孟菲斯的希腊Apollonius使用的。[108]在罗马帝国时期,这种疾病被认为是罕见的,盖伦评论说他在他的职业生涯中只见过两例。[108]这可能是由于古人的饮食和生活方式,或者是因为在疾病的晚期阶段观察到了临床症状。盖伦称这种疾病为“尿腹泻”(腹泻腹泻)。[110]
最早存活的详细参考糖尿病的工作是卡帕多西亚的Aretaeus(公元2世纪或3世纪初)。他描述了疾病的症状和病程,这归因于水分和寒冷,反映了“气动学校”的信念。他假设糖尿病与其他疾病有关,他讨论了蛇咬伤的鉴别诊断,这也引起过度口渴。直到1552年,他的作品在西方仍然不为人知,当时第一部拉丁版出版于威尼斯。[110]
1型和2型糖尿病首次被印度医生Sushruta和Charaka在400-500 CE中确定为单独的病症,其中1型与青年相关,2型超重。[108]英国人John Rolle在18世纪后期加入了“mellitus”或“来自蜂蜜”一词,将病情与尿崩症分开,尿崩症也与尿频有关。[108]直到20世纪早期,当加拿大人弗雷德里克班廷和查尔斯赫伯特在1921年和1922年分离和纯化胰岛素时,才开始有效治疗。[108]随后在20世纪40年代开发了长效胰岛素NPH。[108]
词源
糖尿病这个词(/ˌdaɪ.əbiːtiːz/或/ˌdaɪ.əbiːtɪs/)来自拉丁语diabētēs,后者又来自古希腊语διαβήτης(diabētēs),字面意思是“穿越者;虹吸管”。[111]卡帕多西亚的古希腊医生Aretaeus(佛罗里达州公元前1世纪)使用了这个词,其意图是“过量排尿”,作为疾病的名称。[112] [113]最终,这个词来自希腊语διαβαίνειν(diabainein),意思是“通过”,[111]由δια-(dia-)组成,意思是“通过”和βαίνειν(bainein),意思是“去”。[ 112] “糖尿病”这个词首先用英语记录,以糖尿病的形式记录在1425年左右的医学文本中。
mellitus(/məlaɪtəs/或/mɛlɪtəs/)这个词来自经典的拉丁语mellītus,意思是“mellite”[114](即用蜂蜜加糖; [114] honey-sweet [115])。拉丁语来自mell-,来自mel,意思是“蜜”; [114] [115]甜蜜; [115]令人愉快的事物,[115]和后缀-ītus,[114]其含义与英文后缀“-ite”的内容。[116]正是托马斯·威利斯(Thomas Willis)在1675年将“糖尿病”这个词加上“糖尿病”作为疾病的名称,当时他注意到糖尿病患者的尿液具有甜味(糖尿)。古希腊人,中国人,埃及人,印第安人和波斯人在尿液中注意到这种甜味。
社会与文化
更多信息:以糖尿病为特征的电影列表
1989年的“圣文森特宣言”[117] [118]是改善糖尿病患者护理的国际努力的结果。这样做不仅在生活质量和预期寿命方面很重要,而且在经济上也很重要 - 糖尿病导致的费用已经被证明是医疗系统和政府的健康和生产力相关资源的主要消耗。
一些国家建立了越来越不成功的国家糖尿病计划,以改善对该疾病的治疗。[119]
患有糖尿病且患有神经性症状(如麻木或脚部或手部刺痛)的人失业的可能性是无症状者的两倍。[120]
2010年,美国糖尿病相关急诊室(ER)的访问率在最低收入社区(每10,000人口526人)中高于最高收入社区(每万人口236人)。大约9.4%的糖尿病相关急诊就诊次数是针对没有保险的人。[121]
命名
术语“1型糖尿病”已经取代了几个以前的术语,包括儿童期糖尿病,青少年糖尿病和胰岛素依赖型糖尿病(IDDM)。同样,术语“2型糖尿病”已经取代了几个以前的术语,包括成人发病的糖尿病,肥胖相关的糖尿病和非胰岛素依赖性糖尿病(NIDDM)。除了这两种类型之外,还没有达成一致的标准命名法。[引证需要]
糖尿病也偶尔被称为“糖尿病”,以区别于尿崩症。[122]
其他动物
主要文章:狗的糖尿病和猫的糖尿病
在动物中,糖尿病最常见于狗和猫。中年动物最常受影响。雌性狗受雄性影响的可能性是男性的两倍,而根据一些消息来源,雄性猫也比雌性更容易受到影响。在这两个品种中,所有品种都可能受到影响,但一些小型犬品种特别容易患上糖尿病,例如迷你贵宾犬。[123]
猫糖尿病与人类2型糖尿病惊人地相似。缅甸品种以及俄罗斯蓝色,阿比西尼亚和挪威森林猫品种表现出DM风险增加,而几个品种的风险较低。超重与猫糖尿病风险增加之间存在关联。[124]
症状可能与液体流失和多尿症有关,但病程也可能是阴险的。糖尿病动物更容易感染。人类认识到的长期并发症在动物中更为罕见。治疗原则(减肥,口服抗糖尿病药,皮下注射胰岛素)和紧急情况管理(如酮症酸中毒)与人类相似。[123]
研究
已经开发出可吸入的胰岛素。[125]由于副作用,原始产品被撤销。[125]由制药公司MannKind Corporation开发的Afrezza于2014年6月获美国食品药品管理局(FDA)批准进行一般销售。[126]吸入式胰岛素的一个优点是它可能更方便和易于使用。[127]
已开发出霜剂形式的透皮胰岛素,并正在对2型糖尿病患者进行试验。[128] [129]
主要临床试验
糖尿病控制和并发症试验(DCCT)是由美国国家糖尿病和消化和肾脏疾病研究所(NIDDK)进行的一项临床研究,该研究于1993年在新英格兰医学杂志上发表。测试对象均患有糖尿病类型1当时被随机分配到严格的血糖臂和对照组,当时标准治疗;人们的平均随访时间为7年,接受治疗的人糖尿病并发症发生率显着降低。它当时是一项具有里程碑意义的研究,并且显着改变了所有形式糖尿病的管理。[86] [130] [131]
英国前瞻性糖尿病研究(UKPDS)是Z于1998年在“柳叶刀”杂志上发表的一项临床研究。大约3,800名患有2型糖尿病的人平均随访10年,接受了严格的血糖控制或者护理标准,治疗组再次有更好的结果。这证实了严格的血糖控制以及血压控制对于患有这种疾病的人的重要性。[86] [132] [133]
参考:
"Diabetes Blue Circle Symbol". International Diabetes Federation. 17 March 2006. Archived from the original on 5 August 2007.
"Diabetes Fact sheet N°312". WHO. October 2013. Archived from the original on 26 August 2013. Retrieved 25 March 2014.
Kitabchi AE, Umpierrez GE, Miles JM, Fisher JN (July 2009). "Hyperglycemic crises in adult patients with diabetes". Diabetes Care. 32 (7): 1335–43. doi:10.2337/dc09-9032. PMC 2699725. PMID 19564476.
Chiang, JL; Kirkman, MS; Laffel, LMB; Peters, AL (16 June 2014). "Type 1 Diabetes Through the Life Span: A Position Statement of the American Diabetes Association". Diabetes Care. 37 (7): 2034–54. doi:10.2337/dc14-1140. PMC 5865481. PMID 24935775.
"Causes of Diabetes". National Institute of Diabetes and Digestive and Kidney Diseases. June 2014. Archived from the original on 2 February 2016. Retrieved 10 February 2016.
Ripsin CM, Kang H, Urban RJ (January 2009). "Management of blood glucose in type 2 diabetes mellitus" (PDF). American Family Physician. 79 (1): 29–36. PMID 19145963. Archived (PDF) from the original on 2013-05-05.
Brutsaert, Erika F. (February 2017). "Drug Treatment of Diabetes Mellitus". Retrieved 12 October 2018.
"Update 2015". ID F. International Diabetes Federation. p. 13. Archived from the original on 22 March 2016. Retrieved 21 March 2016.
"The top 10 causes of death Fact sheet N°310". World Health Organization. October 2013. Archived from the original on 30 May 2017.
"About diabetes". World Health Organization. Archived from the original on 31 March 2014. Retrieved 4 April 2014.
Shoback DG, Gardner D, eds. (2011). "Chapter 17". Greenspan's basic & clinical endocrinology (9th ed.). New York: McGraw-Hill Medical. ISBN 978-0-07-162243-1.
RSSDI textbook of diabetes mellitus (Rev. 2nd ed.). Jaypee Brothers Medical Publishers. 2012. p. 235. ISBN 9789350254899. Archived from the original on 14 October 2015.
Rippe RS, Irwin JM, eds. (2010). Manual of intensive care medicine (5th ed.). Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 549. ISBN 9780781799928.
Picot J, Jones J, Colquitt JL, Gospodarevskaya E, Loveman E, Baxter L, Clegg AJ (September 2009). "The clinical effectiveness and cost-effectiveness of bariatric (weight loss) surgery for obesity: a systematic review and economic evaluation". Health Technology Assessment. 13 (41): 1–190, 215–357, iii–iv. doi:10.3310/hta13410. PMID 19726018.
Cash, Jill (2014). Family Practice Guidelines (3rd ed.). Springer. p. 396. ISBN 9780826168757. Archived from the original on 31 October 2015.
Williams textbook of endocrinology (12th ed.). Elsevier/Saunders. 2011. pp. 1371–1435. ISBN 978-1-4377-0324-5.
Shi Y, Hu FB (June 2014). "The global implications of diabetes and cancer". Lancet. 383 (9933): 1947–8. doi:10.1016/S0140-6736(14)60886-2. PMID 24910221.
Vos T, Flaxman AD, Naghavi M, Lozano R, Michaud C, Ezzati M, et al. (December 2012). "Years lived with disability (YLDs) for 1160 sequelae of 289 diseases and injuries 1990-2010: a systematic analysis for the Global Burden of Disease Study 2010". Lancet. 380 (9859): 2163–96. doi:10.1016/S0140-6736(12)61729-2. PMID 23245607.
"Annual Report 2014" (PDF). IDF. International Diabetes Federation. Archived from the original (PDF) on 17 October 2016. Retrieved 13 July 2016.
IDF DIABETES ATLAS (PDF) (6th ed.). International Diabetes Federation. 2013. p. 7. ISBN 978-2930229850. Archived from the original (PDF) on 9 June 2014.
"Economic costs of diabetes in the U.S. in 2012". Diabetes Care. 36 (4): 1033–46. April 2013. doi:10.2337/dc12-2625. PMC 3609540. PMID 23468086.
Cooke DW, Plotnick L (November 2008). "Type 1 diabetes mellitus in pediatrics". Pediatrics in Review. 29 (11): 374–84, quiz 385. doi:10.1542/pir.29-11-374. PMID 18977856.
Rockefeller, J. D. (2015-06-18). Diabetes: Symptoms, Causes, Treatment and Prevention. ISBN 9781514603055.
Kenny C (April 2014). "When hypoglycemia is not obvious: diagnosing and treating under-recognized and undisclosed hypoglycemia". Primary Care Diabetes. 8 (1): 3–11. doi:10.1016/j.pcd.2013.09.002. PMID 24100231.
Verrotti A, Scaparrotta A, Olivieri C, Chiarelli F (December 2012). "Seizures and type 1 diabetes mellitus: current state of knowledge". European Journal of Endocrinology. 167 (6): 749–58. doi:10.1530/EJE-12-0699. PMID 22956556. Archived from the original on 2014-11-07.
Hsieh, Arthur. "Drunk versus diabetes: How can you tell?". Archived from the original on 13 July 2016. Retrieved 29 June 2016.
"Symptoms of Low Blood Sugar". WebMD. Archived from the original on 18 June 2016. Retrieved 29 June 2016.
"GLUCAGON - INJECTION (Glucagon) side effects, medical uses, and drug interactions". MedicineNet. Retrieved 2018-02-05.
Kitabchi AE, Umpierrez GE, Miles JM, Fisher JN (July 2009). "Hyperglycemic crises in adult patients with diabetes". Diabetes Care. 32 (7): 1335–43. doi:10.2337/dc09-9032. PMC 2699725. PMID 19564476. Archived from the original on 2016-06-25.
Sarwar N, Gao P, Seshasai SR, Gobin R, Kaptoge S, Di Angelantonio E, Ingelsson E, Lawlor DA, Selvin E, Stampfer M, Stehouwer CD, Lewington S, Pennells L, Thompson A, Sattar N, White IR, Ray KK, Danesh J (June 2010). "Diabetes mellitus, fasting blood glucose concentration, and risk of vascular disease: a collaborative meta-analysis of 102 prospective studies". Lancet. 375 (9733): 2215–22. doi:10.1016/S0140-6736(10)60484-9. PMC 2904878. PMID 20609967.
O'Gara PT, Kushner FG, Ascheim DD, Casey DE, Chung MK, de Lemos JA, Ettinger SM, Fang JC, Fesmire FM, Franklin BA, Granger CB, Krumholz HM, Linderbaum JA, Morrow DA, Newby LK, Ornato JP, Ou N, Radford MJ, Tamis-Holland JE, Tommaso CL, Tracy CM, Woo YJ, Zhao DX, Anderson JL, Jacobs AK, Halperin JL, Albert NM, Brindis RG, Creager MA, DeMets D, Guyton RA, Hochman JS, Kovacs RJ, Kushner FG, Ohman EM, Stevenson WG, Yancy CW (January 2013). "2013 ACCF/AHA guideline for the management of ST-elevation myocardial infarction: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines". Circulation. 127 (4): e362–425. doi:10.1161/CIR.0b013e3182742cf6. PMID 23247304.
"Diabetes Programme". World Health Organization. Archived from the original on 26 April 2014. Retrieved 22 April 2014.
"Diabetes - eye care: MedlinePlus Medical Encyclopedia". medlineplus.gov. Retrieved 2018-03-27.
Cukierman, T (8 Nov 2005). "Cognitive decline and dementia in diabetes – systematic overview of prospective observational studies". Diabetologia. 48 (12): 2460–2469. doi:10.1007/s00125-005-0023-4. PMID 16283246.
Yang Y, Hu X, Zhang Q, Zou R (November 2016). "Diabetes mellitus and risk of falls in older adults: a systematic review and meta-analysis". Age and Ageing. 45 (6): 761–767. doi:10.1093/ageing/afw140. PMID 27515679.
Lambert P, Bingley PJ (2002). "What is Type 1 Diabetes?". Medicine. 30: 1–5. doi:10.1383/medc.30.1.1.28264.
Tuomi T, Santoro N, Caprio S, Cai M, Weng J, Groop L (March 2014). "The many faces of diabetes: a disease with increasing heterogeneity". Lancet. 383 (9922): 1084–94. doi:10.1016/S0140-6736(13)62219-9. PMID 24315621.
Rother KI (April 2007). "Diabetes treatment--bridging the divide". The New England Journal of Medicine. 356 (15): 1499–501. doi:10.1056/NEJMp078030. PMC 4152979. PMID 17429082.
"Diabetes Mellitus (DM): Diabetes Mellitus and Disorders of Carbohydrate Metabolism: Merck Manual Professional". Merck Publishing. April 2010. Archived from the original on 2010-07-28. Retrieved 2010-07-30.
Dorner M, Pinget M, Brogard JM (May 1977). "[Essential labile diabetes (author's transl)]". MMW, Munchener Medizinische Wochenschrift (in German). 119 (19): 671–4. PMID 406527.
Petzold A, Solimena M, Knoch KP (October 2015). "Mechanisms of Beta Cell Dysfunction Associated With Viral Infection". Current Diabetes Reports (Review). 15 (10): 73. doi:10.1007/s11892-015-0654-x. PMC 4539350. PMID 26280364. So far, none of the hypotheses accounting for virus-induced beta cell autoimmunity has been supported by stringent evidence in humans, and the involvement of several mechanisms rather than just one is also plausible.
Butalia S, Kaplan GG, Khokhar B, Rabi DM (December 2016). "Environmental Risk Factors and Type 1 Diabetes: Past, Present, and Future". Canadian Journal of Diabetes (Review). 40 (6): 586–593. doi:10.1016/j.jcjd.2016.05.002. PMID 27545597.
Serena G, Camhi S, Sturgeon C, Yan S, Fasano A (August 2015). "The Role of Gluten in Celiac Disease and Type 1 Diabetes". Nutrients. 7 (9): 7143–62. doi:10.3390/nu7095329. PMC 4586524. PMID 26343710. open access publication – free to read
Visser J, Rozing J, Sapone A, Lammers K, Fasano A (May 2009). "Tight junctions, intestinal permeability, and autoimmunity: celiac disease and type 1 diabetes paradigms". Annals of the New York Academy of Sciences. 1165 (1): 195–205. Bibcode:2009NYASA1165..195V. doi:10.1111/j.1749-6632.2009.04037.x. PMC 2886850. PMID 19538307.
Risérus U, Willett WC, Hu FB (January 2009). "Dietary fats and prevention of type 2 diabetes". Progress in Lipid Research. 48 (1): 44–51. doi:10.1016/j.plipres.2008.10.002. PMC 2654180. PMID 19032965.
Malik VS, Popkin BM, Bray GA, Després JP, Hu FB (March 2010). "Sugar-sweetened beverages, obesity, type 2 diabetes mellitus, and cardiovascular disease risk". Circulation. 121 (11): 1356–64. doi:10.1161/CIRCULATIONAHA.109.876185. PMC 2862465. PMID 20308626.
Malik VS, Popkin BM, Bray GA, Després JP, Willett WC, Hu FB (November 2010). "Sugar-sweetened beverages and risk of metabolic syndrome and type 2 diabetes: a meta-analysis". Diabetes Care. 33 (11): 2477–83. doi:10.2337/dc10-1079. PMC 2963518. PMID 20693348.
Hu EA, Pan A, Malik V, Sun Q (March 2012). "White rice consumption and risk of type 2 diabetes: meta-analysis and systematic review". BMJ. 344: e1454. doi:10.1136/bmj.e1454. PMC 3307808. PMID 22422870.
Lee IM, Shiroma EJ, Lobelo F, Puska P, Blair SN, Katzmarzyk PT (July 2012). "Effect of physical inactivity on major non-communicable diseases worldwide: an analysis of burden of disease and life expectancy". Lancet. 380 (9838): 219–29. doi:10.1016/S0140-6736(12)61031-9. PMC 3645500. PMID 22818936.
"National Diabetes Clearinghouse (NDIC): National Diabetes Statistics 2011". U.S. Department of Health and Human Services. Archived from the original on 17 April 2014. Retrieved 22 April 2014.
National Collaborating Centre for Women's and Children's Health (February 2015). "Intrapartum care". Diabetes in Pregnancy: Management of diabetes and its complications from preconception to the postnatal period. National Institute for Health and Care Excellence (UK).
"Monogenic Forms of Diabetes". National institute of diabetes and digestive and kidney diseases. US NIH. Archived from the original on 12 March 2017. Retrieved 12 March 2017.
"Definition, Diagnosis and Classification of Diabetes Mellitus and its Complications" (PDF). World Health Organization. 1999. Archived (PDF) from the original on 2003-03-08.
de la Monte SM (December 2014). "Type 3 diabetes is sporadic Alzheimer׳s disease: mini-review". European Neuropsychopharmacology. 24 (12): 1954–60. doi:10.1016/j.euroneuro.2014.06.008. PMC 4444430. PMID 25088942.
Unless otherwise specified, reference is: Table 20-5 in Mitchell, Richard Sheppard; Kumar, Vinay; Abbas, Abul K.; Fausto, Nelson (2007). Robbins Basic Pathology (8th ed.). Philadelphia: Saunders. ISBN 978-1-4160-2973-1.
Sattar N, Preiss D, Murray HM, Welsh P, Buckley BM, de Craen AJ, Seshasai SR, McMurray JJ, Freeman DJ, Jukema JW, Macfarlane PW, Packard CJ, Stott DJ, Westendorp RG, Shepherd J, Davis BR, Pressel SL, Marchioli R, Marfisi RM, Maggioni AP, Tavazzi L, Tognoni G, Kjekshus J, Pedersen TR, Cook TJ, Gotto AM, Clearfield MB, Downs JR, Nakamura H, Ohashi Y, Mizuno K, Ray KK, Ford I (February 2010). "Statins and risk of incident diabetes: a collaborative meta-analysis of randomised statin trials". Lancet. 375 (9716): 735–42. doi:10.1016/S0140-6736(09)61965-6. PMID 20167359.
Ahlqvist, Emma; Storm, Petter; Käräjämäki, Annemari; Martinell, Mats; Dorkhan, Mozhgan; Carlsson, Annelie; Vikman, Petter; Prasad, Rashmi B; Aly, Dina Mansour (2018). "Novel subgroups of adult-onset diabetes and their association with outcomes: a data-driven cluster analysis of six variables". The Lancet Diabetes & Endocrinology. 0 (5): 361–369. doi:10.1016/S2213-8587(18)30051-2. ISSN 2213-8587. PMID 29503172.
Davis, Nicola (2018-03-01). "Five categories for adult diabetes, not just type 1 and type 2, study shows". The Guardian. Retrieved 2018-03-06.
"Insulin Basics". American Diabetes Association. Archived from the original on 14 February 2014. Retrieved 24 April 2014.
Shoback DG, Gardner D, eds. (2011). Greenspan's basic & clinical endocrinology (9th ed.). McGraw-Hill Medical. ISBN 9780071622431.
Barrett KE, et al. (2012). Ganong's review of medical physiology (24th ed.). McGraw-Hill Medical. ISBN 978-0071780032.
Murray RK, et al. (2012). Harper's illustrated biochemistry (29th ed.). McGraw-Hill Medical. ISBN 978-0071765763.
Definition and diagnosis of diabetes mellitus and intermediate hyperglycemia: report of a WHO/IDF consultation (PDF). Geneva: World Health Organization. 2006. p. 21. ISBN 978-92-4-159493-6.
Vijan, S (March 2010). "Type 2 diabetes". Annals of Internal Medicine. 152 (5): ITC31-15. doi:10.7326/0003-4819-152-5-201003020-01003. PMID 20194231.
""Diabetes Care" January 2010". Diabetes Care. 33: S3. 2009. doi:10.2337/dc10-S003. PMC 2797388. PMID 20042773. Archived from the original on 13 January 2010. Retrieved 29 January 2010.
Saydah SH, Miret M, Sung J, Varas C, Gause D, Brancati FL (August 2001). "Postchallenge hyperglycemia and mortality in a national sample of U.S. adults". Diabetes Care. 24 (8): 1397–402. doi:10.2337/diacare.24.8.1397. PMID 11473076.
Definition and diagnosis of diabetes mellitus and intermediate hyperglycemia : report of a WHO/IDF consultation (PDF). World Health Organization. 2006. p. 21. ISBN 978-92-4-159493-6. Archived (PDF) from the original on 11 May 2012.
Santaguida PL, Balion C, Hunt D, Morrison K, Gerstein H, Raina P, Booker L, Yazdi H. "Diagnosis, Prognosis, and Treatment of Impaired Glucose Tolerance and Impaired Fasting Glucose". Summary of Evidence Report/Technology Assessment, No. 128. Agency for Healthcare Research and Quality. Archived from the original on 16 September 2008. Retrieved 20 July 2008.
Bartoli E, Fra GP, Carnevale Schianca GP (February 2011). "The oral glucose tolerance test (OGTT) revisited". European Journal of Internal Medicine. 22 (1): 8–12. doi:10.1016/j.ejim.2010.07.008. PMID 21238885.
Selvin E, Steffes MW, Zhu H, Matsushita K, Wagenknecht L, Pankow J, Coresh J, Brancati FL (March 2010). "Glycated hemoglobin, diabetes, and cardiovascular risk in nondiabetic adults". The New England Journal of Medicine. 362 (9): 800–11. CiteSeerX 10.1.1.589.1658. doi:10.1056/NEJMoa0908359. PMC 2872990. PMID 20200384.
Kyu HH, Bachman VF, Alexander LT, Mumford JE, Afshin A, Estep K, Veerman JL, Delwiche K, Iannarone ML, Moyer ML, Cercy K, Vos T, Murray CJ, Forouzanfar MH (August 2016). "Physical activity and risk of breast cancer, colon cancer, diabetes, ischemic heart disease, and ischemic stroke events: systematic review and dose-response meta-analysis for the Global Burden of Disease Study 2013". BMJ. 354: i3857. doi:10.1136/bmj.i3857. PMC 4979358. PMID 27510511.
"The Nutrition Source". Harvard School of Public Health. 2012-09-18. Archived from the original on 25 April 2014. Retrieved 24 April 2014.
Willi C, Bodenmann P, Ghali WA, Faris PD, Cornuz J (December 2007). "Active smoking and the risk of type 2 diabetes: a systematic review and meta-analysis". JAMA. 298 (22): 2654–64. doi:10.1001/jama.298.22.2654. PMID 18073361.
"Chronic diseases and their common risk factors" (PDF). World Health Organization. 2005. Archived (PDF) from the original on 2016-10-17. Retrieved 30 August 2016.
"No cure for diabetes". WebMD. Archived from the original on 2015-05-21. Retrieved 21 May 2015.
Nathan DM, Cleary PA, Backlund JY, Genuth SM, Lachin JM, Orchard TJ, Raskin P, Zinman B (December 2005). "Intensive diabetes treatment and cardiovascular disease in patients with type 1 diabetes". The New England Journal of Medicine. 353 (25): 2643–53. doi:10.1056/NEJMoa052187. PMC 2637991. PMID 16371630.
"The effect of intensive diabetes therapy on the development and progression of neuropathy. The Diabetes Control and Complications Trial Research Group". Annals of Internal Medicine. 122 (8): 561–8. April 1995. doi:10.7326/0003-4819-122-8-199504150-00001. PMID 7887548.
National Institute for Health and Clinical Excellence. Clinical guideline 66: Type 2 diabetes. London, 2008.
Cavanagh PR (2004). "Therapeutic footwear for people with diabetes". Diabetes/Metabolism Research and Reviews. 20 Suppl 1 (Suppl 1): S51–5. doi:10.1002/dmrr.435. PMID 15150815.
Haw JS, Galaviz KI, Straus AN, Kowalski AJ, Magee MJ, Weber MB, Wei J, Narayan KM, Ali MK (December 2017). "Long-term Sustainability of Diabetes Prevention Approaches: A Systematic Review and Meta-analysis of Randomized Clinical Trials". JAMA Internal Medicine. 177 (12): 1808–1817. doi:10.1001/jamainternmed.2017.6040. PMC 5820728. PMID 29114778.
Mottalib A, Kasetty M, Mar JY, Elseaidy T, Ashrafzadeh S, Hamdy O (August 2017). "Weight Management in Patients with Type 1 Diabetes and Obesity". Current Diabetes Reports. 17 (10): 92. doi:10.1007/s11892-017-0918-8. PMC 5569154. PMID 28836234.
Emadian A, Andrews RC, England CY, Wallace V, Thompson JL (November 2015). "The effect of macronutrients on glycaemic control: a systematic review of dietary randomised controlled trials in overweight and obese adults with type 2 diabetes in which there was no difference in weight loss between treatment groups". The British Journal of Nutrition. 114 (10): 1656–66. doi:10.1017/S0007114515003475. PMC 4657029. PMID 26411958.
Grams J, Garvey WT (June 2015). "Weight Loss and the Prevention and Treatment of Type 2 Diabetes Using Lifestyle Therapy, Pharmacotherapy, and Bariatric Surgery: Mechanisms of Action". Current Obesity Reports. 4 (2): 287–302. doi:10.1007/s13679-015-0155-x. PMID 26627223.
Rosberger, DF (December 2013). "Diabetic retinopathy: current concepts and emerging therapy". Endocrinology and Metabolism Clinics of North America. 42 (4): 721–45. doi:10.1016/j.ecl.2013.08.001. PMID 24286948.
MacIsaac, RJ; Jerums, G; Ekinci, EI (March 2018). "Glycemic Control as Primary Prevention for Diabetic Kidney Disease". Advances in Chronic Kidney Disease. 25 (2): 141–148. doi:10.1053/j.ackd.2017.11.003. PMID 29580578.
Pozzilli, P; Strollo, R; Bonora, E (23 March 2014). "One size does not fit all glycemic targets for type 2 diabetes". Journal of Diabetes Investigation. 5 (2): 134–41. doi:10.1111/jdi.12206. PMC 4023573. PMID 24843750.
Krentz AJ, Bailey CJ (2005). "Oral antidiabetic agents: current role in type 2 diabetes mellitus". Drugs. 65 (3): 385–411. doi:10.2165/00003495-200565030-00005. PMID 15669880.
Consumer Reports; American College of Physicians (April 2012), "Choosing a type 2 diabetes drug – Why the best first choice is often the oldest drug" (PDF), High Value Care, Consumer Reports, archived (PDF) from the original on July 2, 2014, retrieved August 14, 2012
Nelson, Mark. "Drug treatment of elevated blood pressure". Australian Prescriber (33): 108–12. Archived from the original on 26 August 2010. Retrieved 11 August 2010.
Arguedas JA, Perez MI, Wright JM (July 2009). Arguedas JA, ed. "Treatment blood pressure targets for hypertension". The Cochrane Database of Systematic Reviews (3): CD004349. doi:10.1002/14651858.CD004349.pub2. PMID 19588353.
Arguedas JA, Leiva V, Wright JM (October 2013). "Blood pressure targets for hypertension in people with diabetes mellitus". The Cochrane Database of Systematic Reviews. 10 (10): CD008277. doi:10.1002/14651858.cd008277.pub2. PMID 24170669.
Brunström M, Carlberg B (February 2016). "Effect of antihypertensive treatment at different blood pressure levels in patients with diabetes mellitus: systematic review and meta-analyses". BMJ. 352: i717. doi:10.1136/bmj.i717. PMC 4770818. PMID 26920333.
Cheng J, Zhang W, Zhang X, Han F, Li X, He X, Li Q, Chen J (May 2014). "Effect of angiotensin-converting enzyme inhibitors and angiotensin II receptor blockers on all-cause mortality, cardiovascular deaths, and cardiovascular events in patients with diabetes mellitus: a meta-analysis". JAMA Internal Medicine. 174 (5): 773–85. doi:10.1001/jamainternmed.2014.348. PMID 24687000.
Pignone M, Alberts MJ, Colwell JA, Cushman M, Inzucchi SE, Mukherjee D, Rosenson RS, Williams CD, Wilson PW, Kirkman MS (June 2010). "Aspirin for primary prevention of cardiovascular events in people with diabetes: a position statement of the American Diabetes Association, a scientific statement of the American Heart Association, and an expert consensus document of the American College of Cardiology Foundation". Diabetes Care. 33 (6): 1395–402. doi:10.2337/dc10-0555. PMC 2875463. PMID 20508233.
Frachetti KJ, Goldfine AB (April 2009). "Bariatric surgery for diabetes management". Current Opinion in Endocrinology, Diabetes and Obesity. 16 (2): 119–24. doi:10.1097/MED.0b013e32832912e7. PMID 19276974.
Schulman AP, del Genio F, Sinha N, Rubino F (September–October 2009). ""Metabolic" surgery for treatment of type 2 diabetes mellitus". Endocrine Practice. 15 (6): 624–31. doi:10.4158/EP09170.RAR. PMID 19625245.
Colucci RA (January 2011). "Bariatric surgery in patients with type 2 diabetes: a viable option". Postgraduate Medicine. 123 (1): 24–33. doi:10.3810/pgm.2011.01.2242. PMID 21293081.
Dixon JB, le Roux CW, Rubino F, Zimmet P (June 2012). "Bariatric surgery for type 2 diabetes". Lancet. 379 (9833): 2300–11. doi:10.1016/S0140-6736(12)60401-2. PMID 22683132.
"Pancreas Transplantation". American Diabetes Association. Archived from the original on 13 April 2014. Retrieved 9 April 2014.
Polisena J, Tran K, Cimon K, Hutton B, McGill S, Palmer K (October 2009). "Home telehealth for diabetes management: a systematic review and meta-analysis". Diabetes, Obesity & Metabolism. 11 (10): 913–30. doi:10.1111/j.1463-1326.2009.01057.x. PMID 19531058.
"Global Report on Diabetes" (PDF). World Health Organization. 2016. Retrieved 20 September 2018.
Gale EA, Gillespie KM (January 2001). "Diabetes and gender". Diabetologia. 44 (1): 3–15. doi:10.1007/s001250051573. PMID 11206408.
Meisinger C, Thorand B, Schneider A, et al. (2002). "Sex differences in risk factors for incident type 2 Diabetes Mellitus: The MONICA Augsburg Cohort Study". JAMA Internal Medicine. 162 (1): 82–89. doi:10.1001/archinte.162.1.82.
Public Health Agency of Canada, Diabetes in Canada: Facts and figures from a public health perspective. Ottawa, 2011.
Mathers CD, Loncar D (November 2006). "Projections of global mortality and burden of disease from 2002 to 2030". PLoS Medicine. 3 (11): e442. doi:10.1371/journal.pmed.0030442. PMC 1664601. PMID 17132052.
Wild S, Roglic G, Green A, Sicree R, King H (May 2004). "Global prevalence of diabetes: estimates for the year 2000 and projections for 2030". Diabetes Care. 27 (5): 1047–53. doi:10.2337/diacare.27.5.1047. PMID 15111519.
Ripoll, Brian C. Leutholtz, Ignacio (2011-04-25). Exercise and disease management (2nd ed.). Boca Raton: CRC Press. p. 25. ISBN 978-1-4398-2759-8. Archived from the original on 2016-04-03.
Poretsky, Leonid, ed. (2009). Principles of diabetes mellitus (2nd ed.). New York: Springer. p. 3. ISBN 978-0-387-09840-1. Archived from the original on 2016-04-04.
Roberts, Jacob (2015). "Sickening sweet". Distillations. Vol. 1 no. 4. pp. 12–15. Retrieved 20 March 2018.
Laios K, Karamanou M, Saridaki Z, Androutsos G (2012). "Aretaeus of Cappadocia and the first description of diabetes" (PDF). Hormones. 11 (1): 109–13. PMID 22450352. Archived (PDF) from the original on 2017-01-04.
Oxford English Dictionary. diabetes. Retrieved 2011-06-10.
Harper, Douglas (2001–2010). "Online Etymology Dictionary. diabetes.". Archived from the original on 2012-01-13. Retrieved 2011-06-10.
Aretaeus, De causis et signis acutorum morborum (lib. 2), Κεφ. β. περὶ Διαβήτεω (Chapter 2, On Diabetes, Greek original) Archived 2014-07-02 at the Wayback Machine., on Perseus
Oxford English Dictionary. mellite. Retrieved 2011-06-10.
"MyEtimology. mellitus.". Archived from the original on 2011-03-16. Retrieved 2011-06-10.
Oxford English Dictionary. -ite. Retrieved 2011-06-10.
Theodore H. Tulchinsky, Elena A. Varavikova (2008). The New Public Health, Second Edition. New York: Academic Press. p. 200. ISBN 978-0-12-370890-8.
Piwernetz K, Home PD, Snorgaard O, Antsiferov M, Staehr-Johansen K, Krans M (May 1993). "Monitoring the targets of the St Vincent Declaration and the implementation of quality management in diabetes care: the DIABCARE initiative. The DIABCARE Monitoring Group of the St Vincent Declaration Steering Committee". Diabetic Medicine. 10 (4): 371–7. doi:10.1111/j.1464-5491.1993.tb00083.x. PMID 8508624.
Dubois H, Bankauskaite V (2005). "Type 2 diabetes programmes in Europe" (PDF). Euro Observer. 7 (2): 5–6. Archived (PDF) from the original on 2012-10-24.
Stewart WF, Ricci JA, Chee E, Hirsch AG, Brandenburg NA (June 2007). "Lost productive time and costs due to diabetes and diabetic neuropathic pain in the US workforce". Journal of Occupational and Environmental Medicine. 49 (6): 672–9. doi:10.1097/JOM.0b013e318065b83a. PMID 17563611.
Washington R.E.; Andrews R.M.; Mutter R.L. (November 2013). "Emergency Department Visits for Adults with Diabetes, 2010". HCUP Statistical Brief #167. Rockville MD: Agency for Healthcare Research and Quality. Archived from the original on 2013-12-03.
Parker, Katrina (2008). Living with diabetes. New York: Facts On File. p. 143. ISBN 9781438121086. Archived from the original on 2017-09-06.
"Diabetes mellitus". Merck Veterinary Manual, 9th edition (online version). 2005. Archived from the original on 2011-09-27. Retrieved 2011-10-23.
Öhlund, Malin. Feline diabetes mellitus Aspects on epidemiology and pathogenesis (PDF). Acta Universitatis agriculturae Sueciae. ISBN 978-91-7760-067-1.
Maria Rotella C, Pala L, Mannucci E (Summer 2013). "Role of insulin in the type 2 diabetes therapy: past, present and future". International Journal of Endocrinology and Metabolism. 11 (3): 137–44. doi:10.5812/ijem.7551. PMC 3860110. PMID 24348585.
"Press Announcement". Journal of Polymer Science B Polymer Physics. 8 (10): 1845. 1970. Bibcode:1970JPoSB...8.1845.. doi:10.1002/pol.1970.160081020. Archived from the original on 3 March 2016. Retrieved 11 February 2016.
"Inhaled Insulin Clears Hurdle Toward F.D.A. Approval". New York Times. Archived from the original on 7 April 2014. Retrieved 12 April 2014.
in-PharmaTechnologist.com. "World's first transdermal insulin shows promise". Archived from the original on 2015-05-01. Retrieved 2016-07-03.
"Phosphagenics Initiates Trial of Transdermal Insulin Gel". www.fdanews.com. Archived from the original on 2016-08-18. Retrieved 2016-07-03.
"American Diabetes Association Statement: Implications of the Diabetes Control and Complications Trial". Diabetes Care. 26 (Supplement 1): S25–S27. 1 January 2003. doi:10.2337/diacare.26.2007.S25.
The Diabetes Control; Complications Trial Research Group. (1993). "The effect of intensive treatment of diabetes on the development and progression of long-term complications in insulin-dependent diabetes mellitus". N Engl J Med. 329 (14): 977–86. doi:10.1056/NEJM199309303291401. PMID 8366922. Retrieved 2008-01-08.
"Position statement: UKPDS – Implications for the care of people with Type 2 diabetes". Diabetes UK. January 1999. Archived from the original on 2 March 2009.
"Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33)". The Lancet. 352 (9131): 837–53. 1998. doi:10.1016/S0140-6736(98)07019-6. PMID 9742976. |