一个孩子准备好去麻醉
麻醉或麻醉(来自希腊语“无感觉”)是一种受控制的,暂时丧失感觉或意识的状态,其被用于医学目的。它可能包括镇痛(缓解或预防疼痛),麻痹(肌肉松弛),健忘症(记忆丧失)或无意识。受麻醉药影响的患者被称为麻醉。
麻醉使得医疗程序的无痛表现能够对未经麻醉的患者造成严重或不可忍受的疼痛,否则在技术上是不可行的。存在三大类麻醉:
全身麻醉抑制中枢神经系统活动并导致意识丧失和完全缺乏感觉。
镇静在较小程度上抑制中枢神经系统,抑制焦虑和长期记忆的产生而不会导致无意识。
局部和局部麻醉,阻止神经冲动从身体的特定部位传播。根据情况,这可以单独使用(在这种情况下患者保持清醒),或与全身麻醉或镇静结合使用。药物可以针对周围神经来麻醉身体的孤立部分,例如麻醉牙齿用于牙科工作或使用神经阻滞来抑制整个肢体的感觉。或者,可以在中枢神经系统本身的区域中进行硬膜外麻醉或脊髓麻醉,从而抑制来自阻滞区域外的神经的所有传入感觉。
在准备医疗程序时,临床医生选择一种或多种药物以实现适合于手术类型和特定患者的麻醉类型和程度。使用的药物类型包括全身麻醉药,局部麻醉药,安眠药,镇静剂,神经肌肉阻滞药,麻醉药和镇痛药。
麻醉期间和麻醉后的风险很难量化,因为许多因素可能与麻醉本身,正在进行的手术的性质和患者的医疗健康有关的各种因素有关。主要风险的例子包括死亡,心脏病发作和肺栓塞,而轻微风险可能包括术后恶心,呕吐和再入院。在这些因素中,手术前人员的健康状况(按ASA身体状况分类系统分层)对并发症发生概率的影响最大。患者通常在麻醉终止后几分钟内醒来,并在数小时内恢复感官。
目录
1 医疗用途
2 技术
2.1 全身麻醉
2.1.1 设备
2.1.2 监控
2.2 镇静
2.3 区域麻醉
2.3.1 神经阻滞
2.3.2 脊柱,硬膜外和尾侧麻醉
2.4 急性疼痛管理
3 风险和并发症
4 恢复
5 历史
6 社会与文化
7 特殊人群
8 参考
医疗用途
麻醉的目的可以归结为三个基本目标或终点:[2]:236
催眠术(暂时性意识丧失,记忆丧失。在药理学背景下,催眠这个词通常具有这种技术含义,与其更为熟悉的意识状态或心理意义相反,不一定是由药物引起的 - 看催眠)。
镇痛(缺乏感觉,也会减弱自主神经反射)
肌肉放松
不同类型的麻醉对终点的影响不同。 例如,局部麻醉会影响镇痛效果; 苯二氮卓类镇静剂(用于镇静或“暮光麻醉”)有利于健忘症; 和全身麻醉剂可以影响所有的终点。 麻醉的目标是实现给定外科手术所需的终点,对患者的风险最小。
手术室的麻醉区域
为了实现麻醉的目标,药物作用于神经系统的不同但相互关联的部分。例如,催眠是通过对大脑细胞核的作用产生的,类似于睡眠的激活。其效果是使人们对有害刺激的意识降低,反应性降低。[2]:245
记忆丧失(遗忘)是通过药物对大脑的多个(但特定)区域的作用产生的。记忆在几个阶段(短期,长期,持久)被创建为陈述性或非陈述性记忆,其强度由称为突触可塑性的神经元之间的连接强度决定。[2]:246每个麻醉剂通过对不同剂量的记忆形成的独特作用产生健忘症。吸入麻醉剂通过在低于意识丧失所需剂量的剂量下对细胞核的一般抑制来可靠地产生遗忘。咪达唑仑等药物通过阻断长期记忆的形成,通过不同的途径产生健忘症。[2]:249
与健忘症和催眠概念密切相关的是意识的概念。意识是综合信息的高阶过程。例如,“太阳”唤起了感情,记忆和温暖的感觉,而不是描述在24小时循环中在天空中看到的圆形橙色暖球。同样地,一个人在麻醉期间可以有梦想(一种主观意识状态)或者尽管在麻醉状态下没有任何迹象表明该过程具有意识。据估计,22%的人在全身麻醉期间做梦,每1000人中有1或2例患者有一种被称为“全身麻醉意识”的意识。[2]:253
技术
安全的麻醉护理在很大程度上取决于训练有素的医疗工作者团队。以麻醉为中心的医学专业被称为麻醉学,实践它的医生被称为麻醉师。参与麻醉提供的非医疗保健工作者根据管辖范围拥有不同的头衔和角色,包括护士麻醉师,麻醉护士,麻醉师助理,麻醉技师,医师助理(麻醉),手术部门从业人员和麻醉技术人员。由世界卫生组织和世界麻醉医师协会联合认可的国际麻醉安全实践标准强烈建议麻醉师应提供,监督或领导麻醉,但最低限度的镇静或表面程序除外。局部麻醉。[3]训练有素,警惕的麻醉提供者应该持续关心患者;如果提供者不是麻醉师,他们应该由麻醉师在当地指导和监督,并且在不可行的国家或地区,应该由区域或国家麻醉师主导的框架内最合格的当地个人领导。 [3]无论提供者是谁,都应用相同的最低患者安全标准,包括对组织氧合,灌注和血压的连续临床和生物识别监测;确认通过听诊和二氧化碳检测正确放置气道管理装置;使用WHO外科安全检查表;并且在手术后安全地转移患者的护理。[3]
麻醉的独特之处在于它不是一种直接的治疗手段;相反,它允许其他人做可以治疗,诊断或治愈疾病的事情,否则这些疾病将是痛苦或复杂的。因此,最好的麻醉剂是对患者具有最低风险的麻醉剂,其仍然达到完成该过程所需的终点。麻醉的第一阶段是术前风险评估,包括病史,体格检查和实验室检查。诊断一个人的术前身体状况允许临床医生最小化麻醉风险。完整的病史将在56%的时间内得到正确的诊断,并通过体检增加至73%。实验室检查有助于诊断,但只有3%的病例,强调在麻醉药之前需要完整的病史和体格检查。不正确的术前评估或准备是11%的不良麻醉事件的根本原因[2]:1003
ASA物理状态分类系统[4]
![ASA physical status classification system[4].jpg ASA physical status classification system[4].jpg](data/attachment/forum/201812/06/105828w1i97y7dgaaauhhh.jpg)
ASA级身体状况
ASA 1健康的人
ASA 2轻度全身性疾病
ASA 3严重的全身性疾病
ASA 4严重的全身性疾病,对生命构成持续威胁
ASA 5一个奄奄一息的人,如果没有手术,就不会生存
ASA 6 A宣布脑死亡者,其器官因捐献目的而被移除
E Suffix为接受紧急手术的患者增加了
风险评估的一部分是基于患者的健康状况。美国麻醉医师协会已经制定了一个六级量表,对患者术前的身体状况进行分层。它被称为ASA物理状态。该量表评估风险,因为患者的一般健康状况与麻醉剂有关。[4]
更详细的术前病史旨在发现遗传性疾病(如恶性高热或假性胆碱酯酶缺乏症),习惯(烟草,药物和酒精使用),身体特征(如肥胖或气道困难)和任何共存疾病(尤其是心脏和呼吸系统疾病)可能会影响麻醉剂。除实验室检查外,体格检查还有助于量化病史中发现的任何影响。[2]:1003-1009
除了患者健康评估的一般性之外,还需要考虑对与手术相关的特定因素的评估进行麻醉。例如,分娩期间的麻醉不仅要考虑母亲,还要考虑婴儿。占据肺部或喉咙的癌症和肿瘤对全身麻醉提出了特殊挑战。在确定接受麻醉的人的健康状况和完成该程序所需的终点之后,可以选择麻醉剂的类型。选择手术方法和麻醉技术旨在降低并发症的风险,缩短恢复所需的时间并最大限度地减少手术应激反应。
全身麻醉
更多信息:全麻,全身麻醉和吸入麻醉

蒸发器装有液体麻醉剂并将其转化为气体进行吸入(在这种情况下为七氟醚)
麻醉是由作用于中枢神经系统中不同但重叠部位的药物达到的终点(如上所述)的组合。全身麻醉(与镇静或局部麻醉相反)有三个主要目标:缺乏运动(麻痹),意识不清和应激反应减弱。在麻醉的早期,麻醉剂可以可靠地达到前两个,允许外科医生进行必要的手术,但许多患者死亡是因为手术损伤引起的极端血压和脉搏最终是有害的。最终,Harvey Cushing确定了减弱手术应激反应的必要性,他在疝气修复前注射了局部麻醉剂。[2]:30这导致了其他药物的开发,这些药物可能会减弱反应,导致手术死亡率降低。
达到全身麻醉终点的最常见方法是使用吸入式全身麻醉剂。每种麻醉剂都有其自身的效力,这与其在油中的溶解度相关。存在这种关系是因为药物直接与中枢神经系统蛋白质中的腔结合,尽管已经描述了几种全身麻醉作用理论。吸入麻醉剂被认为可以确定它们对中枢神经系统不同部位的影响。例如,吸入麻醉剂的固定作用是由对脊髓的影响引起的,而镇静,催眠和遗忘则涉及大脑中的部位[2]:515吸入麻醉剂的效力通过其最小肺泡浓度或MAC来量化。 MAC是麻醉剂的百分比剂量,其将防止50%的受试者对疼痛刺激的反应。通常,MAC越高,麻醉剂的效力越低。
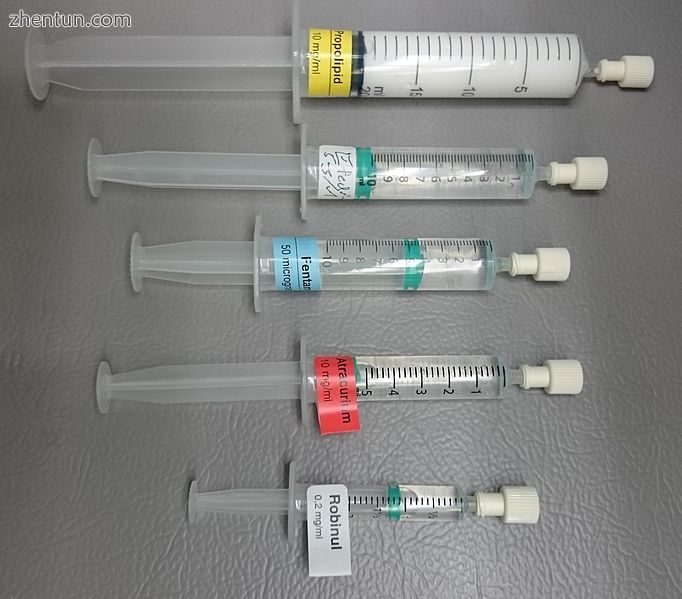
使用预期在七氟醚气体维持的全身麻醉手术中使用的药物制备的注射器:
- 异丙酚,一种催眠药
- 麻黄素,在低血压的情况下
- 芬太尼,用于镇痛
- 阿曲库铵,用于神经肌肉阻滞
- 格隆溴铵(此处以商品名“Robinul”),减少分泌物
理想的麻醉药物可以提供催眠,健忘,镇痛和肌肉放松,而不会出现血压,脉搏或呼吸的不良变化。在20世纪30年代,医生开始用静脉全身麻醉剂增加吸入性全身麻醉剂。联合使用的药物为麻醉下的人提供了更好的风险特征,并且恢复更快。后来显示药物组合导致麻醉后最初7天内死亡的可能性较低。例如,异丙酚(注射)可用于开始麻醉,芬太尼(注射)用于钝化应激反应,给予咪达唑仑(注射)以确保在手术期间遗忘和七氟醚(吸入)以维持效果。最近,已开发出几种静脉注射药物,如果需要,可以完全避免吸入全身麻醉药。[2]:720
设备
更多信息:用于麻醉学和麻醉机器的仪器
吸入麻醉剂输送系统中的核心仪器是麻醉机。它有蒸发器,呼吸机,麻醉呼吸回路,废气清除系统和压力表。麻醉机的目的是提供恒定压力的麻醉气体,呼吸氧气和去除二氧化碳或其他废麻醉气体。由于吸入麻醉剂是易燃的,因此已经开发了各种检查表来确认机器已准备好使用,安全功能是否有效并且电气危险已被消除。[5]通过推注剂量或输注泵输送静脉麻醉剂。还有许多较小的仪器用于气道管理和监测患者。现代机械在这一领域的共同点是使用故障安全系统,降低机器灾难性使用的可能性。[6]
监控
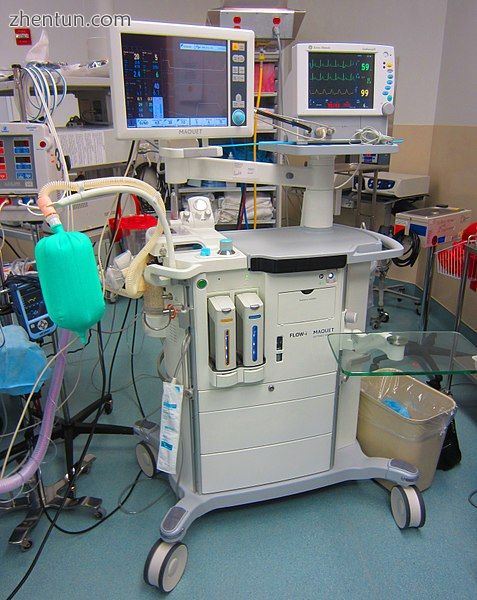
一种带有集成系统的麻醉机,用于监测几个重要参数。
全身麻醉下的患者必须进行持续的生理监测以确保安全。在美国,美国麻醉医师协会(ASA)已为接受全身麻醉,局部麻醉或镇静的患者制定了最低监测指南。这些包括心电图(ECG),心率,血压,吸入和呼出的气体,血液的氧饱和度(脉搏血氧饱和度)和温度。[7]在英国,麻醉师协会(AAGBI)制定了一般和区域麻醉的最低监测指南。对于小手术,这通常包括监测心率,氧饱和度,血压以及氧气,二氧化碳和吸入麻醉剂的吸入和呼出浓度。对于更具侵入性的手术,监测还可包括温度,尿量,血压,中心静脉压,肺动脉压和肺动脉闭塞压,心输出量,脑活动和神经肌肉功能。此外,必须监测手术室环境的环境温度和湿度,以及呼出的吸入麻醉剂的累积,这可能对手术室人员的健康有害。[8]
镇静
更多信息:镇静
镇静(也称为解离麻醉或暮光麻醉)产生催眠,镇静,抗焦虑,遗忘,抗惊厥和集中产生的肌肉松弛特性。从给予镇静的人的角度来看,患者显得困倦,放松和健忘,从而允许更容易完成令人不快的手术。苯二氮卓类等镇静剂通常配有止痛药(如麻醉药或局部麻醉药或两者兼有),因为它们本身不会显着缓解疼痛。[9]
从接受镇静剂的人的角度来看,效果是一般的放松感,健忘症(失忆)和快速流逝的时间。许多药物可产生镇静作用,包括苯二氮卓类,异丙酚,硫喷妥钠,氯胺酮和吸入式全身麻醉剂。镇静剂相对于全身麻醉剂的优势在于它通常不需要支持气道或呼吸(无气管插管或机械通气),并且对心血管系统的影响较小,这可能会增加安全性。一些患者[2]:736
区域麻醉
更多信息:传导麻醉
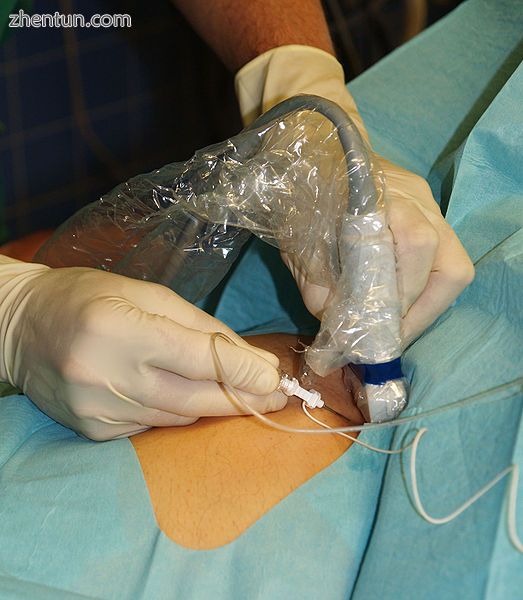
超声引导股神经阻滞
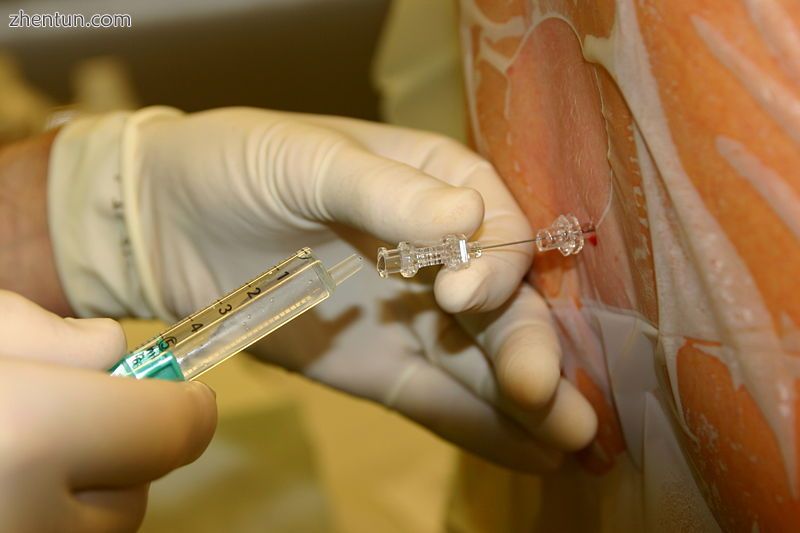
脊髓麻醉期间穿刺蛛网膜后脑脊液回流通过脊柱针
当使用局部麻醉剂阻止身体的一部分疼痛时,通常将其称为局部麻醉。有许多类型的区域麻醉,通过注入组织本身,静脉喂养该区域或神经干周围,为该区域提供感觉。后者称为神经阻滞,分为外周或中枢神经阻滞。
以下是区域麻醉的类型:[2]:926-931
浸润性麻醉:在小区域注射少量局部麻醉剂以阻止任何感觉(例如在撕裂闭合期间,作为连续输注或“冻结”牙齿)。效果几乎是立竿见影的。
周围神经阻滞:在神经附近注射局部麻醉剂,为身体的特定部位提供感觉。麻醉的起效速度和持续时间存在显着差异,这取决于药物的效力(例如下颌阻滞)。
静脉局部麻醉(也称为Bier阻滞):将稀释的局部麻醉剂通过静脉输注到肢体,并放置止血带以防止药物扩散到肢体外。
中枢神经阻滞:局部麻醉剂注入或输注在中枢神经系统的一部分中或周围(下文在脊柱,硬膜外和尾侧麻醉中更详细地讨论)。
局部麻醉:局部麻醉剂,专门配制成扩散通过粘膜或皮肤,给一个区域(如EMLA贴片)提供一层薄薄的镇痛。
肿胀麻醉:在抽脂期间将大量非常稀释的局部麻醉剂注射到皮下组织中。
全身局部麻醉药:全身给药(口服或静脉注射)局部麻醉药,以缓解神经性疼痛
神经阻滞
更多信息:神经阻滞
当局部麻醉剂被注射到较大直径的神经周围,该神经传递来自整个区域的感觉时,其被称为神经阻滞或区域神经阻滞。神经阻滞通常用于牙科,当下颌神经阻塞下牙的手术时。对于较大直径的神经(例如用于上肢的肌间隙块或用于下肢的腰肌间隙块),针的神经和位置通过超声或电刺激定位。超声的使用可以降低并发症发生率并改善质量,性能时间和阻滞发作的时间。[10]由于需要大量局部麻醉剂来影响神经,因此必须考虑局部麻醉剂的最大剂量。在膝关节,髋关节和肩关节置换手术等大手术后,神经阻滞也被用作连续输注,并且可能与较低的并发症有关。[11]与更中心的硬膜外或脊髓神经轴阻滞相比,神经阻滞也可降低神经系统并发症的风险[2]:1639-1641
脊柱,硬膜外和尾侧麻醉
进一步的信息:椎管内阻滞和椎管内麻醉史
中枢性椎管内麻醉是在脊髓周围注射局部麻醉剂,以在腹部,骨盆或下肢提供镇痛。它分为脊柱(注入蛛网膜下腔),硬膜外(蛛网膜下腔注入硬膜外腔)和尾(注入马尾或马尾尾)。脊柱和硬膜外阻滞是中枢神经阻滞最常用的形式。
脊髓麻醉是一次性“注射”,可以通过较低剂量的静脉曲张提供快速起效和深度感觉麻醉,并且通常与神经肌肉阻滞(肌肉控制丧失)相关。硬膜外麻醉使用通过留置导管输注的较大剂量的麻醉剂,如果效果开始消散,则允许麻醉剂增强。硬膜外麻醉通常不会影响肌肉控制。
由于中枢神经阻滞导致动脉和血管舒张,因此血压下降很常见。这种下降很大程度上取决于循环系统的静脉侧,其保持75%的循环血液量。当阻滞位于第5胸椎上方时,生理效应要大得多。无效的阻滞通常是由于抗焦虑或镇静作用不足而不是阻滞本身的失败。[2]:1611
急性疼痛管理
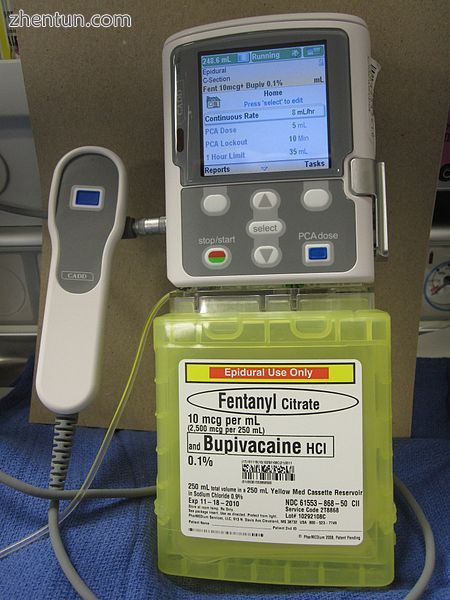
一种患者自控镇痛输液泵,用于硬膜外给予芬太尼和布比卡因用于术后镇痛
在手术期间和手术后立即控制良好的疼痛可改善患者的健康状况(通过减少生理压力)和慢性疼痛的可能性。[12]伤害感受(疼痛感)并没有硬连接到身体。相反,它是一个动态过程,其中持续的疼痛刺激可以使系统敏感并使疼痛管理变得困难或促进慢性疼痛的发展。出于这个原因,先发性急性疼痛管理可以减少急性和慢性疼痛,并且适合于手术,给予它的环境(住院/门诊)和个体患者。[2]:2757
疼痛管理分为先发治疗或按需治疗。按需止痛药通常包括阿片类药物或非甾体类抗炎药,但也可以使用新方法,如吸入一氧化二氮[13]或氯胺酮[14]。根据需要,药物可以由临床医生(“根据需要的药物订单”)或由患者使用患者自控镇痛(PCA)来施用。与传统方法相比,PCA已被证明可以提供稍好的疼痛控制和提高患者满意度。[15]常见的先发制人方法包括硬膜外神经阻滞[16]或神经阻滞[17]。一项关于腹主动脉手术后疼痛控制的综述发现硬膜外阻滞可在术后三天内提供更好的疼痛缓解(特别是在运动期间)。它将术后气管插管的持续时间缩短了大约一半。硬膜外镇痛也可减少术后机械通气时间延长和心肌梗死的发生[18]。
风险和并发症
另见:患者安全
与麻醉相关的风险和并发症被分类为发病率(由麻醉引起的疾病或病症)或死亡率(由麻醉引起的死亡)。量化麻醉如何导致发病率和死亡率可能很困难,因为手术前患者的健康状况和手术过程的复杂性也可能导致风险。
![Anesthesia-related deaths by ASA status[19].png Anesthesia-related deaths by ASA status[19].png](data/attachment/forum/201812/06/105828l1sqpiihzedjlqll.png)
ASA状态下与麻醉有关的死亡[19]
在19世纪早期引入麻醉之前,手术引起的生理压力导致了严重的并发症和许多因休克而死亡。手术越快,并发症发生率越低(导致截肢非常快)。麻醉的出现使更复杂和挽救生命的手术得以完成,减少了手术的生理压力,但增加了一定的风险因素。在引入乙醚麻醉药两年后,报告了与麻醉使用直接相关的第一次死亡[20]。
发病率可能是主要的(心肌梗塞,肺炎,肺栓塞,肾衰竭/功能不全,术后认知功能障碍和过敏)或轻微(轻微恶心,呕吐,再入院)。导致患者健康,正在进行的手术类型和麻醉之间的发病率和死亡率的因素通常存在重叠。要了解每个因素的相对风险,请考虑完全归因于患者健康的死亡率为1:870。将其与完全归因于手术因素(1:2860)或单独麻醉(1:185,056)的死亡率进行比较,说明麻醉剂死亡率的单一最大因素是患者的健康状况。这些统计数据也可以与1954年第一次关于麻醉死亡率的此类研究进行比较,该研究报告了所有原因在1:75时的死亡率以及单独麻醉在1:2680时的死亡率[2]:993直接比较由于风险因素分层的差异,死亡率统计数据不能可靠地随着时间的推移和跨国家进行,但有证据表明,麻醉药在安全性方面取得了显着进步[21],但在多大程度上尚不确定。[19]
据报道,许多因素不是说明发病率或死亡率的统一率,而是导致手术和麻醉剂的相对风险加起来。例如,对年龄在60-79岁之间的人进行的手术使患者的风险比不到60岁的人高2.3倍。 ASA评分为3,4或5时,患者的风险是ASA评分为1或2的人的10.7倍。其他变量包括年龄大于80岁(风险比60岁以下人群高3.3倍),性别(女性)具有较低的风险0.8),程序的紧迫性(紧急情况的风险高4.4倍),完成程序的人的经验(少于8年的经验和/或少于600个案例的风险高1.1倍)和麻醉剂的类型(局部麻醉剂的风险低于全身麻醉剂)。[2]:984产科,非常年轻和年老的人都有更大的并发症风险,因此可能需要采取额外的预防措施。[2]:969 -986
2016年12月14日,美国食品和药物管理局发布了一份公共安全通讯警告,“在3岁以下儿童的手术或手术过程中重复或长时间使用全身麻醉和镇静药物或孕妇在孕晚期可能会影响其发展。儿童的大脑。“[22]该警告遭到美国妇产科医师学会的批评,该学院指出没有关于孕妇使用的直接证据以及”这种警告可能不适当地阻止医疗服务提供者提供医疗指导的护理怀孕。” [23]患者倡导者指出,随机临床试验是不道德的,伤害机制在动物中已经确立,研究表明,多次使用麻醉剂会显着增加幼儿学习障碍的风险,风险比为2.12(95%置信区间,1.26-3.54)。[24]
复苏
麻醉后的即刻时间称为出现。全身麻醉或镇静的出现需要仔细监测,因为仍然存在并发症的风险。[25]据报道,恶心和呕吐的发生率为9.8%,但会随着麻醉和手术的类型而异。需要6.8%的气道支持,可以有尿潴留(50岁以上的人更常见)和2.7%的低血压。由于在手术过程中缺乏肌肉运动(以及随后缺乏产热),低温,颤抖和混乱在术后即刻也很常见[2]:2707
术后认知功能障碍(也称为POCD和麻醉后混淆)是手术后认知障碍。它还可以可变地用于描述出现谵妄(即刻术后混淆)和早期认知功能障碍(在术后第一周中认知功能减弱)。虽然这三个实体(谵妄,早期POCD和长期POCD)是分开的,但术后谵妄的存在预示着早期POCD的存在。谵妄或早期POCD与长期POCD之间似乎没有关联。[26]根据加州大学洛杉矶分校大卫格芬医学院最近进行的一项研究,大脑通过一系列活动集群,或在回归意识途中的“枢纽”。麻醉学助理教授安德鲁·哈德森博士说:“从麻醉中恢复不仅仅是麻醉剂”磨损“的结果,而且还是大脑通过可能的活动状态回到那些允许有意识的活动的状态。简单地说,大脑重新启动。“[27]
长期POCD是认知功能的微妙恶化,可持续数周,数月或更长时间。最常见的是,该人的亲属报告缺乏关注,记忆和对此前亲密的活动(例如填字游戏)缺乏兴趣。以类似的方式,劳动力中的人可能会报告无法以之前的速度完成任务。[28]有充分证据表明心脏手术后发生POCD,其发生的主要原因是微栓子的形成。 POCD似乎也出现在非心脏手术中。其在非心脏手术中的原因尚不清楚,但年龄较大是其发生的危险因素。[2]:2805-2816
历史
主要文章:全身麻醉史和椎管内麻醉史
全身麻醉的第一次尝试可能是在史前时期进行的草药治疗。酒精是已知最古老的镇静剂之一,几千年前它被用于古代美索不达米亚。[29]据说苏美尔人早在公元前3400年就已经在下美索不达米亚种植和收获了罂粟(Papaver somniferum)。[30] [31]
古埃及人有一些手术器械,[32] [33]以及粗制镇痛药和镇静剂,包括可能是从曼德拉克果实制备的提取物。[34]扁鹊(中文:扁鹊,Wade-Giles:Pien Ch'iao,公元前300年)是一位传奇的中国内科医生和外科医生,据报道他使用全身麻醉进行外科手术。
在整个欧洲,亚洲和美洲,含有强效托烷生物碱的各种茄属物种被用于麻醉。在13世纪的意大利,Theodoric Borgognoni使用类似的混合物和阿片类药物来诱导失去知觉,并且用合并的生物碱治疗被证明是十九世纪麻醉的主要支柱。在印加文明中使用局部麻醉剂,在那里,巫师咀嚼古柯叶并在头骨上进行手术,同时吐出他们造成麻醉的伤口。[35]后来分离出可卡因,成为第一种有效的局部麻醉剂。它于1859年由卡尔·科勒(Karl Koller)在西格蒙德·弗洛伊德(Sigmund Freud)的建议下于1884年首次用于眼科手术。[36]德国外科医生August Bier(1861-1949)是1898年第一个使用可卡因进行鞘内麻醉的人。[37]罗马尼亚外科医生Nicolae Racoviceanu-Piteşti(1860-1942)是第一个使用阿片类药物进行鞘内镇痛的人;他于1901年在巴黎介绍了他的经历。[38]
阿拉伯早期着作提到吸入麻醉。 这个想法是由十二世纪晚期萨勒诺医学院和十三世纪的Ugo Borgognoni(1180-1258)引入的“催眠海绵”(“睡眠海绵”)的基础。 Ugo的儿子兼外科医生Theodoric Borgognoni(1205-1298)宣传和描述了海绵。 在这种麻醉方法中,将海绵浸泡在溶解的鸦片,mandragora,铁杉汁和其他物质的溶液中。 然后将海绵干燥并储存; 在手术前,海绵被润湿,然后保持在患者的鼻子下面。 当一切顺利时,烟雾使患者失去知觉。

汉弗莱戴维爵士研究化学和哲学:主要涉及氧化亚氮(1800),第556和557页(右),概述了氧化亚氮在减轻手术中疼痛方面的潜在麻醉作用
最着名的麻醉剂,醚,可能早在8世纪就被合成了,[39] [39] [40]但是,尽管16世纪的医生和博学家帕拉塞尔苏斯注意到它的麻醉重要性需要很长时间才能被认可。鸡只呼吸它不仅睡着了,而且感觉不到疼痛。到19世纪初,以太被人类使用,但仅作为一种娱乐性药物。[41]
同时,在1772年,英国科学家约瑟夫普里斯特利发现了气体一氧化二氮。最初,人们认为这种气体是致命的,即使是小剂量,如其他一些氮氧化物。然而,在1799年,英国化学家和发明家汉弗莱戴维决定通过自己试验找出答案。令他惊讶的是,他发现一氧化二氮让他发笑,所以他绰号“笑气”。[42]在1800年,戴维写到了氧化亚氮在减轻手术中疼痛方面的潜在麻醉作用,但当时没有人追究此事。[42]
美国医生克劳福德·W·朗注意到他的朋友在二乙醚的影响下蹒跚而受伤时感到没有痛苦。他立刻想到了它在手术中的潜力。方便地,参与其中一个“以太嬉戏”,一个名叫James Venable的学生,有两个他想要切除的小肿瘤。但由于担心手术的痛苦,Venable继续关闭手术。因此,龙建议他在以太的影响下进行手术。 Venable同意了,并且在1842年3月30日他进行了无痛的手术。然而,龙直到1849年才宣布他的发现。[43]
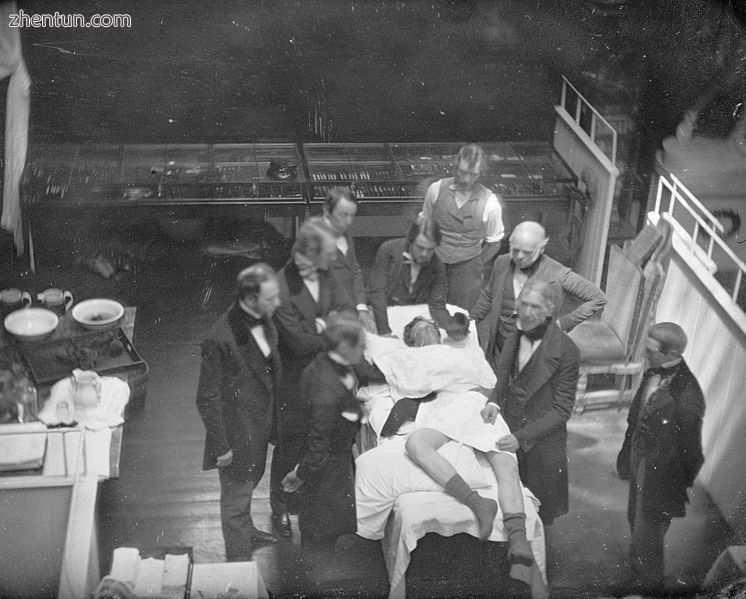
当代重新制定莫顿1846年10月16日的以太行动; Southworth&Hawes的daguerrotype

莫顿的乙醚吸入器
Horace Wells于1845年在波士顿麻省总医院进行了第一次吸入麻醉剂的公开示范。然而,氧化亚氮的使用不当,病人痛苦地哭了起来。[44] 1846年10月16日,波士顿牙医威廉·托马斯·格林·莫顿(William Thomas Green Morton)在同一地点为医学生提供了使用二乙醚的成功示范。[45] Morton没有意识到Long先前的工作,他被邀请到马萨诸塞州综合医院展示他的无痛手术新技术。在Morton诱导麻醉后,外科医生John Collins Warren从Edward Gilbert Abbott的颈部取出肿瘤。这发生在现在称为以太圆顶的外科圆形剧场。此前持怀疑态度的沃伦对此印象深刻,并表示:“先生们,这不是骗子。”不久之后不久,医生兼作家奥利弗·温德尔·霍姆斯(Oliver Wendell Holmes)在给莫顿的一封信中建议将州命名为“麻醉剂”,并将该程序称为“麻醉剂”。[41]
莫顿起初试图隐藏他的麻醉物质的实际性质,称之为Letheon。他的物质获得了美国专利,但成功麻醉剂的消息在1846年末迅速传播。欧洲受人尊敬的外科医生,包括利斯顿,迪芬巴赫​​,皮罗戈夫和赛姆,很快就用乙醚进行了多次手术。一位美国出生的医生Boott鼓励伦敦牙医James Robinson在Lonsdale小姐身上执行牙科手术。这是第一例手术麻醉师。 1846年12月19日,在苏格兰邓弗里斯皇家医院,同一天,斯科特博士用乙醚进行外科手术。[46]同年,南半球麻醉的第一次使用发生在塔斯马尼亚州的朗塞斯顿。用乙醚引起的过度呕吐及其易爆性易损性导致其在英国被氯仿取代。
1831年由美国医生Samuel Guthrie(1782-1848)发现,几个月后由法国人EugèneSoubeiran(1797-1859)和Justus von Liebig(1803-73)在德国独立发现,氯仿在1834年被命名为化学特征作者:Jean-Baptiste Dumas(1800-84)。 1842年,伦敦的Robert Mortimer Glover博士在实验室动物身上发现了氯仿的麻醉品质。[47] 1847年,苏格兰产科医生詹姆斯杨辛普森首次证明了氯仿对人体的麻醉作用,并有助于推广该药用于医学。[48]它的使用迅速蔓延,并在1853年约翰·斯诺在利奥波德王子诞生期间送给维多利亚女王时获得了皇室的认可。在出生期间,氯仿符合女王的所有期望;她说这是“令人愉快的无法衡量的”。[49]不幸的是,尽管没有乙醚的易燃性和随之而来的爆炸危险,但氯仿在药理学上并不安全,特别是当由未经训练的医生(医学生,护士,偶尔公众成员此时经常被迫服用麻醉剂)给药时。这导致许多人因使用氯仿而死亡(后见之明)可能是可以预防的。汉娜·格林纳去世后,于1848年1月28日记录了直接归因于氯仿麻醉的第一次死亡。[50]
伦敦的约翰·斯诺(John Snow of London)于1848年5月在伦敦医学公报上发表了“关于吸入蒸气的麻醉品”的文章。[51]斯诺还参与了吸入麻醉药管理所需的设备生产,吸入麻醉药是当今麻醉机的先驱。[52]
1914年,麻醉师James Tayloe Gwathmey博士和化学家Charles Baskerville博士撰写了第一本关于该主题的综合医学教科书,麻醉。[53]这本书几十年来一直是该专业的标准参考,包括麻醉史以及吸入,直肠,静脉和脊髓麻醉的生理学和技术。[53]
在这些首批着名的麻醉剂中,目前仍然广泛使用氧化亚氮,其中氯仿和乙醚已被更安全但有时更昂贵的全身麻醉剂所取代,而可卡因则通过更有效的局部麻醉剂而具有更少的滥用可能性。
社会与文化
更多信息:美国麻醉师,麻醉师和护士麻醉师
几乎所有的医疗服务提供者都在某种程度上使用麻醉药,但大多数医疗专业都有自己的专业领域,包括医学,护理和牙科。
专门研究麻醉学的医生,包括围手术期护理,麻醉计划的制定和麻醉药的管理,在美国被称为麻醉师,在英国,加拿大,澳大利亚和新西兰被称为麻醉师或麻醉师。英国,澳大利亚,新西兰,香港和日本的所有麻醉剂均由医生管理。护士麻醉师还在109个国家进行麻醉。[54]在美国,35%的麻醉剂由医生在单独实践中提供,约55%由麻醉护理团队(ACT)提供,麻醉师由医学指导麻醉师助理或经认证的注册护士麻醉师(CRNAs),约10%由麻醉师提供。 CRNAs的独奏实践。[54] [55] [56]也可以有助麻醉的麻醉师助理(美国)或医师助理(麻醉)(英国)。[57]
特殊人群
在许多情况下,由于手术(如心脏手术,心胸麻醉或神经外科手术),患者(如小儿麻醉,老年人,肥胖症或产科麻醉)或特殊情况(特殊情况)需要在特殊情况下改变麻醉( 例如创伤,院前护理,机器人手术或极端环境)。
另见
Portal-puzzle.svg Anesthesiology portal
Biomaterial
Endoscopy
Fluorescence image-guided surgery
Hypnosurgery
Jet ventilation
List of surgical procedures
Surgical drain
Wooden chest – a post opioid anesthesia condition
参考
"anaesthesia". Oxford English Dictionary (3rd ed.). Oxford University Press. September 2005. (Subscription or UK public library membership required.)
Miller, Ronald D (2010). Erikson, Lars I; Fleisher, Lee A; Wiener-Kronish, Jeanine P; Young, William L, eds. Miller's Anesthesia Seventh edition. USA: Churchill Livingstone Elsevier. ISBN 978-0-443-06959-8.
Gelb AW, Morriss WW, Johnson W, Merry AF, Abayadeera A, Belîi N, Brull SJ, Chibana A, Evans F, Goddia C, Haylock-Loor C, Khan F, Leal S, Lin N, Merchant R, Newton MW, Rowles JS, Sanusi A, Wilson I, Velazquez Berumen A (June 2018). "World Health Organization-World Federation of Societies of Anaesthesiologists (WHO-WFSA) International Standards for a Safe Practice of Anesthesia". Anesth. Analg. 126 (6): 2047–2055. doi:10.1213/ANE.0000000000002927. PMID 29734240.
Fitz-Henry, J (Apr 2011). "The ASA classification and peri-operative risk". Annals of the Royal College of Surgeons of England. 93 (3): 185–187. doi:10.1308/rcsann.2011.93.3.185a. PMC 3348554. PMID 21477427.
Goneppanavar, U; Prabhu, M (Sep–Oct 2013). "Anaesthesia Machine: Checklist, Hazards, Scavenging". Indian Journal of Anaesthesia. 57 (5): 533–540. doi:10.4103/0019-5049.120151. PMC 3821271. PMID 24249887.
Subrahmanyam M, Mohan S (Sep 2013). "Safety Features in Anaesthesia Machine". Indian Journal of Anaesthesia. 57 (5): 472–480. doi:10.4103/0019-5049.120143. PMC 3821264. PMID 24249880.
Standards for Basic Anesthetic Monitoring. Committee of Origin: Standards and Practice Parameters (Approved by the ASA House of Delegates on 21 October 1986, amended 20 October 2010 with an effective date of 1 July 2011)
Birks RJS, ed. (March 2007). RECOMMENDATIONS FOR STANDARDS OF MONITORING DURING ANAESTHESIA AND RECOVERY 4th Edition (PDF). Association of Anaesthetists of Great Britain and Ireland. Retrieved 21 February 2014.
Reddy S, Patt RB (Nov 1994). "The benzodiazepines as adjuvant analgesics". Journal of Pain and Symptom Management. 9 (8): 510–4. doi:10.1016/0885-3924(94)90112-0.
Walker KJ; et al. (Oct 2009). "Ultrasound guidance for peripheral nerve blockade". Cochrane Database of Systematic Reviews. 2009 (4): CD006459. doi:10.1002/14651858.CD006459.pub2. PMID 19821368.
Ullah H; et al. (April 2014). "Continuous interscalene brachial plexus block versus parenteral analgesia for postoperative pain relief after major shoulder surgery". Cochrane Database of Systematic Reviews (2): #. doi:10.1002/14651858.CD007080.pub2. PMID 24492959.
Andreae, MH Andreae DA (17 Oct 2012). "Local anaesthetics and regional anaesthesia for preventing chronic pain after surgery". Cochrane Database of Systematic Reviews. 2012 (10). doi:10.1002/14651858.CD007105.pub2. PMC 4004344. PMID 23076930.
Klomp T; et al. (Sep 2012). "Inhaled analgesia for pain management in labour". Cochrane Database of Systematic Reviews. 12 (9): CD009351. doi:10.1002/14651858.CD009351.pub2.
Bell, Rae F; Dahl, Jørgen B; Moore, R Andrew; Kalso, Eija A (Jan 2006). "Perioperative ketamine for acute postoperative pain". Cochrane Database of Systematic Reviews. 25 (1): CD004603. doi:10.1002/14651858.CD004603.pub2. PMID 16437490.
McNicol ED, Ferguson MC, Hudcova J (June 2015). "Patient controlled opioid analgesia versus non-patient controlled opioid analgesia for postoperative pain". Cochrane Database Syst Rev (6): CD003348. doi:10.1002/14651858.CD003348.pub3. PMID 26035341.
Jones L; et al. (Mar 2012). "Pain management for women in labour: an overview of systematic reviews". Cochrane Database of Systematic Reviews. 3: CD009234. doi:10.1002/14651858.CD009234.pub2. PMID 22419342.
Novikova N; et al. (Sep 2012). "Local anaesthetic nerve block for pain management in labour". Cochrane Database of Systematic Reviews. 12 (9): CD009351. doi:10.1002/14651858.CD009351.pub2.
Guay J, Kopp S (January 2016). "Epidural pain relief versus systemic opioid-based pain relief for abdominal aortic surgery". Cochrane Database Syst Rev (1): CD005059. doi:10.1002/14651858.CD005059.pub4. PMID 26731032.
Lagasse, RS (Dec 2002). "Anesthesia Safety: Model or Myth?". Anesthesiology. 97 (6): 1609–17. doi:10.1097/00000542-200212000-00038. PMID 12459692.
Chaloner EJ, Ham RJ (Aug 2001). "Amputations at the London Hospital 1852–1857". Journal of the Royal Society of Medicine. 94 (8): 409–412. PMC 1281639. PMID 11461989.
Braz LG (Oct 2009). "Mortality in Anesthesia: A Systematic Review". Clinics. Faculdade de Medicina of the University of São Paulo. 64 (10): 999–1006. doi:10.1590/S1807-59322009001000011. PMC 2763076. PMID 19841708.
Food and Drug Administration "FDA Drug Safety Communication: FDA review results in new warnings about using general anesthetics and sedation drugs in young children and pregnant women", FDA Website, 14 December 2016. Retrieved on 3 January 2017.
American College of Obstetricians and Gynecologists "Practice Advisory: FDA Warnings Regarding Use of General Anesthetics and Sedation Drugs in Young Children and Pregnant Women", ACOG Website, 21 December 2016. Retrieved on 3 January 2017.
Kennerly Loutey "Anesthesia in Pregnant Women And Young Children: The FDA Versus ACOG", Website, Retrieved on 3 January 2017.
Whitaker DK, Booth H (Mar 2013). "Immediate post-anaesthesia recovery 2013: Association of Anaesthetists of Great Britain and Ireland". Anaesthesia. 68 (3): 288–97. doi:10.1111/anae.12146. PMID 23384257.
Rudolph JL; et al. (Sep 2008). "Delirium is associated with early postoperative cognitive dysfunction". Anaesthesia. 63 (9): 941–947. doi:10.1111/j.1365-2044.2008.05523.x. PMC 2562627. PMID 18547292.
How brain 'reboots' itself to consciousness after anesthesia. Science Daily (18 June 2014)
Deiner S, Silverstein JH (2009). "Postoperative delirium and cognitive dysfunction". British Journal of Anaesthesia. 103 (Suppl 1): i41–i46. doi:10.1093/bja/aep291. PMC 2791855.
Powell MA (1996). "Chapter 9: Wine and the vine in ancient Mesopotamia: the cuneiform evidence". In McGovern PE, Fleming SJ, Katz SH. The origins and ancient history of wine (Food and nutrition in history and anthropology). 11 (1 ed.). Amsterdam: Gordon and Breach Publishers. pp. 96–124. ISBN 978-90-5699-552-2.
Evans, TC (1928). "The opium question, with special reference to Persia (book review)". Transactions of the Royal Society of Tropical Medicine and Hygiene. 21 (4): 339–340. doi:10.1016/S0035-9203(28)90031-0. Retrieved 2010-09-18. The earliest known mention of the poppy is in the language of the Sumerians, a non-Semitic people who descended from the uplands of Central Asia into Southern Mesopotamia ...[permanent dead link]
Booth M (1996). "The discovery of dreams". Opium: A History. London: Simon & Schuster, Ltd. p. 15. ISBN 0-312-20667-4.
Ludwig Christian Stern (1889). Ebers G, ed. Papyrus Ebers (in German). 2 (1 ed.). Leipzig: Bei S. Hirzel. OCLC 14785083. Retrieved 2010-09-18.
Pahor, AL (1992). "Ear, nose and throat in ancient Egypt: Part I". The Journal of Laryngology & Otology. 106 (8): 677–87. doi:10.1017/S0022215100120560. PMID 1402355. Retrieved 2010-09-16.
Sullivan, R (1996). "The identity and work of the ancient Egyptian surgeon". Journal of the Royal Society of Medicine. 89 (8): 467–73. PMC 1295891. PMID 8795503.
Ruetsch, YA; Böni, T; Borgeat, A (2001). "From Cocaine to Ropivacaine: The History of Local Anesthetic Drugs". Current Topics in Medicinal Chemistry. 1 (3): 175–82. doi:10.2174/1568026013395335. PMID 11895133.
Koller, K (1884). "über die verwendung des kokains zur anästhesierung am auge" [On the use of cocaine for anesthesia on the eye]. Wiener Medizinische Wochenschrift (in German). 34: 1276–1309.
Bier, A (1899). "Versuche über cocainisirung des rückenmarkes" [Experiments on the cocainization of the spinal cord]. Deutsche Zeitschrift für Chirurgie (in German). 51 (3–4): 361–9. doi:10.1007/BF02792160.
Brill, S; Gurman, GM; Fisher, A (2003). "A history of neuraxial administration of local analgesics and opioids". European Journal of Anaesthesiology. 20 (9): 682–9. doi:10.1017/S026502150300111X. PMID 12974588.
Toski, Judith A; Bacon, Douglas R; Calverley, Rod K (2001). The history of Anesthesiology. In: Barash, Paul G; Cullen, Bruce F; Stoelting, Robert K. Clinical Anesthesia (4 ed.). Lippincott Williams & Wilkins. p. 3. ISBN 978-0-7817-2268-1.
Hademenos GJ, Murphree S, Zahler K, Warner JM (2008-11-12). McGraw-Hill's PCAT. McGraw-Hill. p. 39. ISBN 978-0-07-160045-3.
Fenster, JM (2001). "Power Struggle". Ether Day: The Strange Tale of America's Greatest Medical Discovery and the Haunted Men Who Made It. New York: HarperCollins. pp. 106–16. ISBN 978-0-06-019523-6.
Hardman, Jonathan G. (2017). Oxford Textbook of Anaesthesia. Oxford University Press. p. 529.
Long, CW (1849). "An account of the first use of Sulphuric Ether by Inhalation as an Anesthetic in Surgical Operations". Southern Medical and Surgical Journal. 5: 705–713.
"Miniature Portrait of Horace Wells". National Museum of American History, Smithsonian Institution. Retrieved 2008-06-30.
Morkel, H (16 October 2013). "The painful story behind modern anesthesia". pbs.org.
Baillie, Thomas W. (1965). "The first European trial of anaesthetic ether: The Dumfries claim". British Journal of Anaesthesia. 37: 952–957. doi:10.1093/bja/37.12.952.
Defalque, R. J.; Wright, A. J. (2004). "The short, tragic life of Robert M. Glover" (PDF). Anaesthesia. 59 (4): 394–400. doi:10.1111/j.1365-2044.2004.03671.x. PMID 15023112.
"Sir James Young Simpson". Encyclopædia Britannica. Retrieved 23 August 2013.
"Queen Victoria uses chloroform in childbirth, 1853". Financial Times. 28 November 2017.
Wawersik, J. (1997-01-01). "History of chloroform anesthesia". Anaesthesiologie und Reanimation. 22 (6): 144–152. PMID 9487785.
Zorab, John (June 1992). "On Narcotism by the Inhalation of Vapours by John Snow MD". Journal of the Royal Society of Medicine. 85 (6): 371.
"Anesthesia LAND". patinaa.blogfa.com. Retrieved 2016-12-02.
Cope, Doris K. (1993). "James Tayloe Gwathmey: Seeds of a Developing Specialty". Anesthesia & Analgesia. 76: 642–647. doi:10.1213/00000539-199303000-00035.
McAuliffe, MS; Henry, B (2010). "Nurse anesthesia worldwide: practice, education and regulation" (PDF). Downloads. Silver Spring, Maryland: International Federation of Nurse Anesthetists. Retrieved 2012-06-13.
Abenstein, JP; Long, KH; McGlinch, BP; Dietz, NM (2007). "Is Physician Anesthesia Cost-Effective?". Anesthesia & Analgesia. 98 (3): 750–7. doi:10.1213/01.ANE.0000100945.56081.AC. PMID 14980932.
Rosenbach, ML; Cromwell, J (2007). "When do anesthesiologists delegate?". Medical Care. 27 (5): 453–65. doi:10.1097/00005650-198905000-00002. PMID 2725080.
"Five facts about AAs". American Academy of Anesthesiologist Assistants. Archived from the original on 2006-09-26. Retrieved 2010-11-25. |