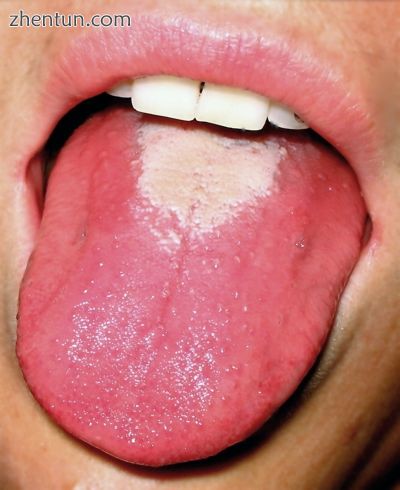
在猩红热中看到的草莓状舌头
猩红热是一种由A组链球菌(A组链球菌)感染引起的疾病。[1]症状和体征包括喉咙痛,发烧,头痛,淋巴结肿大和特征性皮疹[1]。皮疹是红色的,感觉像砂纸,舌头可能是红色和凹凸不平。[1]它最常影响5至15岁的儿童。[1]
猩红热影响少数患有链球菌性咽炎或链球菌感染的人。[1]细菌通常由人咳嗽或打喷嚏传播。[1]当一个人接触到有细菌的物体然后接触他们的嘴或鼻子时,它也可以传播。[1]特征性皮疹是由于红细胞毒素,一种由某些细菌产生的物质。[1] [4]通常通过培养喉咙确认诊断。[1]
没有疫苗。[1]预防是经常洗手,不分享个人物品,并在生病时远离其他人。[1]该疾病可用抗生素治疗,可预防大多数并发症。[1]如果治疗,猩红热的结果通常是好的。[3]猩红热导致的长期并发症包括肾病,风湿性心脏病和关节炎。[1]它是20世纪初儿童死亡的主要原因。[5] [6]
目录
1 症状和体征
1.1 脓毒性咽喉炎
1.2 皮疹
1.3 口
1.4 变量演示
1.5 进程
1.6 并发症
2 原因
3 病理生理学
3.1 微生物
4 诊断
4.1 鉴别诊断
5 预防
6 治疗
6.1 抗生素耐药性
7 流行病学
8 历史
8.1 迪克测试
9 参考
迹象和症状
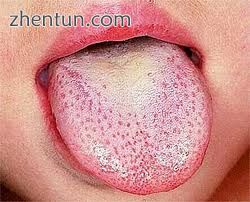
草莓舌是猩红热的特征
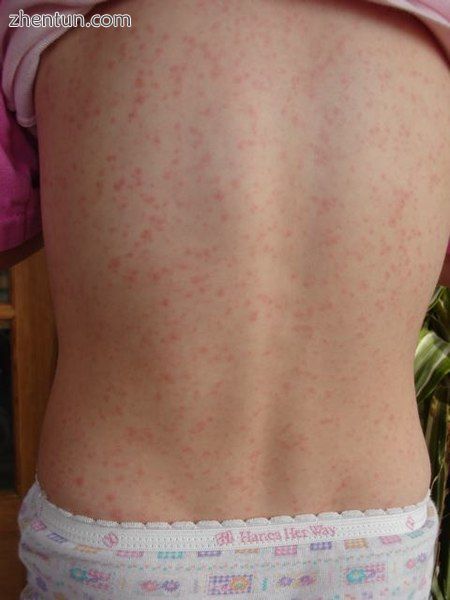
猩红热的皮疹
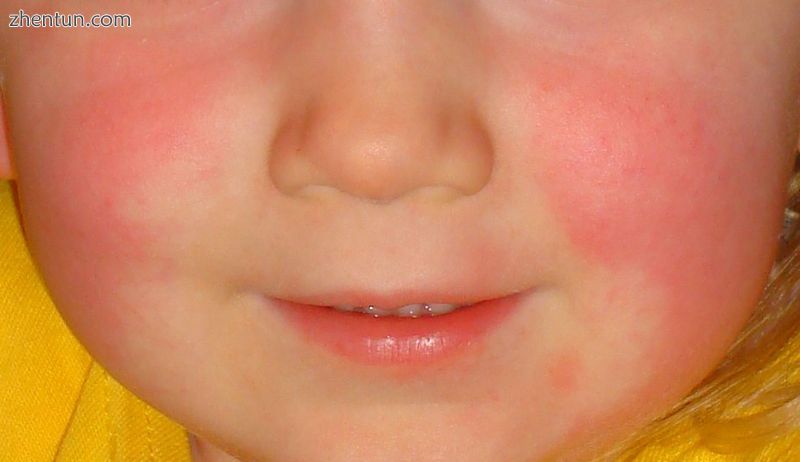
红色的脸颊和猩红热的嘴周围苍白的区域
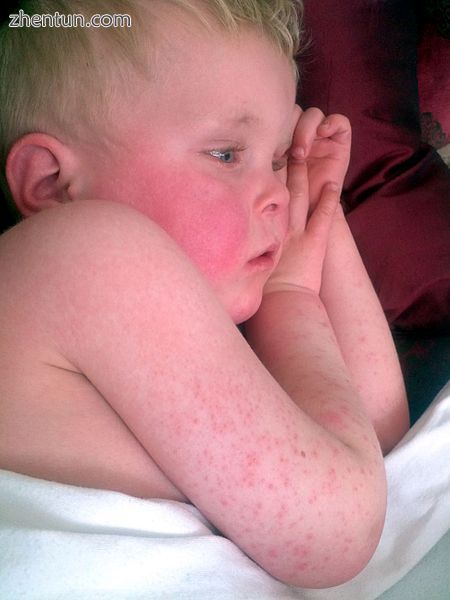
特征红色的脸颊和猩红热的皮疹
具有特征外观,蔓延模式和脱皮过程的皮疹“草莓舌”
舌头开始出现白色涂层,而舌头的乳突肿胀和变红。 红色乳突通过白色涂层突出使舌头呈现“白色草莓”外观。
然后几天后(在脱皮过程之后,或产生白色涂层的组织脱落),白色消失,而红色和扩大的乳突使其呈现“红色草莓”外观。[7]
请注意,舌头的这种牵连是皮疹的一部分,这是猩红热的特征。[8]
帕斯蒂线[9]
瘀点线显示为位于手臂坑和肘部的粉红色/红色区域
呕吐和腹痛[10]
咽喉炎
链球菌性咽炎的典型症状(也称为链球菌性咽喉炎):[10]
喉咙痛,吞咽疼痛
发烧 - 通常超过39°C(102.2°F)
疲劳
扁桃体增大和变红,有黄色或白色渗出物(这通常是渗出性咽炎)[11]
淋巴结肿大,通常位于颈前[12]
通常不会出现以下症状:咳嗽,声音嘶哑,流鼻涕,腹泻和结膜炎。[10]它们的存在表明它更可能是病毒感染。
皮疹
皮疹(咽喉炎,发烧,疲劳)引起的症状出现后1-2天出现皮疹[13]。这种特征性的皮疹被称为“瘢痕状”,它表现为皮肤弥漫性发红,伴有小丘疹或凸起,类似鹅疙瘩。[7] [14]这些凸起为皮疹提供了特有的砂纸质地。当你施加压力时,变红的皮肤会变白。皮肤有可能发痒,但不会疼痛。[7]它通常首先出现在躯干上,然后逐渐扩散到手臂和腿部。[14]手掌,鞋底和面部通常不会被皮疹所侵袭。然而,脸部通常是红润的,最突出的是在脸颊上,嘴周围有一圈苍白。[15]皮疹扩散后,皮肤褶皱变得更加明显,例如身体腹股沟和腋窝区域的皮肤皱褶。[9]同样在这些地区,可能有Pastia线,这些线条是以线性图案排列的瘀点。[9]在发病后1周内,皮疹开始褪色,随后出现较长时间的脱屑过程,或脱落皮肤外层,持续数周。[12]脱屑过程通常从面部开始,并在身体上向下进展。[7]在脱皮后,皮肤会留下晒伤的外观。[13]
口
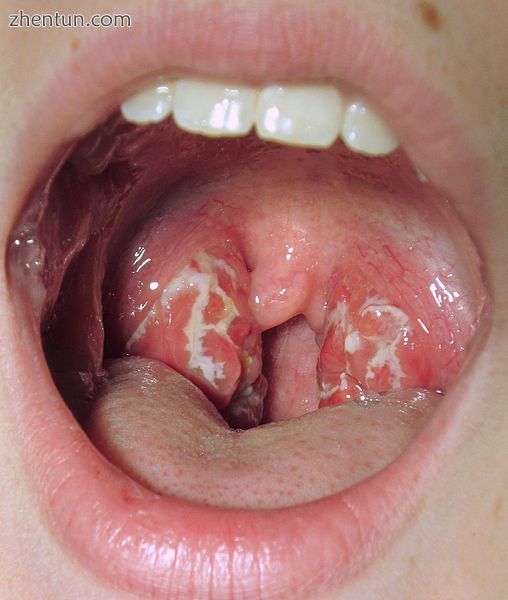
患有链球菌性咽炎的正面喉咙培养的孩子的喉咙
链球菌性咽炎是猩红热的常见表现,与特征性皮疹相结合,通常涉及扁桃体。扁桃体会出现肿胀和变红。腭和悬雍垂也通常受感染影响。软腭的受累可被视为微小的红色和圆形斑点,称为Forscheimer斑点。[11]
变量演示
猩红热的特征可以根据人的年龄和种族而不同。 5岁以下的儿童可以进行非典型的演示。 3岁以下的儿童可出现鼻塞和低烧。[16]婴儿可能只会出现烦躁不安和食欲下降的情况。[16]
肤色较深的儿童可能会有不同的表现,因为皮疹所涉及的皮肤发红和嘴周围的苍白环可能不那么明显。[7]在这些病例中,基于伴随症状和诊断研究的怀疑很重要。
进程
接触链球菌后,症状发作需要12小时至7天。这可能包括发烧,疲劳和喉咙痛。然后在12-48小时后出现特征性的猩红色皮疹。在皮疹发展和快速概括的最初几天,Pastia's Lines和草莓舌也会出现。[7]皮疹在3-4天内开始消退,随后皮疹脱屑,持续数周至一个月。[13] [11]如果猩红热的病例并不复杂,那么在5-10天内就可以恢复发烧和除脱屑过程以外的临床症状。[17]
并发症
猩猩热在未经治疗或治疗不当时可能引起的并发症可分为两类:化脓性和非化脓性。
化脓性并发症:这些是罕见的并发症,可能是由于直接扩散到接近感染的主要部位的结构,在大多数情况下,猩红热是咽部。这种传播方法可能存在的问题包括扁桃体周围或咽后脓肿,蜂窝织炎,乳突炎或鼻窦炎。链球菌感染也可能通过淋巴系统或血液扩散到更远离咽部的身体区域。这些传播方法可能引起的许多并发症的一些例子包括心内膜炎,肺炎或脑膜炎[15]。
非致病性并发症:这些并发症来自A群链球菌的某些亚型,这些亚型通过所谓的分子模拟在体内引起自身免疫反应。人体免疫系统发展为攻击A组链球菌的抗体在这些情况下也能够攻击人体自身组织。以下并发症取决于这些抗体靶向人体中的哪些组织。 [14]
急性风湿热这是一种并发症,导致A组链球菌感染上呼吸道后2-6周。[13]它在发展中国家呈现,其中链球菌感染的抗生素治疗不太常见,作为具有几种临床表现的发热性疾病,被组织成所谓的琼斯标准。这些标准包括关节炎,心脏炎,神经问题和皮肤发现。还需要证实上呼吸道中有先前的A组链球菌感染(如链球菌性咽炎和猩红热中所见)。心脏炎是针对人心脏组织的免疫反应的结果,并且是由急性风湿热引起的最严重的后遗症。当心脏组织的这种受累发生时,它被称为风湿性心脏病。在风湿性心脏病的大多数情况下,二尖瓣受到影响,最终导致二尖瓣狭窄。[18]
后链球菌性肾小球肾炎:这是A组链球菌性咽炎后1-2周出现的肾脏炎症。它也可能在脓疱病发作或皮肤中任何A组链球菌感染后发生(这与急性风湿热不同,只跟随A组链球菌性咽炎)。[13] [19]这是对链球菌感染的自身免疫反应影响肾脏部分的结果。患者出现所谓的急性肾病综合征,其中有高血压,肿胀和尿路异常。尿液异常包括尿液中的血液和蛋白质以及整体尿液产生量减少。[13]
后链球菌反应性关节炎:最近A组链球菌性咽炎发作后关节炎的表现引起了对急性风湿热的怀疑,因为它是该单独并发症的琼斯标准之一。然而,当关节炎是一种孤立症状时,它被称为后链球菌反应性关节炎。这种关节炎可能涉及整个身体的各种关节,不像急性风湿热的关节炎,主要影响膝关节等较大的关节。它可以在A组链球菌性咽炎后不到10天出现。[13]
原因
通过密切接触,通过呼吸道飞沫(例如,唾液或鼻腔排出物)发生链球菌性咽喉扩散。[13] 与感染A组链球菌性咽炎的另一人密切接触的人有35%的机会被感染。[18] 十分之一的儿童感染A组链球菌性咽炎会发展为猩红热。[12]
病理生理学
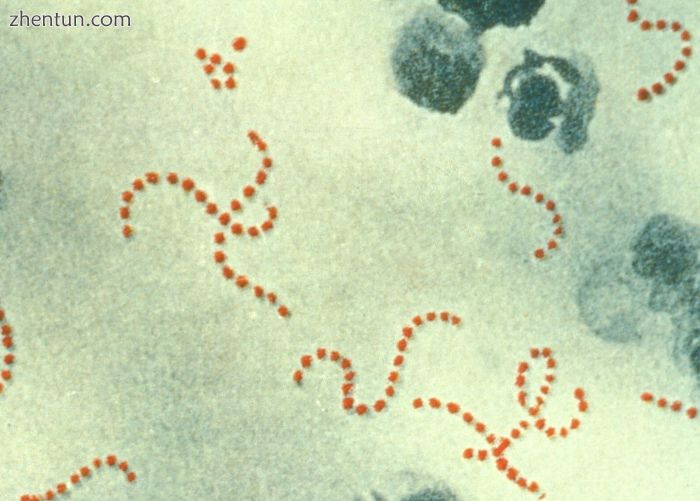
化脓性链球菌(如图)
猩红热的皮疹,是这种疾病与孤立的A组链球菌咽炎(或链球菌性咽喉炎)的区别,是由产生热原外毒素的A组链球菌的特定菌株引起的。[13]这些产生毒素的菌株在没有抗毒素抗体的人中引起猩红热。已鉴定出链球菌热原外毒素A,B和C(speA,speB和speC)。致热外毒素也称为红细胞毒素,引起猩红热的红斑疹[13]。导致猩红热的A组链球菌菌株需要特异性噬菌体才能产生热原外毒素。具体而言,噬菌体T12负责产生speA。[20]链球菌热原外毒素A,speA,是最常见的猩红热病例,其与免疫介导的后遗症急性风湿热和后链球菌性肾小球肾炎并发。[11]
这些毒素也被称为“超级抗原”,因为它们能够通过激活一些负责人体免疫系统的主要细胞,在体内引起广泛的免疫反应。[17]身体通过制造针对这些特定毒素的抗体来对这些毒素做出反应。然而,这些抗体不能完全保护人免受未来A组链球菌感染,因为有12种不同的致热外毒素可能。[13]
微生物学
这种疾病是由感染链球菌的细菌分泌热原外毒素引起的。[21] [22]链球菌热原外毒素A(speA)可能是这些毒素中研究得最好的。它由噬菌体T12携带,该噬菌体T12整合到毒素转录的链球菌基因组中。噬菌体本身整合到染色体上的丝氨酸tRNA基因中。[23]
T12病毒本身尚未被国际病毒分类委员会纳入分类群。它具有双链DNA基因组,并且在形态学上基本上似乎是Siphoviridae的成员。
该speA基因于1986年克隆并测序。[24]它长753碱基对,编码29.244千道尔顿(kDa)蛋白。该蛋白质含有推定的30个氨基酸的信号肽;去除信号序列给出分泌蛋白的预测分子量为25.787kDa。启动子和核糖体结合位点(Shine-Dalgarno序列)都存在于基因的上游。转录终止子位于翻译终止密码子下游69个碱基处。蛋白质的羧基末端部分与金黄色葡萄球菌肠毒素B和C1的羧基末端显示出广泛的同源性。
除T12外的链球菌噬菌体也可携带speA基因。[25]
诊断
虽然可以临床诊断出猩红热的表现,但可能需要进一步检测以区别于其他疾病。[7]此外,最近接触患有链球菌感染的人的病史也很有用。[13]有两种方法可以证实怀疑猩红热;快速抗原检测试验和咽喉培养。[18]
快速抗原检测试验是一项非常具体的试验,但不是很敏感。这意味着如果结果是阳性的(表明检测到A组链球菌抗原并因此确认患者患有A组链球菌炎),那么用抗生素治疗它们是合适的。但是,如果快速抗原检测试验为阴性(表明它们没有A组链球菌炎),那么需要确认咽喉培养,因为它可能是假阴性结果。[26]喉咙培养是目前诊断的黄金标准。[18]
血清学检测寻找身体产生的针对链球菌感染的抗体,包括抗链球菌溶血素-O和抗脱氧核糖核酸酶B.制造这些抗体需要2-3周的时间,因此这种类型的检测对于诊断当前感染无效。然而,在评估可能患有先前链球菌感染的一种并发症的患者时,它是有用的。[12] [18]
抗生素治疗后进行的咽喉培养可以告诉您感染是否已被切除。然而,这些咽拭子没有表明,因为高达25%的经过适当治疗的人可以在无症状的情况下继续携带链球菌感染。[19]
鉴别诊断
病毒感染:病毒感染通常伴有皮疹,可称为麻疹或斑丘疹。除发烧外,这种类型的皮疹伴有前驱期咳嗽和流鼻涕,表明有病毒过程。[14]
过敏性或接触性皮炎:皮肤的红斑外观将呈现更局部的分布,而不是猩红热中出现的弥漫性和全身性皮疹。[12]
药疹:这些是服用某些药物如青霉素的潜在副作用。发红的斑丘疹,结果可能会发痒并伴有发烧。[27]
川崎病患有这种疾病的儿童也会出现草莓舌,并在手掌和脚掌上进行脱落处理。然而,这些孩子的年龄往往小于5岁,他们的发烧持续时间更长(至少5天),并且他们有额外的临床标准(包括结膜发红和嘴唇裂开的迹象),这可以帮助将其与猩红热区别开来。[28 ]
中毒性休克综合征:链球菌和葡萄球菌均可引起这种综合征。临床表现包括手掌和足底的弥漫性皮疹和脱屑。可以通过低血压区分猩红热,皮疹缺乏砂纸质地,多器官系统受累。[29]
金黄色葡萄球菌性烫伤皮肤综合征:这是一种主要发生在幼儿中的疾病,这种疾病是由于产生毒素的金黄色葡萄球菌(Staphylococcus Aureus)菌株。发烧的突然开始和皮疹的弥漫性晒伤外观可能类似猩红热。然而,这种皮疹与压痛和大水疱形成有关。这些水泡容易弹出,然后导致皮肤剥落。[30]
金黄色葡萄球菌猩红热:皮疹与链球菌猩红热的分布和质地相同,但受皮疹影响的皮肤会变软。[7]
预防
一种方法是长期使用抗生素来预防未来的A组链球菌感染。这种方法仅适用于有急性风湿热或风湿性心脏病反复发作等并发症的患者。抗生素在预防这些感染的能力方面受到限制,因为A型链球菌有多种亚型可引起感染。[13]
疫苗方法更有可能有效预防A群链球菌感染,因为疫苗制剂可以针对多种细菌亚型。[13]乔治和格拉迪斯迪克于1924年开发的一种疫苗由于疗效差和抗生素的引入而停止使用。疫苗开发的困难包括环境中存在的A群链球菌的相当大的菌株种类,以及为任何潜在疫苗的安全性和有效性进行适当试验所需的时间和人数。[31]在过去的几十年里,已经有几次尝试制造疫苗。这些仍处于发育阶段的疫苗使人接触A群链球菌表面存在的蛋白质,以激活免疫反应,使人们能够对抗和预防未来感染。[32]
曾经有一种白喉猩红热疫苗。[33]但是,发现它没有效果。[34]该产品在第二次世界大战结束时停产。
治疗
抗击链球菌感染的抗生素是治疗猩红热的主要方法。及时给予适当的抗生素会缩短患病时间。然而,尽管进行了治疗,但皮肤外层会剥落。[7]治疗的主要目标之一是防止儿童患上化脓性或非化脓性并发症,尤其是急性风湿热。[18]只要抗生素在9天内开始使用,孩子就不太可能患上急性风湿热。[13]尚未证实抗生素治疗可预防链球菌后肾小球肾炎的发生[14] [7]。用抗生素迅速治疗的另一个重要原因是能够预防儿童之间感染的传播。在最初的两周内,受感染的人最有可能将感染传染给另一个人。[19]在抗生素使用24小时后,儿童不再具有传染性(能够将感染传染给另一名儿童)。[13]
选择的抗生素是青霉素V,其通过口服丸剂形式服用。无法服用药物的儿童可以服用阿莫西林,这种药物以液体形式存在,同样有效。治疗时间为10天。[18]如果不能吞咽药丸,Benzathine Penicillin G可以作为一次性肌内注射给予另一种选择。[35]如果患者对抗生素家族过敏,而青霉素和阿莫西林都是(β-内酰胺类抗生素)的一部分,则使用第一代头孢菌素。[26]然而,对于青霉素的过敏反应是1型超敏反应的患者,头孢菌素抗生素仍会引起不良反应。在这些情况下,选择克林霉素或红霉素是合适的。[26]
扁桃体切除术虽然曾经是复发性链球菌性咽炎的合理治疗方法,但并未标明。这是因为一个人仍然可以在没有扁桃体的情况下感染A组链球菌。[19]
抗生素耐药性
2011年香港出现了一种耐药的猩红热,对大环内酯类抗生素如红霉素耐药,但对β-内酰胺类抗生素如青霉素保持药物敏感性,在该市至少有两例死亡 - 第一例十多年来一直如此。[36]香港大学微生物学系主任袁国荣教授表示,香港引起猩红热的A群链球菌中约有60%的流行株对大环内酯类抗生素有抗药性。以前,观察到的阻力率为10-30%;这种增加可能是近年来大环内酯类抗生素过度使用的结果。
流行病学
男性和女性都有同样的猩红热。[12]儿童最常被感染,通常在5-15岁之间。虽然链球菌感染可能在一年中的任何时间发生,但感染率在冬季和春季达到高峰,通常是在较冷的气候。[13]
自18和19世纪以来,由于这种疾病引起流行病,猩红热的发病率和死亡率已经下降。[37]大约1900年,多个地方的死亡率达到25%。[38]预后的改善可归因于青霉素在治疗这种疾病中的应用[10]。在过去的一个世纪中,猩红热病例的发病率也在下降。然而,在过去十年中,有报告称在不同国家爆发了多种疾病。[39]最近这些增加的原因在医学界仍然不清楚。 2013年至2016年,英格兰的猩红热人口比率从每10万人中的8.2人增加到33.2人,并且猩红热的住院率增加了97%。[40]
历史
目前尚不清楚何时首次记录这种疾病的描述。[41]希波克拉底写于公元前400年左右,描述了皮肤发红和发烧的患者的病情。[42]
医学文献中对疾病的第一次描述出现在1553年由西西里解剖学家和医生Giovanni Filippo Ingrassia撰写的De Tumoribus praeter Naturam一书中,他将其称为rossalia。他还指出,这一陈述与麻疹有不同的特点。[42] Johann Weyer在1564年至1565年间在德国下游发生流行病时对其进行了重新描述;他称之为scalatina anginosa。第一个明确的猩红热描述出现在Poitiers的Joannes Coyttarus,Defebre purpura epidemiale et contagiosa libri duo的一本书中,该书于1578年在巴黎出版。威滕伯格的Daniel Sennert在1572年描述了经典的“瘢痕疙瘩脱屑”,也是第一个描述早期关节炎,瘢痕疙瘩和与该疾病相关的腹水的人。
1675年,通常用于指猩红热的术语“scarlatina”由英国医生Thomas Sydenham撰写。[42]
在1827年,理查德·布莱特是第一个认识到肾脏系统参与猩红热的人。
链球菌与疾病之间的关联最早由Theodor Billroth在1874年描述,讨论皮肤感染患者。[42]比尔罗斯还创造了链球菌属。 1884年,弗里德里希·朱利叶斯·罗森巴赫(Friedrich Julius Rosenbach)在进一步研究皮肤病变中的细菌后,将其名称改为现在的化脓链球菌(Streptococcus pyogenes)。[42]该生物体最初由德国外科医生Friedrich Fehleisen于1883年培养。他从丹毒病变中培养出来。
同样在1884年,德国医生Friedrich Loeffler是第一个在猩红热患者的喉咙中显示链球菌存在的人。因为并非所有患有咽部链球菌的患者都会出现猩红热,这些发现在一段时间内仍然存在争议。在1900年代早期,Alphonse Dochez和George以及Gladys Dick确认了链球菌和猩红热之间的关系。
Nil Filatow(1895年)和Clement Dukes(1894年)描述了一种发病的疾病,他们认为这是一种风疹,但在1900年,Dukes将其描述为一种单独的疾病,后来被称为Dukes'病,[43] Filatov病,或第四种疾病。然而,在1979年,基思鲍威尔认为它实际上与由葡萄球菌外毒素引起的猩红热形式相同,并被称为葡萄球菌性烫伤样皮肤综合征。[44] [45] [46] [47]
马的猩红热血清从1900年开始用于治疗儿童,并显著降低了死亡率。
1906年,奥地利儿科医生克莱门斯·冯·皮尔凯(Clemens von Pirquet)推测,引起疾病的免疫复合物是猩红热引起的肾炎的原因。[48]
1915年Frederick Twort发现了噬菌体。他的工作被忽视,1917年Felix d'Herelle重新发现了噬菌体。猩红热与A群链球菌的特定关联必须等待20世纪20年代Lancefield的链球菌分组方案的发展。乔治和格拉迪斯迪克表明,无细胞滤液可以诱导猩红热的红斑反应特征,证明这种反应是由毒素引起的。 Karelitz和Stempien发现人血清球蛋白和胎盘球蛋白的提取物可用作猩红热的亮白剂,后来用作Dick试验的基础。 Cantucuzene和Boncieu在1926年描述了猩红热和噬菌体的关联。[49]
1924年开发了一种用于猩红热的抗毒素。
导致这种疾病的第一种毒素在1986年被Weeks和Ferretti克隆并测序。[24]青霉素的发现及其随后的广泛使用显著降低了这种曾经令人担忧的疾病的死亡率。近年来有关猩红热病例的报道呈上升趋势。国家包括英格兰,威尔士,韩国,越南,中国和香港。研究人员不确定是什么导致了这种疾病的飙升。[50] [51]
迪克测试
迪克试验于1924年发明,用于识别易受猩红热影响的人。[52]迪克测试包括注射稀释的链球菌菌株,已知会导致猩红热进入人的皮肤。注射部位皮肤局部反应出现在易患猩红热的人群中。该反应在注射后约24小时最显著,但可以早4-6小时观察到。如果皮肤上没有反应,则认为该人已经对疾病产生了免疫力,并且没有发展它的风险。[53]

Otto Kalischer于1891年撰写了关于猩红热的博士论文。

一张20世纪30年代的美国海报,试图通过调节牛奶供应来遏制猩红热等疾病的传播

Gladys Henry Dick(如图)和George Frederick Dick于1924年开发了一种用于猩红热的抗毒素和疫苗,后来在20世纪40年代被青霉素所取代。
参考:
"Scarlet Fever: A Group A Streptococcal Infection". Center for Disease Control and Prevention. January 19, 2016. Archived from the original on 12 March 2016. Retrieved 12 March 2016.
Shorter Oxford English dictionary. United Kingdom: Oxford University Press. 2007. p. 3804. ISBN 0199206872.
Quinn, RW (1989). "Comprehensive review of morbidity and mortality trends for rheumatic fever, streptococcal disease, and scarlet fever: the decline of rheumatic fever". Reviews of infectious diseases. 11 (6): 928–53. doi:10.1093/clinids/11.6.928. PMID 2690288.
Ralph, AP; Carapetis, JR (2013). "Group a streptococcal diseases and their global burden". Current Topics in Microbiology and Immunology. 368: 1–27. doi:10.1007/82_2012_280. PMID 23242849.
Smallman-Raynor, Matthew (2012). Atlas of epidemic Britain : a twentieth century picture. Oxford: Oxford University Press. p. 48. ISBN 9780199572922. Archived from the original on 2017-02-14.
Smallman-Raynor, Andrew Cliff, Peter Haggett, Matthew (2004). World Atlas of Epidemic Diseases. London: Hodder Education. p. 76. ISBN 9781444114195. Archived from the original on 2017-02-14.
Zitelli, Basil; McIntire, Sara; Nowalk, Andrew (2018). Zitelli and Davis' Atlas of Pediatric Physical Diagnosis. Elsevier, Inc.
Ferri, Fred (2018). Ferri's Clinical Advisor 2018. Elsevier. p. 1143.
Goldman, Lee; Schafer, Andrew (2016). Goldman-Cecil Medicine. Saunders. pp. 1906–1913.
Wessels, Michael R. (2016). Ferretti, Joseph J.; Stevens, Dennis L.; Fischetti, Vincent A., eds. Streptococcus pyogenes : Basic Biology to Clinical Manifestations. Oklahoma City (OK): University of Oklahoma Health Sciences Center. PMID 26866221.
Goldsmith, Lowell; Katz, Stephen; Gilchrist, Barbara; Paller, Amy; Leffell, David; Wolff, Klaus (2012). Fitzpatrick's Dermatology in General Medicine. McGraw Hill.
Usatine, Richard (2013). Color Atlas of Family Medicine, Second Edition. McGraw Hill Companies.
Kliegman, Robert; Stanton, Bonita; St Geme, Joseph; Schor, Nina (2016). Nelson Textbook of Pediatrics. Elsevier. pp. 1327–1337.
Kaspar, Dennis; Fauci, Anthony; Hauser, Stephen; Longo, Dan; Jameson, J. Larry; Loscalzo, Joseph (2015). Harrison's Principles of Internal Medicine, 19th edition. McGraw Hill Education.
Bennett, John; Dolin, Raphael; Blaser, Martin (2015). Mandell, Douglas and Bennett's Principles and Practice of Infectious Disease, Eighth Edition. Saunders. pp. 2285–2299.
Langlois, Debra; Andreae, Margie (October 2011). "Group A Streptococcal Infections". Pediatrics in Review. 32.
Marks, James; Miller, Jeffrey (2013). Lookingbill and Marks' Principles and Dermatology, Fifth Edition. Elsevier. pp. 183–195.
Langlois, Debra; Andreae, Margie (October 2011). "Group A Streptococcal Infections". Pediatrics in Review. 32.
Tanz, Robert (2018). "Sore Throat". Nelson Pediatric Symptom-Based Diagnosis. Elsevier. pp. 1–14.
McShan, W. Michael (February 1997). "Bacteriophage T12 of Streptococcus pyogenes integrates into the gene encoding a serine tRNA". Molecular Microbiology. 23: 719–728. doi:10.1046/j.1365-2958.1997.2591616.x. PMID 9157243.
Zabriskie, J. B. (1964). "The role of temperate bacteriophage in the production of erythrogenic toxin by Group A Streptococci". Journal of Experimental Medicine. 119 (5): 761–780. doi:10.1084/jem.119.5.761. PMC 2137738. PMID 14157029.open access publication – free to read
Krause, R. M. (2002). "A Half-century of Streptococcal Research: Then & Now". Indian J Med Res. 115: 215–241. PMID 12440194.
McShan, W. M.; Ferretti, J. J. (1997). "Genetic diversity in temperate bacteriophages of Streptococcus pyogenes: identification of a second attachment site for phages carrying the erythrogenic toxin A gene". J Bacteriol. 179 (20): 6509–6511. PMC 179571. PMID 9335304.
Weeks, C. R.; Ferretti, J. J. (1986). "Nucleotide sequence of the type A streptococcal exotoxin (erythrogenic toxin) gene from Streptococcus pyogenes bacteriophage T12". Infect Immun. 52 (1): 144–150. PMC 262210. PMID 3514452.
Yu, C. E.; Ferretti, J. J. (1991). "Molecular characterization of new group A streptococcal bacteriophages containing the gene for streptococcal erythrogenic toxin A (speA)". Mol Gen Genet. 231 (1): 161–168. doi:10.1007/BF00293833. PMID 1753942.
American Academy of Pediatrics (2013). Baker, Carol, ed. Red Book Atlas of Pediatric Infectious Diseases. American Academy of Pediatrics. pp. 473–476. ISBN 9781581107951.
Ferri, Fred (2009). Ferri's Color Atlas and Text of Clinical Medicine. Saunders. pp. 47–48.
Kato, Hirohisa (2010). Cardiology, Third Edition. Elsevier. pp. 1613–1626.
Habif, Thomas (2016). Clinical Dermatology. Elsevier. pp. 534–576.
Adams, James (2013). Emergency Medicine Clinical Essentials. Saunders. pp. 149–158.
"Initiative for Vaccine Research (IVR)—Group A Streptococcus". World Health Organization. Archived from the original on 13 May 2012. Retrieved 15 June 2012.
Chih-Feng, Kuo; Tsao, Nina; I-Chen, Hsieh; Yee-Shin, Lin; Jiunn-Jong, Wu; Yu-Ting, Hung (March 2017). "Immunization with a streptococcal multiple-epitope recombinant protein protects mice against invasive group A streptococcal infection". PLOS One. 12 (3): e0174464. doi:10.1371/journal.pone.0174464. PMC 5371370. PMID 28355251.
Rudolf Franck - Moderne Therapie in Innerer Medizin und Allgemeinpraxis - Ein Handbuch der Medikamentösen, Physikalischen und Diätetischen Behandlungsweisen der Letzten Jahre. Springer Verlag. 2013-08-13. ISBN 9783662221860. Archived from the original on 9 January 2017. Retrieved 9 January 2017.
Ellis, Ronald W.; Brodeur, Bernard R. (2012). New Bacterial Vaccines. Springer Science & Business Media. p. 158. ISBN 9781461500537. Archived from the original on 2017-01-09.
Ferri, Fred (2018). Ferri's Clinical Advisor 2018. Elsevier. p. 1143.
"Second HK child dies of mutated scarlet fever". Associated Press (online). 22 June 2011. Archived from the original on 24 June 2011. Retrieved 23 June 2011.
"Managing Scarlet Fever". British Medical Journal. 55 (9). September 2017.
Guerrant, Richard; Walker, David; Weller, Peter (2011). Tropical Infectious Diseases: Principles, Pathogens and Practice. Elsevier. pp. 203–211. ISBN 9780702039355.
Basetti, S.; Hodgson, J.; Rawson, T.M.; Majeed, A. (August 2017). "Scarlet Fever: A guide for general practitioners". London Journal of Primary Care. 9: 77–79. doi:10.1080/17571472.2017.1365677. PMC 5649319. PMID 29081840.
"Scarlet fever in England reaches highest level in 50 years". Pharmaceutical Journal. 30 November 2017. Retrieved 2 January 2018.
Rolleston, J. D. (1928). "The History of Scarlet Fever". BMJ. 2 (3542): 926–929. doi:10.1136/bmj.2.3542.926. PMC 2456687. PMID 20774279.
Ferretti, Joseph; Kohler, Werner (February 2016). "History of Streptococcal Research". Streptococcus pyogenes : Basic Biology to Clinical Manifestations. PMID 26866232.
Dukes, Clement (30 June 1900). "On the confusion of two different diseases under the name of rubella (rose-rash)". The Lancet. 156 (4011): 89–95. doi:10.1016/S0140-6736(00)65681-7.
Weisse, Martin E (31 December 2000). "The fourth disease, 1900–2000". The Lancet. 357 (9252): 299–301. doi:10.1016/S0140-6736(00)03623-0. PMID 11214144.
Powell, KR (January 1979). "Filatow-Dukes' disease. Epidermolytic toxin-producing staphylococci as the etiologic agent of the fourth childhood exanthem". American Journal of Diseases of Children. 133 (1): 88–91. doi:10.1001/archpedi.1979.02130010094020. PMID 367152.
Melish, ME; Glasgow, LA (June 1971). "Staphylococcal scalded skin syndrome: the expanded clinical syndrome". The Journal of Pediatrics. 78 (6): 958–67. doi:10.1016/S0022-3476(71)80425-0. PMID 4252715.
Morens, David M; Katz, Alan R; Melish, Marian E (31 May 2001). "The fourth disease, 1900–1881, RIP". The Lancet. 357 (9273): 2059. doi:10.1016/S0140-6736(00)05151-5. PMID 11441870.
Huber, B. (2006). "100 years of allergy: Clemens von Pirquet—his idea of allergy and its immanent concept of disease". Wien. Klin. Wochenschr. 118 (19–20): 573–579. doi:10.1007/s00508-006-0701-3. PMID 17136331.
Cantacuzène, J.; Bonciu, O. (1926). "Modifications subies par des streptocoques d'origine non scarlatineuse au contact de produits scarlatineux filtrès". C. R. Acad. Sci. Paris (in French). 182: 1185–1187.
Lamagni, Theresa; Guy, Rebecca; Chand, Meera. "Resurgence of scarlet fever in England, 2014–16: a population-based surveillance study". The Lancet: Infectious Disease. Retrieved 28 November 2017.
Branswell, Helen. "Scarlet fever, a disease of yore, is making a comeback in parts of the world". STAT.
Dick, G. F.; Dick, G. H. (1924). "A skin test for susceptibility to scarlet fever". J Am Med Assoc. 82 (4): 265–266. doi:10.1001/jama.1924.02650300011003.
Claude, B; McCartney, J.E.; McGarrity, J. (January 1925). "The Dick test for susceptibility to scarlet fever". The Lancet. 205 (5292): 230–231. doi:10.1016/S0140-6736(00)56009-7. |