3.1胰腺的宏观和微观解剖学
胰腺在营养物质的消化和代谢中起着重要作用。胰腺的主要功能包括将消化酶分泌到十二指肠中以分解复杂蛋白质,脂质,碳水化合物和核酸,将碳酸氢盐分泌到十二指肠中以中和离开胃的酸性食糜,以及胰岛细​​胞的分泌。激素进入循环,控制吸收后营养物质的全身代谢。
在成人中,胰腺是倾斜取向的腹膜后器官。胰腺的头部被右侧的十二指肠紧握。胰腺的尾部延伸至左侧的脾门。胰体从第2腰椎到第4腰椎腹侧,使其容易受到腹部钝性创伤的伤害。
胰腺的血液供应变化很大,但来自胃十二指肠,肠系膜上动脉和脾动脉的分支。这些形成前部和后部弓,其供应胰头,而体和尾部主要由脾动脉的分支供应,其分支优于胰腺体。
胰腺的静脉引流主要通过脾静脉进入门静脉。门静脉和肠系膜上静脉通过内侧到钩突过程并深入到胰颈。脾静脉进入门静脉,在胰尾和体后行。脾静脉在重症急性胰腺炎发作期间易于血栓形成,并且这导致节段性静脉高压,并且血液通过短胃静脉从血液排出,并且这可以引起胃静脉曲张。从这些静脉曲张出血的有效治疗是脾切除术。
胰腺的神经支配来自交感神经和副交感神经系统。交感神经通过从第5至第9胸椎水平产生的较大和较小的内脏神经干到达。感觉神经与副交感神经纤维一起穿过迷走神经。虽然一些交感神经纤维可能穿过肠系膜上神经节,但两个系统都穿过腹腔神经丛。交感神经和肠胰中间神经元是抑制性的,而副交感神经刺激胰腺反应。还有中间神经元从胃和十二指肠的肌间神经丛传播到神经支配胰腺。胰腺具有广泛的胰腺内神经节和神经节后纤维,支配导管细胞,腺泡细胞和胰岛细胞。疼痛纤维随交感神经系统一起移动。在上腹部感觉到典型的胰腺疼痛,并且当严重的辐射到中后部时。这是急性,慢性胰腺炎和局部晚期胰腺癌的特征。
外分泌胰腺利用精细的管道系统将每个腺泡细胞与肠道连接起来。在大多数患者中,存在主胰管,其源自Wirsung的两个导管 - 来自胚胎腹侧芽和来自胚胎背芽的Santorini管。主胰管通常与胆管共同通道,它们一起伸入主要乳头(Vater壶腹)的十二指肠,周围有Oddi括约肌。
外分泌胰腺的功能单位是腺泡及其引流小管。腺泡的腺泡细胞形成导管系统的末端。该末端被称为腺泡的内腔。将腺泡细胞定向,使酶原颗粒(含有消化酶原)排空到腔内。每个腺泡都有丰富的血液和神经供应。与腺泡相关的最主要的(插入的)导管细胞分泌富含碳酸氢根的液体。
3.2胰腺发育和畸形
胰腺在生命的第5周从两个十二指肠外出发展而来(图3.1)。在妊娠第7周,腹侧和背侧芽旋转并合并形成胰腺体。背芽形成胰腺的体和尾,而腹芽形成胰头。畸形通常来自旋转或融合中的错误。
来自腹侧和背侧芽的导管系统通常合并并连接到胆总管并通过Vater壶(主乳头)排空到十二指肠中(图3.2)。以下是由此通常过程的改变引起的畸形。
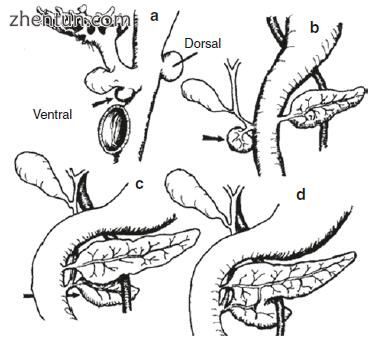
图. 3.1 胰腺的发育。 当腹侧胰腺在十二指肠后面移动时,箭头跟随腹侧胰腺。 肠系膜上门静脉,由迁移的胰腺包裹。 畸形通常来自旋转或融合中的错误
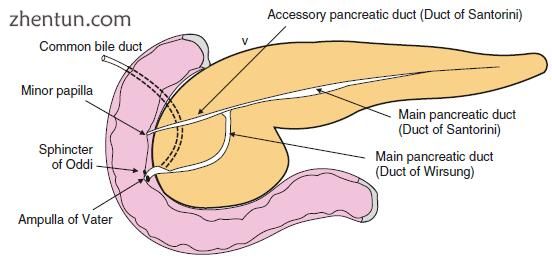
图. 3.2 正常胰管系统
胰腺分裂在5-10%的患者中,两个原始导管不融合,因此它们都直接排出并分别排入十二指肠(图3.3)。 在这种情况下,Santorini背管通过小乳头独立地排入十二指肠,小乳头也位于十二指肠壁,靠近主乳头1-2厘米。 两个胰管系统失效导致胰腺分裂。 这种情况可能与急性或复发性急性胰腺炎有关,但更常见的是胰腺分裂是偶然的,与胰腺炎无关。 假胰腺分裂是指胰腺融合部分的狭窄表现为胰腺分裂。 胰腺分裂通常分为三种类型。
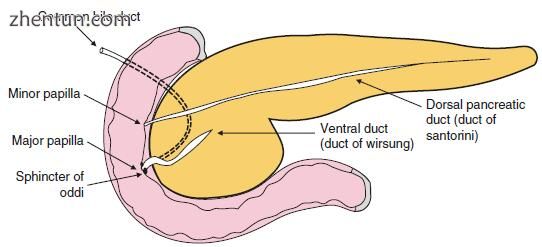
图. 3.3 胰腺导管系统畸形。两个主要的胰腺导管系统融合失败导致胰腺分裂;因此,大多数胰腺必须通过狭窄的小乳头排出
1型(经典):根本没有连接,这发生在大多数胰腺分裂病例中(约占所有病例的70%)。
2型(缺少腹侧导管):小乳头排出所有胰腺,而主要乳头(Vater壶腹)仅排出胆管(20-25%)。
3型(功能性):背管和腹管之间的丝状或不充分连接(5-6%)。
共同通道综合症在极少数情况下,可能会遇到异常长的普通胰胆管通道(儿童> 10 mm)。交界处仍然在十二指肠壁外,没有正常的括约肌。这可能导致十二指肠内容物的胰胆回流,包括胆汁和胰腺分泌物,导致肝外胆管和胰腺的损伤,导致胆管炎和/或复发性急性胰腺炎的发展。
环状胰腺这种罕见的异常(约3 / 20,000次尸检)的特征是带状胰腺组织完全包围十二指肠的第二部分。它可能导致十二指肠狭窄或阻塞。环形胰腺被认为是由于腹侧胰腺的固定和胚胎发生期间不能旋转所致。这种假设得到了通常的发现的支持,即胰管围绕胰腺从右侧前后环绕以连接胆总管。也可能出现其他变体。环状胰腺可与其他先天性缺陷相关,包括肠旋转不良,梅克尔憩室,心脏缺陷,肛门闭锁和脊柱缺损。在唐氏综合症中更为常见。婴儿出现呕吐的典型表现是放射学上的“双泡”征,表明十二指肠狭窄。
异位胰腺组织异位胰腺组织(“胰腺静止”)在仔细的组织学检查(1-14%的尸检病例)中相对常见,但没有临床意义。异位组织最常见于胃,十二指肠和空肠,但已经报道了整个胃肠道的胰腺组织病灶。胰腺炎或胰腺癌很少从异位胰腺组织发展而来。
3.3腺泡细胞合成和分泌消化酶
腺泡细胞构成胰腺肿块的绝大部分,约占总量的80%。它们是极化的上皮细胞,具有合成大量蛋白质,加工它们并在刺激时分泌它们的机制。主要特征是富含粗面内质网(RER),许多线粒体倾向于围绕细胞核并在顶端和基底外侧极之间形成看似“屏障”,而酶原颗粒是胰腺消化酶储存单元。腺泡细胞分泌的主要胰酶总结在表3.1中。
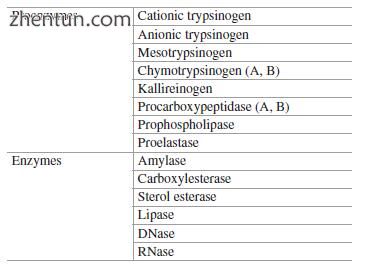
表3.1胰腺腺泡
列出的酶原存储在胰腺中,并作为无活性的酶原形式分泌到十二指肠腔中。如果这些酶在胰腺中有活性,它们会消化胰腺。其他酶如淀粉酶和脂肪酶以其活性形式储存和分泌(改编自Gorelick F,Pandol SJ,Topazian M:Pancreatic physiology,pathophysiology,acute and chronic pancreatitis.Gastrointestinal Teaching Project,American Gastroenterological Association,2003)
3.4用于分泌富含碳酸氢盐的分泌物的导管细胞
导管细胞占总胰腺质量的不到5%,但是负责将大量富含碳酸氢根的胰液分泌以将消化酶带到十二指肠。从腺泡发出的小叶内小管由立方细胞组成,所述立方细胞起源于结合到腺泡中的中心细胞。主胰管内层的细胞与小叶间细胞相似。
导管细胞是极化的上皮细胞,具有基底外侧和顶端表面。囊性纤维化跨膜调节因子(CFTR)通道是导管系统中液体分泌的关键参与者,并且存在于面向管腔的顶端表面上。腺泡和导管的细胞被紧密连接包围,以防止分泌物离开腺泡和导管系统并对胰腺间质造成损害。紧密连接系统的成员之一是蛋白质claudin-2,其形成通道,其允许水和钠进入管腔以连接碳酸氢盐,碳酸氢盐响应于CFTR通道活化而分泌。胰腺碳酸氢盐分泌来源于腺泡中心的以及导管系统的其余部分。由碳酸氢盐分泌产生的电化学梯度为水和钠提供穿过紧密连接处的导管分泌物的力,从而完成将腺泡分泌物携带到十二指肠的导管液的形成。
腺泡细胞的细胞组成腺泡细胞极化(图3.4和3.5),核周区域富含粗面内质网(RER),顶端极点由酶原颗粒支配。 腺泡细胞是蛋白质合成工厂,消化酶在RER中合成,在高尔基体中加工并冷凝液泡,并作为酶原(非活性消化酶)储存在顶部定位的颗粒中。 线粒体对ATP(三磷酸腺苷)的合成至关重要。 调节腺泡细胞分泌所必需的受体位于基底外侧膜上。
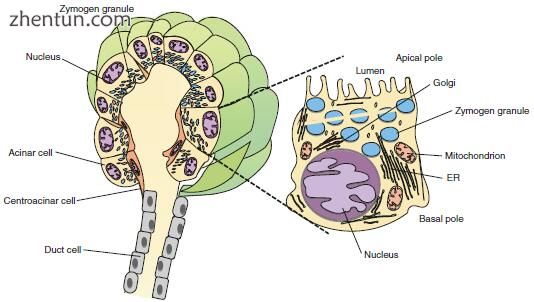
图. 3.4 腺泡和腺泡细胞的示意图。 腺泡是一组有组织的腺泡细胞,其排空到由导管细胞形成的导管中; 在基极上,有大量的线粒体和ER是蛋白质合成的组成部分,而在顶端极点,是用于储存和分泌胰酶的酶原颗粒簇(改编自Gorelick F,Pandol SJ,Topazian M: 胰腺生理学,病理生理学,急慢性胰腺炎。胃肠道教学项目,美国胃肠病学会,2003)
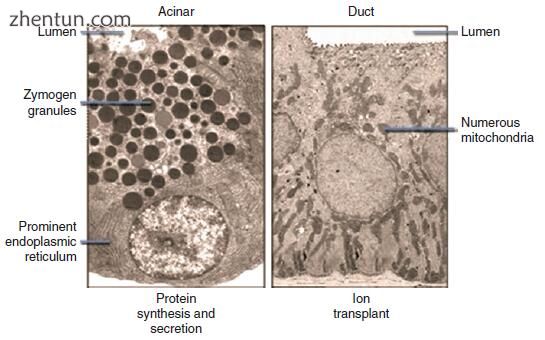
图. 3.5 胰腺外分泌细胞的电子超微结构。胰腺腺泡细胞(左)和导管细胞(右)都是极化的,具有明确定义的顶端(腔),侧面和基底域。胰腺腺泡细胞具有突出的基本上位于粗面内质网,用于合成消化酶和位于顶部的酶原颗粒,用于储存和分泌消化酶。胰管细胞含有许多线粒体,用于其离子传递功能所需的能量产生(改编自Gorelick F,Pandol SJ,Topazian M:胰腺生理学,病理生理学,急性和慢性胰腺炎。胃肠道教学项目,美国胃肠病学协会,2003)
腺泡细胞生理学腺泡细胞基底外侧膜上的受体与邻近基底外侧质膜的神经末梢释放的循环激素和发射体相互作用。激素和神经递质激活受体最重要的生理作用是消化酶在响应餐食时分泌到腺泡腔内。参与分泌的受体类型是G蛋白偶联受体。腺泡细胞在其细胞表面上具有两个主要的G蛋白偶联受体组,其通过细胞内第二信使介导反应。一组产生钙信号,包括毒蕈碱受体,其介导乙酰胆碱,胆囊收缩素(CCK)1受体和胃泌素释放肽(GRP)受体的作用。另一组受体在腺泡细胞中诱导cAMP信号,包括结合分泌素,垂体腺苷酸环化酶活化肽(PACAP)和血管活性肠多肽(VIP)的那些。尽管人们倾向于关注受体刺激的生理效应,但重要的是要注意刺激具有超生理浓度的激素和神经递质的腺泡细胞受体可以引起细胞信号传导和细胞反应的病理反应。例如,腺泡细胞上CCK或毒蕈碱受体的超生理刺激导致腺泡细胞中酶分泌的抑制和消化酶原的病理活化。事实上,超生理CCK刺激引起的病理反应通常用于在动物模型中产生急性胰腺炎,其中该发现与人急性胰腺炎相关。
在腺泡细胞上具有响应钙和cAMP的受体的原因可能与这两种信号传导途径之间的协同作用有关。增加两个信使的分泌响应大于信号的加性效应。这还提供了响应于个体信号的低水平增加而调节胰腺分泌的机制。
3.5胰酶
外分泌胰腺的主要目的之一是合成消化酶并将它们输送到肠道,在那里它们在消化摄入的营养物质中起关键作用。因为消化酶可以通过在腺泡细胞中开始消化而具有破坏作用,它们被合成为无活性形式,并且它们一起被称为酶原。大多数酶(> 75重量%)是蛋白酶。
3.6酶作用
酶被合成为酶原,当它们到达肠腔时被激活。在肠腔内,胰蛋白酶激活其他酶原。淀粉酶和脂肪酶以其活性形式合成,并且当血清水平达到典型胰腺疼痛患者正常上限的三倍以上时,对于急性胰腺炎的诊断是重要的。
3.6.1消化酶的功能
胰腺消化酶通常靶向肠腔中的大而复杂的大分子,而肠刷边界酶靶向较小的分子(例如,二肽和三肽和寡糖),使得这些营养素的单体可通过特定的促进转运机制携带穿过肠上皮细胞。
淀粉酶由唾液腺和胰腺分泌。两者都催化复合碳水化合物的内部1,4葡萄糖键断裂以产生短糊精。刷状缘酶不能消化复合碳水化合物,而是通过酶(例如麦芽糖酶和异麦芽糖酶)将产物消化到肠细胞中进行吸收来消化糊精。
西方饮食中95%的膳食脂质是甘油三酯,不能通过刷状缘酶消化。胰腺甘油三酯脂肪酶从饮食甘油三酯中切割大部分脂肪酸,通常在sn-1和sn-3位置产生甘油单酯和游离脂肪酸。腺泡细胞,脂肪酶分泌的另一种蛋白增强胰腺甘油三酯脂肪酶活性。羧基酯脂肪酶具有广泛的底物特异性,对消化胆固醇酯和吸收维生素A很重要。
胰蛋白酶和胃蛋白酶将所有复杂的膳食蛋白质消化成短肽和氨基酸,以通过刷状缘酶进一步消化吸收。最丰富的蛋白酶是胰蛋白酶,它以三种形式产生。最丰富的是阳离子胰蛋白酶原,由PRSS1基因编码。阴离子胰蛋白酶原(PRSS2)和中胰蛋白酶原(PRSS3)与PRSS1类似,因为它们都作用于肽链内的暴露的精氨酸或赖氨酸残基(即肠肽酶)。其他蛋白酶根据它们喜欢的氨基酸侧链,它们攻击的肽链部分和催化位点的类型分类。
3.7酶激活级联
胰蛋白酶是控制酶原激活的关键酶。许多酶原包括胰蛋白酶原通常在从胰腺分泌到肠中时是无活性的。当胰蛋白酶原与肠激酶(十二指肠的刷状缘的酶)接触时,十氨基酸肽从胰蛋白酶原的N-末端切割下来。这种裂解的肽被称为胰蛋白酶原激活肽,并且活性酶被称为胰蛋白酶。然后胰蛋白酶通过切割其相应的活化肽来激活自身和其他酶原,并开始消化。
由于在腺泡细胞中可能存在一些胰蛋白酶的活化,因此在胰酶仍然在胰腺中时有可能过早地启动胰酶级联反应。因此,采用许多保护机制来保护胰腺免于自身消化。 (1)大多数消化酶(脂肪酶和淀粉酶除外)以无活性的“酶原”形式合成。 (2)活化酶(肠激酶)与胰腺物理分离,位于十二指肠和空肠中。 (3)消化酶在与细胞其余部分物理分离的酶原颗粒内的腺泡细胞中区室化。 (4)细胞内钙浓度低,限制胰蛋白酶的活化和存活。 (5)腺泡细胞合成胰腺分泌胰蛋白酶抑制剂,其与消化酶一起包装在酶原颗粒中。如果在酶原颗粒中发生痕量水平的胰蛋白酶活化,则胰腺分泌胰蛋白酶抑制剂使胰蛋白酶失活。 (6)胰蛋白酶被另一种消化酶胰凝乳蛋白酶C(CTRC)破坏。 (7)腺泡细胞外的胰蛋白酶活性导致蛋白酶激活受体(PAR)活化,其在急性胰腺炎期间保护腺泡和导管细胞。 (8)导管细胞分泌大量富含碳酸氢根的液体,将消化酶冲洗出胰管。 (9)胰管中的高碳酸氢盐水平维持胰蛋白酶原构象中的胰蛋白酶(即,无活性)。 (10)肝脏产生两种抑制剂,1-抗胰蛋白酶和2-巨球蛋白,它们可以立即抑制从腺泡细胞或导管中渗出的任何胰蛋白酶。
3.8腺泡细胞:功能储备
胰腺具有巨大的蛋白质(消化酶)合成能力,大大超过正常消化所需的量。在有明显的功能性外分泌功能不全和临床脂肪泻的发展之前,超过90%的胰腺可能会丢失。因此,基于吸收不良的胰腺外分泌失败的体征和症状仅在大部分腺泡细胞团丢失时发生。这表明,在没有脂肪泻的临床证据的情况下,可能存在显着的亚临床胰腺酶不足。
3.9管道细胞生理学
管道分泌对刺激高度敏感。在低流速下,胰液中的碳酸氢盐浓度与血浆中的相似。通过促胰液素或血管活性肠肽(VIP)的刺激,液体体积显著增加,碳酸氢盐浓度增加,并且氯化物减少。关键要素如图所示。 3.6。分泌开始于囊性纤维化跨膜调节因子(CFTR),其作用是增加导管细胞中的cAMP。 CFTR既是氯化物和碳酸氢根导电阴离子通道[28]。 CFTR的突变导致碳酸氢盐分泌减少,导致囊性纤维化,其涉及胰腺以及其他器官。
3.9.1胰腺外分泌功能的控制
在人类中,胰腺主要受神经和内分泌控制。刺激性输入来自多个方向。传统上,基于胰腺刺激的刺激和介质及其相对贡献,胰腺分泌已被概念化为三个阶段。头部期(25%)由食物的视觉和气味引发。通过胃扩张引发胃相(10%)。肠相由胃内容物和从胃分泌到十二指肠中的酸引发,这反过来又刺激肠内分泌细胞中激素CCK和促胰液素的释放。
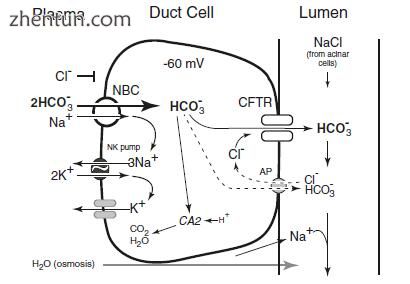
图. 3.6 管状细胞模型的碳酸氢盐分泌。碳酸氢盐(HCO3-)通过碳酸氢钠协同转运蛋白(NBC)进入并通过CFTR离开。 NaK泵使细胞内钠保持低水平,使得碳酸氢盐通过NBC持续进入细胞的电化学驱动力(改编自Gorelick F,Pandol SJ,Topazian M:胰腺生理学,病理生理学,急性和慢性胰腺炎)。胃肠道教学项目,美国胃肠病学会,2003)
来自胃扩张的感觉输入和CCK与其感觉神经元上的受体的相互作用通过传入迷走神经传递到背侧迷走神经复合体。这些输入以及来自头部的那些输入激活通过迷走神经传出物投射到胰腺内的神经节的运动(传出)神经元。节后纤维支配腺泡细胞和导管细胞(和胰岛),它们共同刺激胰腺分泌。此外,胃和十二指肠之间可能存在一些与胰腺直接的神经连接。
神经系统控制胰腺酶原分泌。大多数刺激性神经通过迷走神经和随后的胰腺内胆碱能神经具有外在神经支配的胆碱能。迷走神经刺激匹配最大的膳食刺激的胰腺分泌。 CCK是最重要的激素刺激性胰腺酶分泌,但在人体中,在生理浓度下,CCK通过刺激感觉迷走神经和胰腺内神经来刺激胰腺酶分泌,尽管腺泡细胞上也存在CCK受体,其也可介导消化酶分泌。激素分泌素响应于胃酸排入十二指肠而释放。 Secretin负责刺激导管水和碳酸氢盐分泌,除了将腺泡细胞消化酶带到十二指肠外,还能在肠道中提供中性pH值,以达到最佳消化酶活性。胰腺分泌控制机制的整合允许根据膳食的大小,膳食含量,消化速率和外部因素连续调整胰腺分泌(图3.7)。
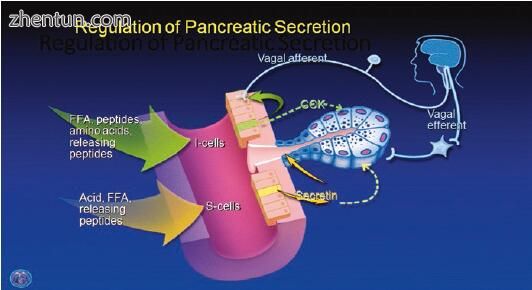
图. 3.7 胰腺分泌调节的示意图。输送到十二指肠的膳食营养物质如肽,氨基酸和脂肪酸刺激CCK从含有CCK的I细胞到I细胞基底外侧表面周围区域的局部释放,以及来自含有促胰液素的S细胞的Secretin它作用于腺泡管细胞,介导离子和碳酸氢盐的分泌。释放的CCK可以激活迷走神经传出神经元,其将信号传递到背迷走神经复合体,其中感觉信息被整合并且迷走神经传出被激活。迷走神经传出与胰腺神经节中的神经元突触。反过来通过神经递质乙酰胆碱(Ach),胃泌素释放肽(GRP)和血管活性肠多肽(VIP),胰腺神经节中的效应神经元激活胰腺实质细胞的分泌。由I细胞释放的CCK和由S细胞分泌的促胰液素进入大循环并且可以作为激素对胰腺腺泡和导管细胞引起分泌。然而,直接激素刺激的重要性值得怀疑,因为CCK受体不存在于人类腺泡细胞上(改编自Gorelick F,Pandol SJ,Topazian M:胰腺生理学,病理生理学,急性和慢性胰腺炎。胃肠道教学项目,美国胃肠病学协会, 2003)
3.10膳食和系统集成
通常,食物在6到8小时内从胃中慢慢排空(即,在加入午餐之前,早餐可能不会消失)。当食物排空时,胰腺外分泌物处于最大容量。第一餐,迷走神经刺激驱动胰腺外分泌和内分泌分泌(CCK,促胰液素)。后肠激素(PYY,GLP-1)通过减缓胃排空和运动(“回肠制动”)对营养素起反应,而GLP-1增强β细胞功能和胰岛素分泌。胃排空,营养物质消化,吸收和胰岛素输送之间的异步可能导致血糖控制不佳。
3.11胰腺功能测试
已经开发了一组测试来测量胰腺外分泌(分泌)功能。这些测试通常分为直接和间接测试。直接测试是金标准,但是不方便且不能广泛使用,而间接测试在很大程度上是非侵入性的,更方便的,可用的,但对于轻度和中度功能不足的敏感性低于直接测试。临床上,应该使用哪种测试主要取决于临床问题和特定测试的可用性。由于胰腺外分泌功能具有大的储备,因此通过CCK刺激的消化分泌测量的胰腺功能能力降低至正常的约10%,通常不会发生消化不良或吸收不良。因此,大多数测量消化酶活性的间接测试都具有低敏感性,并且不能检测轻度和中度外分泌胰腺功能不全。另一方面,直接测试具有更高的灵敏度,但需要十二指肠插管,这在医疗机构中并不广泛。改进的成像研究已经取代了传统的直接和间接胰腺分泌试验。例如,非侵入性分泌素磁共振胰胆管造影术(MRCP)已被用于评估慢性胰腺炎患者的胰腺外分泌功能和功能储备。内镜超声(EUS)在确定与胰腺功能减退相关的形态学变化中发挥了主导作用,如慢性胰腺炎。研究表明,EUS与胰岛素内镜胰腺功能检查相结合的胰岛素EUS已将早期慢性胰腺炎的诊断敏感性提高到100%。此外,EUS的最新进展,特别是通过测量组织纤维化引入弹性成像,倾向于减少胰腺功能测试的使用。
直接测试直接测试的原理是通过用CCK,促胰液素或两者的组合刺激胰腺后测量酶和碳酸氢盐分泌来测量腺泡和导管细胞分泌功能。 CCK和促胰液素的组合分别能够测量碳酸氢盐和消化酶,并且代表外分泌胰腺的两个功能单元。直接测试基于最大体积和碳酸氢盐和酶分泌与胰腺功能质量相关的原理。对于这些研究,需要对胃和十二指肠进行插管以去除干扰测量胰腺体积和碳酸氢盐分泌能力的胃分泌物,而十二指肠管用于注入不可吸收的标记物和胰腺的收集物。分泌物。还描述了直接分泌测试对上内窥镜检查的适应性。在内窥镜检查时,静脉内施用促胰液素或CCK或组合,并通过内窥镜收集胰腺分泌物并进行分析。
单独使用静脉内分泌素是最常见的直接功能测试,并且它在检测中度和重度胰腺功能不全时是敏感的。某些患者,如糖尿病,乳糜泻和肝硬化患者以及Billroth II吻合术后的患者,均出现假阳性结果。然而,鉴于内窥镜超声检查的最新进展,特别是弹性超声检查的引入,可以设想可用的传统直接胰腺功能检查将在未来的临床实践中发挥更多作用。
间接测试间接测试通常测量血液或粪便中的胰酶;或者胰酶对口服给药的底物的影响,血液,呼吸或尿液中的代谢物收集。
Lundh测试这是最古老的测试,主要是具有历史意义。它用于评估胰腺外分泌功能,最初由Lundh于1962年描述。 Lundh试验餐与分泌素CCK试验的比较表明,后者在检测轻度胰腺疾病方面更敏感,而试验与晚期疾病相当。
粪便脂肪摄入脂肪餐(70-100克/天)后测量72小时粪便脂肪是评估患有严重外分泌胰腺功能不全的患者的传统测试,并且当刺激脂肪酶输出降至低于5-10%时是异常的。正常。或者,对单个粪便的油滴进行简单的微观定性检查几乎与脂肪的定量测量一样敏感。通常,粪便中会出现7%或更少的摄入脂肪,因为脂肪泻只发生在晚期胰腺疾病中;因此,粪便脂肪的测量对于轻度或中度疾病的诊断无效。
3.12粪便胰凝乳蛋白酶和弹性蛋白酶1测试
粪便胰凝乳蛋白酶和弹性蛋白酶1试验已被用于测量胰腺外分泌功能,但两种试验都受到轻度至中度胰腺疾病低敏感性的限制,尽管使用针对人弹性蛋白酶1的单克隆抗体的后一种试验已受到重视。两者都是无管间接试验,不需要静脉内或口服给予底物。据报道,粪便胰凝乳蛋白酶试验对晚期胰腺疾病的敏感性为85%,与粪弹性蛋白酶1试验相似。
3.13其他测试
对识别晚期胰腺疾病具有良好敏感性的其他间接测试包括NBT-PABA和荧光素二月桂酸酯(pancreolauryl)测试。
NBT-PABA是一种合成肽,特别是被胰凝乳蛋白酶切割成NTB(N-苯甲酰基-1-酪氨酰)和PABA(对氨基苯甲酸); PABA被小肠吸收,在肝脏中结合,在尿液中排出;因此,PABA代谢物可以在血清或尿液和小肠疾病,肝脏疾病和肾功能不全中测量,并且许多药物如对乙酰氨基酚,磺酰胺和噻嗪类可能干扰测量。
二月桂酸荧光素(pancreolauryl)是一种酯,并被胰酸羧酸酯酶水解成月桂酸和水溶性荧光素。后者被吸收到小肠中,在肝脏中结合,并在尿中排泄,可以测量。像NBT-PABA测试一样,干扰是可能的,这会影响其临床效用。
尽管已经进行了大量努力来提高非侵入性功能测试的敏感性和特异性以鉴定较轻微的胰腺疾病形式,但在临床实践中很少使用。这些包括甘油三酯(TG)和胆固醇呼气测试,H2和CO2呼气测试,胰多肽和氨基酸的血浆测量,以及双标记Schilling测试。然而,所有这些测试都没有表现出优于其他间接无内胎测试,其中一些实际上需要使用放射性同位素,使它们不那么有用。数据显示,虽然这些测试中的一些(例如,混合TG呼气试验)可能不会改变诊断轻度至中度慢性胰腺炎或不足的敏感性,但有人认为它可能在指导已知胰腺患者的酶替代方面发挥作用不足。
总之,直接测试仍然是诊断轻度至中度外分泌胰腺功能不全的金标准,而对于导致脂肪泻的晚期胰腺功能不全,所描述的许多测试也具有适当的敏感性。
3.13.1外科患者的常见影响
术前患者对外分泌胰腺功能不全的认识不足;最近的研究表明,42-45%接受胰十二指肠切除术(PD)的患者术前出现外分泌胰腺功能不全。 PD后及远端和中央胰腺切除术后(12-80%)术后发生率较高(56-98%)。未经治疗的外分泌胰腺功能不全与生活质量差,微量营养素缺乏和存活率降低有关,但胰腺切除术后难以诊断。必须考虑许多因素,包括手术范围,残余胰腺的健康状况和重建类型。胰腺功能测试缺乏特异性,需要在胰腺切除术后的临床环境中进行解释。鉴于外分泌胰腺功能不全(EPI)的高发病率和潜在的重大后果,应在所有患者在主要胰腺切除术之前和之后常规开始胰酶替代疗法(PERT)。胰腺外分泌功能受损往往会导致营养不良和消化不良;因此,胰腺外分泌功能的术后评估作为胰腺切除术后患者适当营养管理的指导是重要的。最近的一项研究表明,剩余胰腺中腺泡细胞的组织学缺失与术后外分泌胰腺功能不全密切相关。切除的胰腺标本中胰腺外分泌细胞的组织学评估可预测术后胰腺外分泌功能的可能性。
结论
外分泌胰腺是一种精致的器官,具有很强的储备能力,能够分泌大量的消化酶蛋白,同时将膳食内容物输送到胃肠道。由于水和碳酸氢盐分泌异常,当腺泡细胞或导管中的消化酶不适当激活时,很少会导致导致胰腺炎的胰腺损伤。反复发作的损伤和胰腺炎可导致慢性胰腺炎和胰腺功能不全。此外,显著降低消化酶合成能力的手术,或消化酶的输送改变以与膳食适当混合可导致不足。在这些情况下,外科医生需要意识到胰腺外分泌功能不全的可能性,并考虑本章中提出的诊断方法,然后如果需要,进行酶替代治疗。
参考:Surgical Diseases of the Pancreas and Biliary Tree |