直肠的上限位于第三骶椎,下限由肛门边缘表示。 它的长度距肛门边缘15厘米(Negoi等,2010)。 外科肛管距肛门边缘长4厘米,而解剖肛管长2厘米。
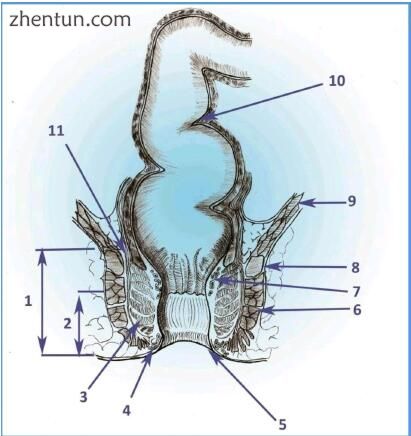
图 183. 通过直肠冠状切面的示意图:1 - 外科肛管,2 - 解剖肛管,3 - 肛门内括约肌,4 - 外痔丛,5 - 肛门边缘,6 - 外肛门括约肌,7 - 内痔丛,8 - 耻骨直肠肌,9 - 肛提肌,10 - Houston上级瓣膜(图片由IN)。
从手术的角度来看,直肠分为三个部分:
上直肠:距肛门边缘11-15厘米,在其前侧和外侧被腹膜覆盖。
中间直肠距离肛门边缘7-11厘米,仅在其前表面覆盖内脏腹膜。
下直肠:距肛门边缘0-7厘米。
从肛门边缘测量直肠肿瘤应使用刚性直肠乙状结肠镜进行,而不是使用灵活的仪器进行,这会引入重要程度的变异性。根据直肠肿瘤的局部复发率,国家癌症研究所确定直肠的长度为肛门边缘上方12厘米(Nelson等,2001)。
弯曲
在矢状平面中,直肠呈现两个弯曲。 上部的前部具有凹部,对应于骶骨方向。 较低的一个由肛提肌确定,并且向后凹(会阴弯曲)。
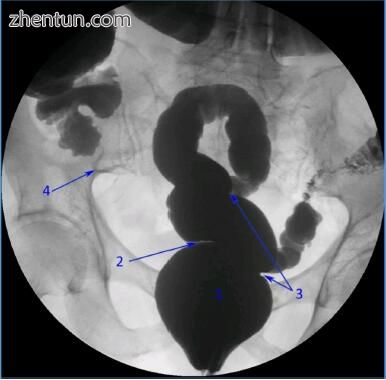
图 184. 钡灌肠暴露直肠(1)左(2)和右(3)Houston瓣,蠕虫阑尾(4)(图像来自放射学和意象学系收集,布加勒斯特紧急医院)。
在冠状面上,直肠有三个弯曲,其内部确定了Houston瓣膜。
 
这些瓣膜在直肠外科手术周围操作后消失,直肠伸长平均5厘米。据此,在直肠周围操作后11 cm处,在直肠肛门肌下直至肛提肌,发现位于肛门边缘6 cm处的肿瘤。
内部配置
肛管
解剖学肛管在下方被肛门边缘限制,并且优先于齿状线,长度为2cm。外科肛管由肛门直肠线限制,并且长4厘米。解剖学肛管具有外胚层胚胎起源,类似于皮肤。在齿状线上方的直肠具有内胚层胚胎起源,类似于消化道的其余部分。据此,齿状线是其血管供应,淋巴引流及其神经支配的重要边界。直肠在与肛管的交界处变窄,确定Morgagni肛门柱。这些柱的底部由肛门瓣连接。每个肛门上方都有一个小口袋,称为肛门隐窝。在这些隐窝内是肛门腺的开口。
解剖学关系
直肠
上直肠在其前表面和侧表面上被腹膜覆盖。中间直肠仅在其前表面被内脏腹膜覆盖,而下直肠完全是腹膜外的。
在腹膜反折之上
前面:回肠环和乙状结肠,膀胱底(男性),子宫后表面,输卵管,
 
卵巢和阴道后壁(女性)。
横向:腹膜反射在侧骨盆侧壁上,产生直肠窝。
腹膜反折下方
在男性之前:Denonvilliers筋膜,前列腺,精囊,输卵管,输尿管和膀胱底。在女性:直肠阴道隔和阴道后壁。
横向:下腹下神经丛。
后部:骶前筋膜,中骶和侧骶血管,骶交感神经链和骶脊神经。
腹膜下直肠被称为直肠系膜的脂肪组织包围,在过去的25年中由B.Heald广泛推广。 直肠系膜包裹在直肠系膜筋膜或直肠筋膜中。 直肠系膜内部位于上直肠动脉和静脉的末端分支,以及区域淋巴结(Negoi等,2010)。
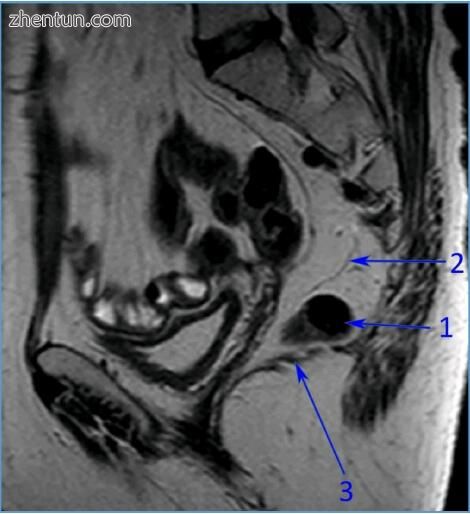
图 185. 磁共振成像揭示直肠(1),直肠系膜包括上直肠血管分支(2)和肛提肌(3)(图片由布加勒斯特急诊医院放射学和想象科提供)。
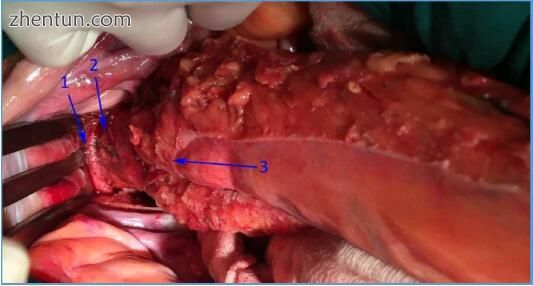
图 186. 在直肠开放式低位前切除术中术中观察“中空平面”前方的手术切除:1 - 阴道后壁,2 - 前直肠系膜,此时明显变薄,3 - 切开腹膜子宫直肠窝的水平(图片由IN提供)。
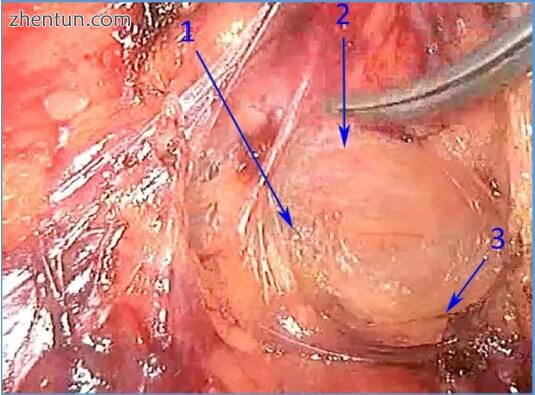
图 187. 在腹腔镜下直肠前切除术期间,术中观察手术切除进入“直肠筋膜”(1)后面和骶前筋膜(3)的“中空平面”(图片由SP)。
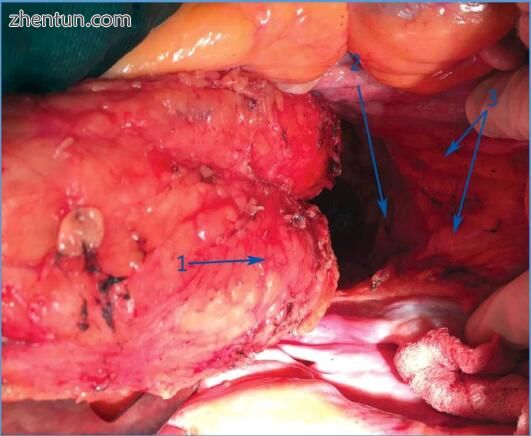
图 188. 在开放的直肠前切除术期间,术中观察手术切除进入直肠筋膜(1)和骶前筋膜(2)前后的“中空平面”。 3 - 两个下腹部神经(图片由IN)。
肛管
前方:
男性:前列腺,膜状尿道,会阴的深横肌,阴茎球,以及会阴的腱中心。
女性:阴道的下段和会阴的腱中心。
后部:肛尾韧带。
横向:坐骨肛门窝。
坐骨窝是锥形空间,具有以下边界:(a)横向 - 内部闭孔肌; (b)内侧 - 肛门外括约肌; (c)上位和内侧 - 肛提肌; (d)下面 - 会阴部皮肤。
在坐骨神经窝的侧壁上,在内部闭孔肌的筋膜中,位于Alcock阴部管道。该管包括阴部内动脉,静脉和神经(Negoi等,2010)。
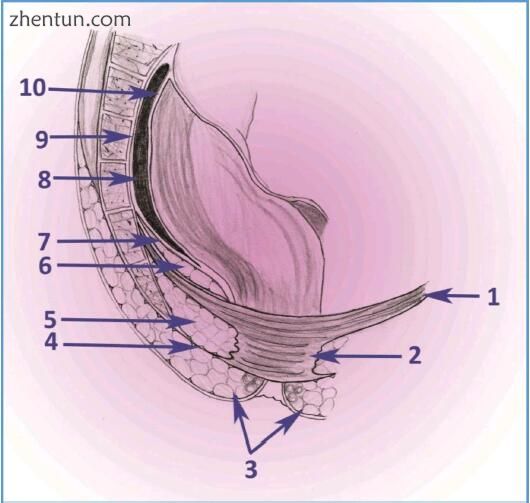
图 189. 通过直肠冠状切面的示意图:1 - 肛提肌,2 - 肛门外括约肌,3 - 肛周间隙,4 - 肛尾韧带,5 - 深静脉后空间,6 - 直肠后空间上提肌,7 - 直肠骶骨筋膜,8 - 直肠系膜,9 - 骶前筋膜,10 - 直肠系膜筋膜[图片由Wexner等人的IN重新绘制。 (Wexner和Jorge,2005年)。
 
血管供应
动脉
直肠的动脉血供通过上,中,下直肠动脉完成。 上直肠动脉延续肠系膜下动脉的轨迹。 它通过乙状结肠系膜下行,穿过髂总管并进入直肠系膜。 在第三骶椎的水平,在直肠系膜内,上直肠动脉分支成左右分支。
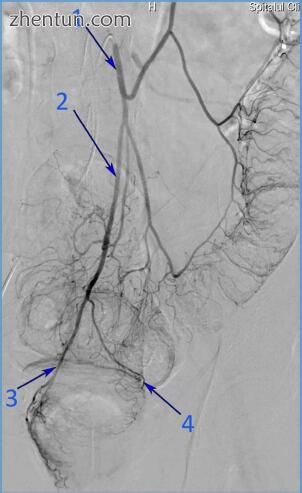
图 190. 肠系膜下动脉的血管造影(1)显示上直肠动脉(2)及其右(3)和左分支(4)(图片由布加勒斯特急诊医院血管造影部)。
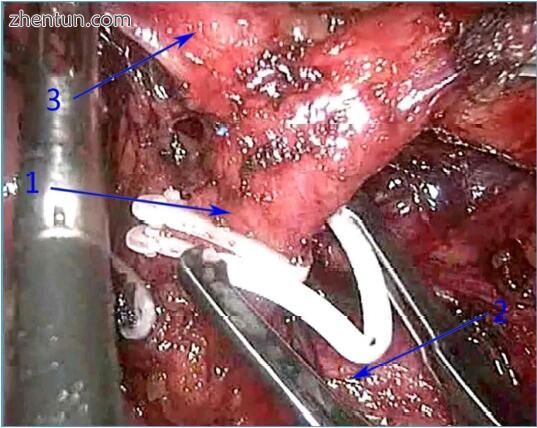
图 191. 术中观察肠系膜下动脉(1)从主动脉出现(2),在腹腔镜下直肠切除术期间夹住左侧结肠动脉(3)出现(图片由IN)。
在那里,它们分成较小的分支,穿过直肠的固有肌层,到达粘膜下层网络。在直肠粘膜下层,上直肠动脉的末端分支与下直肠动脉吻合。中直肠动脉从髂内动脉出现,通常通过与下膀胱或子宫动脉共同的躯干。比尔希尔德观察到,如果直肠夹层是在正确的平面上完成的,那么外科医生只能在横向上找到一条小动脉,这只需要与电烙术一点点接触。发现中间直肠动脉两侧的频率为12%,单侧的频率为22%(Ayoub,1978; Heald和Moran,1998)。
在Alcock管中,下直肠动脉是阴部内动脉的一个分支。从它的起源,它在坐骨肛门窝中有一个横向路线。穿过肛门外括约肌,终止于直肠粘膜下网。
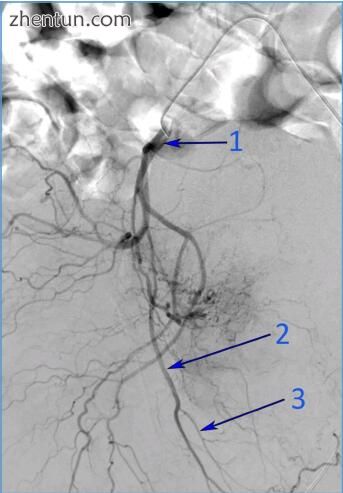
图 192. 右髂内动脉血管造影(1)显示阴茎下动脉(2)与下直肠动脉(3)(图片由布加勒斯特急诊医院血管造影部)。
静脉
直肠的静脉引流与其动脉供应重叠,具有上,中,下直肠静脉。上直肠静脉排入肠系膜下静脉,中间直肠静脉排入髂内静脉,从此进入髂总静脉和下腔静脉。下直肠静脉排入阴部内静脉,进入内髂和髂内,并从此进入下腔静脉。
所有这些静脉都会排出直肠,直肠有两个静脉丛:
内直肠丛(位于粘膜下层)。
外直肠丛,直肠周围或肌肉周围(位于固有肌层外)。
位于粘膜下层的内直肠丛被内痔神经丛(位于上方)和外痔神经丛(位于下方)的齿状线分开。
“阴茎海绵体”
在外科手术肛管的粘膜下层位于动静脉吻合术中,最好描述为“阴茎海绵体直肠”。上直肠动脉末端分支终止于阴茎海绵体直肠,而引流则通过上,中,下直肠静脉。这种肛门直肠血管丛的形态似乎与阴茎海绵体相似。该水平的静脉毛细血管具有类似的肾小球解剖结构,括约肌可调节血液充盈和排出。血液流入和流出之间平衡的损害是痔疮发病机制的关键因素。
淋巴管
直肠在粘膜下层具有非常丰富的淋巴网络。淋巴毛细血管穿透直肠的固有肌层,从那里排出进一步进入位于直肠系膜的直肠和直肠淋巴结。 Canessa等。通过解剖学发现解剖直肠系膜中平均8.4个淋巴结。使用化学方法,其他研究人员在直肠系膜内发现了73.7个淋巴结(Canessa等,2001)。 71.4%的淋巴结位于上直肠动脉分支周围,靠近腹膜反折,28.6%位于腹膜反折的远端(Canessa等,2001)。间接淋巴结被称为Gerota淋巴结(Wexner和Jorge,2005)。
齿状线代表两个淋巴区域之间的分水岭:
在齿状线上方,淋巴引流朝向肠系膜下淋巴结。
在齿状线下方,淋巴引流朝向浅表腹股沟淋巴结。
直肠上段和中段的淋巴液排入上直肠淋巴结并从此处进入肠系膜下淋巴结。下直肠排入上直肠和肠系膜下淋巴结,也可通过中间直肠淋巴管进入髂内淋巴结。根据Stelzner的说法,直肠的淋巴引流朝向肠系膜下淋巴结,淋巴管呈现单向瓣膜,可防止淋巴回流(Stelzner,2007)。位于中段直肠血管周围的淋巴管稀少,直肠癌罕见淋巴结转移进入髂内淋巴结。考虑到直肠癌的淋巴扩散是位于肛提肌上方和下方的淋巴结,Miles建议将腹会阴切除作为直肠癌的根治方法。 Bill Heald不同意这个概念,他认为直肠的淋巴引流仅在肛提肌以上,并且大多数直肠癌可以通过括约肌保存程序来控制(Heald和Moran,1998)。
神经支配
齿状线上方直肠的神经支配是自发的,来自肠系膜下动脉旁丛。解剖学肛管通过下直肠神经接收其体细胞神经支配,下直肠神经是阴部内神经的一个分支。传统的直肠癌方法是性功能障碍和泌尿功能障碍。根据比尔希尔德1979年关于全直肠系膜切除术的概念,恩克尔于1991年提出了全自体直肠切除术和自主神经保留术(Havenga和Enker,2002)。上腹下神经丛由位于主动脉分叉和骶骨前部以及髂总动脉内侧的神经网络代表。该神经丛仅包括交感神经纤维,其来自前主动脉丛(位于上方)和腰神经。上腹下神经丛继续向下与下腹神经。
腹下神经,仅包括交感神经纤维,位于牙龈外侧1厘米处,然后具有下行轨迹,输尿管内侧1-2厘米(Nivatvongs和Gordon,2007)。在骨盆侧壁的水平,下腹神经终止于下腹下神经丛。手术医生应注意,下腹神经位于直肠系膜筋膜外,并位于顶骨盆腔筋膜内侧。它们粘附在直肠系膜筋膜上,在手术切除时应小心侧切,防止其受伤(Heald,2007)。
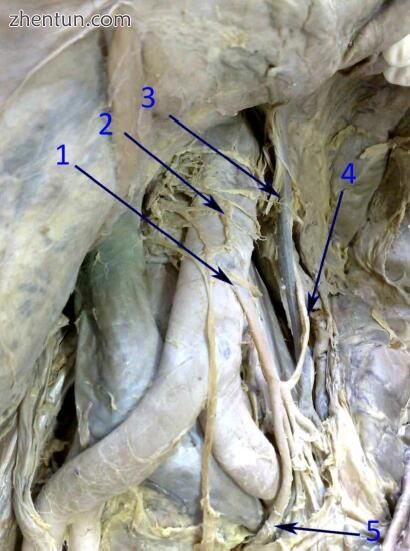
图 193. 解剖肠系膜下动脉起源的尸体模型(1),主动脉前神经丛(2),肠系膜下静脉(3),左侧结肠动脉(4)和上直肠动脉(5)(图片IN)。
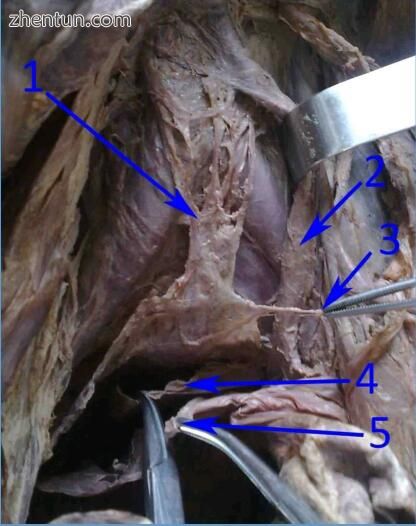
图 194. 解剖上腹下神经丛(1)和两个下腹神经(3)的尸体模型。 2 - 直肠上动脉,4 - 直肠系膜筋膜,5 - 子宫直肠窝腹膜(图片由IN)。
下腹下神经丛是在直肠系膜筋膜和顶叶壁内筋膜之间具有半矢状取向的神经网络(Takahashi等,2000)。 它的长度为4-5厘米,由供应直肠,膀胱和内生殖器的动脉和静脉穿过。
 
Walsh神经血管束继续下腹下神经丛,位于5点钟和7点钟位置的前列腺水平。 下腹下神经丛接收来自下腹神经的交感神经纤维和来自竖立神经的副交感神经纤维。 竖脊神经或骨盆内脏神经起源于第二,第三和第四骶脊髓。
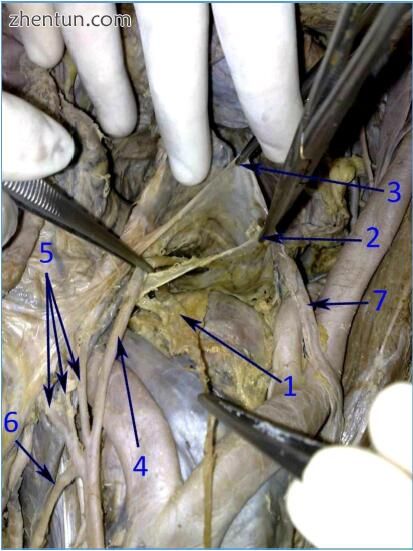
图 195. 解剖左侧腹下神经的尸体模型,其轨迹位于直肠系膜筋膜外(2),但位于骶前筋膜(后顶骨盆筋膜)之前。 3 - 子宫直肠窝的腹膜,4 - 直肠动脉进入直肠系膜,5 - 乙状结肠动脉,6 - 左结肠动脉,7 - 右输尿管(图片由IN提供)。
 
直肠系膜
虽然在医学文献中使用了100多年,但英国贝辛斯托克医院的Bill Heald广泛推广了术语“直肠系膜”。
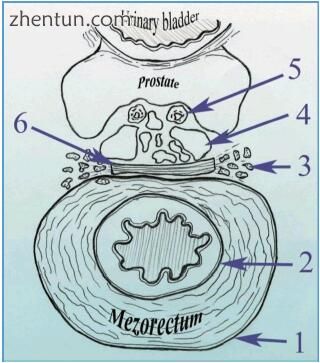
图 196. 直肠系膜的示意图:1 - 直肠系膜筋膜,2 - 直肠肌层固定,3 - Walsh神经肌肉束,4 - 精囊,5 - 输精管,6 - Denonvillier筋膜(图片由IN)。
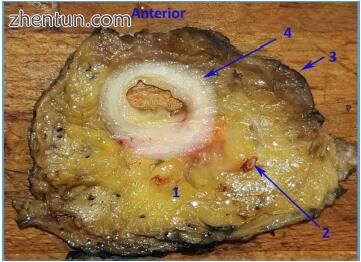
图 197. 横切通过直肠和直肠系膜。 1 - 直肠系膜,2 - 来自直肠系膜内上直肠动脉的动脉分支,3 - 直肠系膜筋膜,直肠 4 - 固有肌层(图片由VE)。
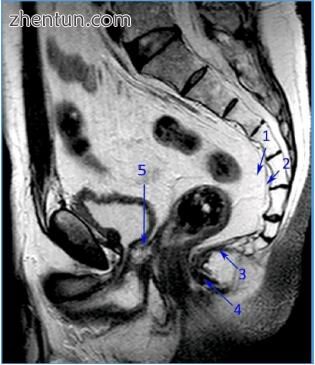
图 198. 磁共振成像揭示直肠系膜(1),由直肠系膜筋膜包围(2)。 3 - 肛提肌,4 - 外肛门括约肌,5 - 前列腺(图片由布加勒斯特急诊医院放射科和Imagistics部门)。
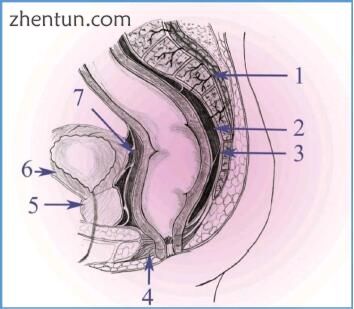
图 199. 通过直肠的冠状切面的示意图:1 - 在骶前筋膜后面的手术切除期间大量出血的基底丛,2 - 直肠系膜,3 - 位于骶前筋膜和直肠系膜筋膜之间的直肠骶筋膜(在手术切开到直肠系膜平面期间) 应该分开,钝性解剖撕裂直肠系膜筋膜而不是这种解剖学抗性结构),4 - 外肛门括约肌,5 - 前列腺,6 - 膀胱(图片由IN)。
虽然根据经典定义不是肠系膜,但直肠系膜代表内脏包,其包括肠系膜下动脉的末端分支,肠系膜下静脉的支脉和淋巴管,所有这些结构被内脏脂肪包围并被覆盖可明确识别的直肠系膜筋膜(Chapuis等,2002)。
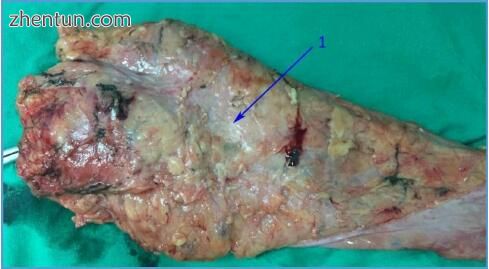
图 200. 中直肠癌全直肠系膜切除术中直肠前切除术中切除标本的术中观察。 可以观察到直肠系膜周围的光泽筋膜结构的完整性,称为直肠系膜筋膜(来自IN的个人收集的图像)。
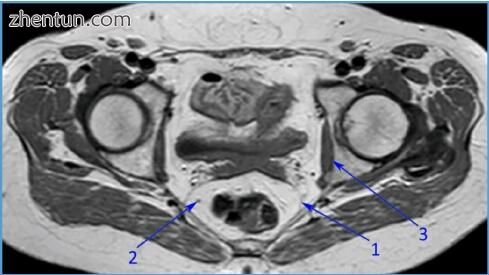
图 201. 显示由直肠系膜筋膜包围的直肠系膜的磁共振成像(1):包括在直肠系膜,3 - 内部闭孔肌中的上直肠血管的2个分支(图片由布加勒斯特急诊医院放射学和意象学系)。
 
在MRI上,直肠系膜表现为脂肪包膜,对于血管具有低信号,对于淋巴结具有高信号。直肠癌术前分期,用细切片完成MRI应确定肿瘤与直肠系膜筋膜之间的距离。每当这个筋膜受到威胁时,肿瘤就应该通过新辅助放化疗来减少并缩小尺寸。
根据Heald的说法,高质量的手术标本应具有以下特征(Heald,2007):
在其前表面:切开的腹膜(上部),光亮和光滑的Denonvillier或直肠阴道筋膜(中间部分)。
外侧和后侧:完整的直肠系膜筋膜,在尾部有一个前后沟,由下腹下神经丛决定。
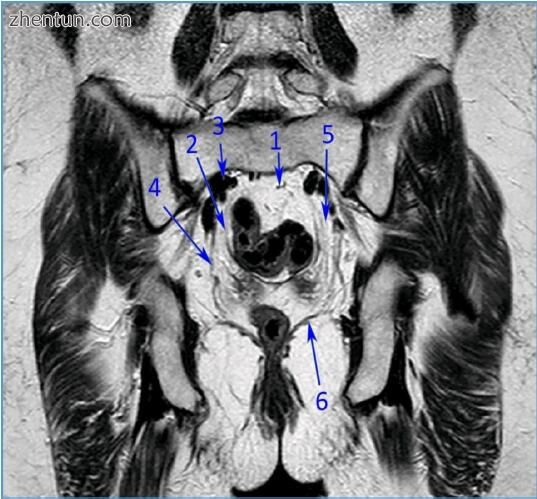
图 202. 磁共振成像,冠状切面,显示直肠系膜内的血管(1),直肠系膜筋膜(2),髂内血管(3)及其新生血管(4),内腹下神经丛(5)和肛提肌(6) (图片由布加勒斯特急救医院放射学和意象学系)。
低位直肠癌的腹腔镜下腹部切除术
最近的证据证明,低位直肠癌的常规腹会阴切除术(CAPR)与直肠切除边缘(CRM)和术中肿瘤穿孔的增加率相比,直接切除位于直肠高位的阶段匹配肿瘤(Law and Chu, 2004; Nagtegaal等,2005; den Dulk等,2009)。这似乎是CAPR后“腰部”标本的结果,其中腹部和会阴部解剖相遇(Holm等,2007)。为了提高切除标本的质量和长期的肿瘤学结果,欧洲外科医生提出了更广泛的额外收缩器解剖,称为腹膜外腹膜切除术(ELAPE)(Holm等,2007; West等,2010b) )。事实上,ELAPE是对Miles原始技术的回归,它建议将提升器分开“尽可能远离白线的起源,以便包括横向扩散区域”(Miles)。对于圆柱形标本,在ELAPE期间,在腹部期间,直肠系膜不会从提肌器上解剖出来,在会阴期整体切除提肌(Ramsay等,2013)。虽然CAPR是在截石位进行的,但是ELAPE是在俯卧的折刀位置进行的,这允许更多的解剖会阴部手术解剖(Liu et al。,2015)。
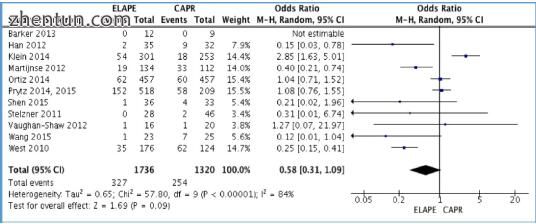
图 203. 接受腹膜外腹膜切除术(ELAPE)与常规腹会阴切除术(CAPR)患者周围切除边缘受累研究的Meta分析(Negoi等,2015b)。
有四个最近的系统评价和荟萃分析(Yu等,2014; Huang等,2014b; De Nardi等,2015; Zhou等,2015),将传统与腹膜外腹膜切除术相比较具有矛盾性。结果,三个声称具有优势(Yu等人,2014; Huang等人,2014b; De Nardi等人,2015)和ELAPE关于CRM积极性和术中穿孔率的等效性(Zhou等人,2015)。另一方面,在过去三年中,已发表了四项高质量研究,质疑ELAPE作为标准程序的益处(Krishna等,2013; Ortiz等,2014; Prytz等,2015) ; Klein等,2015)。
本书作者进行的系统评价和荟萃分析包括总共一项随机对照试验和10项非随机对照研究,其中涉及ELAPE组的1736名患者和CAPR组的1320名患者(Negoi等,2015b) )。 ELAPE与术中穿孔率显著降低有关。圆周边缘受累,R0切除和局部复发率无差异。
参考:Surgical Anatomy of the Abdomen |