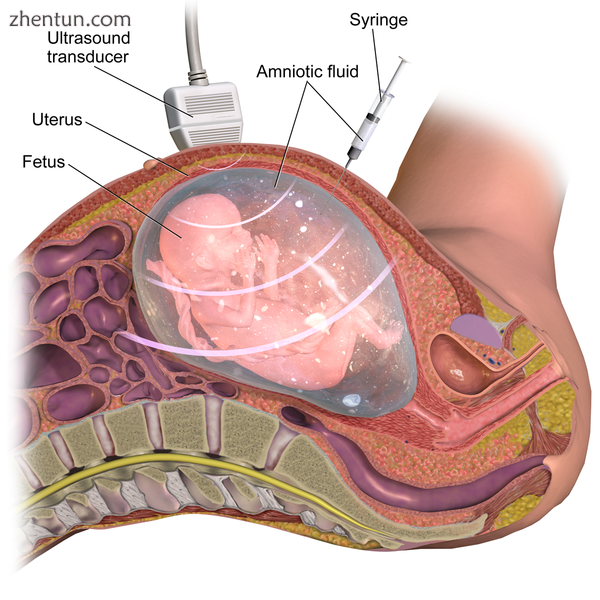
羊膜穿刺术(也称为羊水试验)是一种医学程序[1],主要用于产前诊断染色体异常和胎儿感染,[2]以及性别决定。在该过程中,从发育中的胎儿周围的羊膜囊取样少量含有胎儿组织的羊水。然后检查胎儿DNA的遗传异常。进行“amnio”的最常见原因是确定胎儿是否患有某些遗传性疾病或染色体异常,如唐氏综合症。羊膜穿刺术(或其他手术,称为绒毛膜绒毛取样(CVS))可以在子宫内诊断这些问题。[3]这些产前检查可以证明对期待监护人有帮助,因为它们可以评估胎儿的健康状况和治疗可行性。[4]当女性在妊娠14至16周之间进行羊膜穿刺术。选择进行此项检测的女性主要是那些遗传和染色体问题风险增加的女性,部分原因是该检测是侵入性的,并且流产的风险很小。该过程可用于产前性别辨别,因此该程序在一些国家具有法律限制。
羊膜穿刺术
目录
1 历史
2 医疗用途
2.1 基因诊断
2.2 肺成熟
2.3 感染
2.4 Rh不相容
2.5 减压羊水过多
2.6 早产胎膜破裂
3 风险
3.1 社会影响
4 步骤
4.1 超声评估
4.2 准备
4.3 针插入
4.4 后程序建议和分析
5 干细胞
6 参考
历史
几位研究人员在20世纪50年代致力于开发羊膜穿刺术用于胎儿性别测定。[5]
1959年至1967年间,Robert Lisle Gadd开发了羊膜穿刺术的新技术,用于子宫内胎儿健康的临床评估。他于1965年在伦敦RCOG的William Blair-Bell纪念讲座上展示了他的成果,并因此工作获得了曼彻斯特大学的医学博士学位。[6]他还在1970年和1977年出版的“妇产科学基础”一章中的“The Amquor Amnii”一章中描述了羊膜穿刺技术以及有关羊水的其他细节。[7]
直到20世纪70年代中期,羊膜穿刺术都是“盲目”完成的。 1972年,来自丹麦的Jens Bang医生和Allen Northeved医生首次报告了超声引导下的羊膜穿刺术。绒毛膜绒毛取样(CVS)于1983年由意大利生物学家Giuseppe Simoni首次进行。现在全部使用实时超声波侵入性手术因为它提供了胎儿的安全性和结果的准确性。
医疗用途
基因诊断
在妊娠早期,羊膜穿刺术用于诊断染色体和其他胎儿问题,例如:[8]
唐氏综合症,也称为21三体综合征
三体性13
三体性18
性染色体非整倍体,又称性染色体异常
脆弱的X.
神经管畸形(无脑畸形和脊柱裂)由甲胎蛋白水平引起[9]
罕见的遗传性代谢紊乱
肺成熟
羊膜穿刺术可以预测胎儿肺成熟度,这与婴儿呼吸窘迫综合征的风险呈负相关。胎儿肺成熟度可以通过抽取妊娠期超过30周的羊水中表面活性剂的量来测试。有几种测试可用,包括卵磷脂 - 鞘磷脂比(“L / S比”),磷脂酰甘油(PG)的存在,
对于L / S比,如果结果小于2:1,则胎肺可能是表面活性剂缺乏的。
PG的存在通常表明胎儿肺成熟。
对于S / A比,结果以每克蛋白质的mg表面活性剂给出。 S / A比<35表示未成熟肺,35-55表示不确定,> 55表示成熟表面活性剂产生。
感染
羊膜穿刺术可以通过降低葡萄糖水平,革兰氏染色显示细菌或白细胞异常计数异常来检测感染。[10]
Rh不相容
羊膜穿刺术可用于诊断Rh不相容性,这是母亲患有Rh阴性血液并且胎儿具有Rh阳性血液的情况。早期发现对于用Rh免疫球蛋白治疗母亲和治疗婴儿的溶血性贫血很重要。[11]
减压羊水过多
羊水过多可以通过减压羊膜穿刺术缓解羊水过多或羊水积聚导致剖宫产风险增加。羊膜穿刺术也可用于诊断羊水过多的潜在原因。[12]
早产胎膜破裂
羊膜穿刺术的一个新兴迹象是早产胎膜破裂的治疗,其中某些羊水炎症标志物的测量可能是有帮助的。如果羊水IL-6(一种炎症标志物)升高,则胎儿处于高风险,应考虑分娩。[13]
风险
羊膜穿刺术是在怀孕的第15周和第20周之间进行的;提前进行此项测试可能会导致胎儿受伤。[14]术语“早期羊膜穿刺术”有时用于描述在第11周和第13周之间使用该过程。[15]
羊膜穿刺术的并发症包括早产和分娩,呼吸窘迫,姿势畸形,绒毛膜羊膜炎,胎儿创伤和母亲的同种免疫(恒河猴病)。从20世纪70年代开始的研究最初估计羊膜穿刺术相关流产的风险大约在200分之一(0.5%)。[16] 2000 - 2006年最近的三项研究估计,手术相关的妊娠丢失率为0.6-0.86%。[17]最近的一项研究(2006年)表明这可能实际上要低得多,可能低至1,600(0.06%)中的1。[18]与之前的研究不同,本研究中的数字仅反映了羊膜穿刺术并发症导致的损失,并排除了父母在检测结果后决定进行流产的病例。[17]与羊膜穿刺术相比,绒毛膜绒毛取样(CVS)流产的风险被认为大约是百分之一,尽管CVS可能在四周前完成,如果认为遗传缺陷的可能性被认为是优选的高。[19]
羊水栓塞也被描述为可能。[20]其他风险包括羊水泄漏和出血。这两个特别重要,因为它们可能导致怀孕患者自然流产。[21]
社会影响
由于技术改变了人们对残疾和血缘关系的看法,因此染色体异常的产前诊断可能存在社会缺陷。对残疾人的歧视态度有可能加剧,残疾人的出生可以通过羊膜穿刺术等技术加以预防。从某种意义上说,羊膜穿刺术提供了一个控制窗口,在另一个意义上,这是一个引发焦虑的责任,可以对复杂,情感和文化上的偶然性问题作出理性的决定。[22] [23]
程序
该过程通常由提供者团队在门诊设置中执行。通过超声引导,将针以一定角度插入腹部,穿过肌肉,进入子宫并进入羊膜腔。有多种方法可以获得样品,包括单针和双针技术。这些技术在它们的执行方式上有各自的变化,包括针插入位置的引导和针插入的角度。[24]收集的羊水然后进行染色体异常的实验室测试,穿刺部位随时间愈合。[24]
超声评估
在执行该程序之前,通过超声分析胎儿以确定其是否存活以及是否存在任何异常。超声波确定胎盘的位置,胎位和运动以及羊水的特征。该信息用于确定所用针头的类型以及如何进行手术。[25]
制备
在手术前,用防腐剂对腹部进行处理和清洁。在用无菌超声探头扫描之前,也在腹部使用无菌凝胶。这些措施正在降低感染风险。该程序中使用的工具涂有肝素以防止凝血。[25]
针插入
在超声引导的帮助下,将针插入母亲的腹壁,然后穿过子宫壁,最后插入羊膜囊。然后,医生在远离胎儿的区域刺破囊,并提取大约20ml的羊水。[25]该程序可以使用单针或双针技术,根据个体化患者因素和医生偏好进行。[24]从20毫升羊水中,前2毫升通常由于与母体血细胞混合而被丢弃,以确保高质量的液体取样。
后程序建议和分析
如果用于产前遗传学诊断,则将胎儿细胞与提取的样品分离。细胞在培养基中生长,然后固定并染色。在显微镜下检查染色体的异常情况。检测到的最常见异常是唐氏综合征(21三体),爱德华兹综合征(18三体)和特纳综合征(单体X)。还通过感染研究分析了样本的胎儿感染和羊膜腔内炎症[25]。
在手术后,指导患者在手术后的最初24小时休息,但允许正常活动,例如个人卫生。关于胎儿,穿刺密封和羊膜囊在接下来的24-48小时内补充液体。手术后一周,母亲将进行超声分析的随访预约,以确认胎儿的生存能力并评估穿刺部位的愈合情况。[25]
干细胞
羊水可以是多能间充质,造血,神经,上皮和内皮干细胞的丰富来源。[26] [27] [28]
使用羊膜干细胞而不是从胚胎获得的潜在益处是,它们通过获得多能未分化细胞系而不损害胎儿或破坏胚胎,在促生活活动家中引起伦理关注。如果这些干细胞用于治疗它们来自的同一个体,它们也会回避供体/受体问题,这一问题迄今阻碍了所有使用供体衍生干细胞治疗的尝试。
人工心脏瓣膜,工作气管,以及肌肉,脂肪,骨骼,心脏,神经和肝细胞都是通过使用羊膜干细胞进行设计的。[29]从羊膜细胞系获得的组织对患有先天性疾病/心脏,肝脏,肺,肾和脑组织畸形的患者有希望。[30]
美国第一个羊膜干细胞库活跃在马萨诸塞州的波士顿。[31] [32] [33] [34]
另见:
Feminism portal
Chorionic villus sampling
Amniotic fluid
Amniotic stem cells
Elective genetic and genomic testing
Percutaneous umbilical cord blood sampling
Prenatal diagnosis
参考:
The word amniocentesis itself indicates precisely the procedure in question, Greek ἀμνίον amníon being the "inner membrane round the foetus" and κέντησις kéntēsis meaning "pricking", i.e. its puncture in order to retrieve some amniotic fluid.
"Diagnostic Tests – Amniocentesis". Harvard Medical School. Archived from the original on 2008-05-16. Retrieved 2008-07-15.
Carlson LM, Vora NL (June 2017). "Prenatal Diagnosis: Screening and Diagnostic Tools". Obstetrics and Gynecology Clinics of North America. 44 (2): 245–256. doi:10.1016/j.ogc.2017.02.004. PMC 5548328. PMID 28499534.
Cheng WL, Hsiao CH, Tseng HW, Lee TP (August 2015). "Noninvasive prenatal diagnosis". Taiwanese Journal of Obstetrics & Gynecology. 54 (4): 343–9. doi:10.1016/j.tjog.2015.05.002. PMID 26384048.
Barr ML (June 1956). "Prenatal Sex Determination". Canadian Medical Association Journal. 74 (11): 922–3. PMC 1824684. PMID 20325291.
Robertson, I. (September 1992). "Campylobacter surveillance". Communicable Disease Report. CDR Weekly. 2 (36): 163. doi:10.1136/bmj.331.7526.1207. PMC 1285113. PMID 1285113.
Philipp EE, Barnes J, Newton M, eds. (1970). Scientific Foundations of Obstetrics and Gynaecology. William Heinemann Medical Books (published 1977). pp. 285–291. ISBN 0-8151-6669-9.
Prefumo F, Jauniaux E (January 2016). "Amniocentesis for fetal karyotyping: the end of an era?". BJOG. 123 (1): 99. doi:10.1111/1471-0528.13497. PMID 26715343.
Dungan JS, Elias S (November 2008). "Prenatal Diagnostic Testing". The Merck Manuals Online Medical Library. Archived from the original on 4 August 2010. Retrieved July 30, 2010.
Medina TM, Hill DA (February 2006). "Preterm premature rupture of membranes: diagnosis and management". American Family Physician. 73 (4): 659–64. PMID 16506709.
"Rh Incompatibility | National Heart, Lung, and Blood Institute (NHLBI)". www.nhlbi.nih.gov.
Zeino S, Carbillon L, Pharisien I, Tigaizin A, Benchimol M, Murtada R, Boujenah J (April 2017). "Delivery outcomes of term pregnancy complicated by idiopathic polyhydramnios". Journal of Gynecology Obstetrics and Human Reproduction. 46 (4): 349–354. doi:10.1016/j.jogoh.2017.02.014. PMID 28643663.
Kenyon AP, Abi-Nader KN, Pandya PP (2010). "Pre-Term Pre-Labour Rupture of Membranes and the Role of Amniocentesis". Fetal and Maternal Medicine Review. 21 (2): 75–88. doi:10.1017/S096553951000001X.
Seeds JW (August 2004). "Diagnostic mid trimester amniocentesis: how safe?". American Journal of Obstetrics and Gynecology. 191 (2): 607–15. doi:10.1016/j.ajog.2004.05.078. PMID 15343248.
Sundberg K, Bang J, Smidt-Jensen S, Brocks V, Lundsteen C, Parner J, et al. (September 1997). "Randomised study of risk of fetal loss related to early amniocentesis versus chorionic villus sampling". Lancet. 350 (9079): 697–703. doi:10.1016/S0140-6736(97)02449-5. PMID 9291904.
Amniocentesis Risk Overrated?. Webmd.com (2006-11-01). Retrieved on 2011-11-22.
Wilson RD, Langlois S, Johnson JA (July 2007). "Mid-trimester amniocentesis fetal loss rate". Journal of Obstetrics and Gynaecology Canada : JOGC = Journal D'obstetrique Et Gynecologie Du Canada : JOGC. 29 (7): 586–590. doi:10.1016/S1701-2163(16)32501-4. PMID 17623573.
Eddleman KA, Malone FD, Sullivan L, Dukes K, Berkowitz RL, Kharbutli Y, et al. (November 2006). "Pregnancy loss rates after midtrimester amniocentesis". Obstetrics and Gynecology. 108 (5): 1067–72. doi:10.1097/01.AOG.0000240135.13594.07. PMID 17077226.
Rhoads GG, Jackson LG, Schlesselman SE, de la Cruz FF, Desnick RJ, Golbus MS, et al. (March 1989). "The safety and efficacy of chorionic villus sampling for early prenatal diagnosis of cytogenetic abnormalities". The New England Journal of Medicine. 320 (10): 609–17. doi:10.1056/NEJM198903093201001. PMID 2645520.
Dodgson J, Martin J, Boswell J, Goodall HB, Smith R (May 1987). "Probable amniotic fluid embolism precipitated by amniocentesis and treated by exchange transfusion". British Medical Journal. 294 (6583): 1322–3. doi:10.1136/bmj.294.6583.1322. PMC 1246486. PMID 3109636.
Tara F, Lotfalizadeh M, Moeindarbari S (August 2016). "The effect of diagnostic amniocentesis and its complications on early spontaneous abortion". Electronic Physician. 8 (8): 2787–2792. doi:10.19082/2787. PMC 5053461. PMID 27757190.
Lock M, Nguyen V (2010). An Anthropology of Biomedicine. Oxford: Wiley-Blackwell.
Rapp R (1998). "Refusing prenatal diagnosis: the meanings of bioscience in a multicultural world". Science, Technology & Human Values. 23 (1): 45–70. doi:10.1177/016224399802300103. PMID 11660551.
Monni G, Pagani G, Stagnati V, Iuculano A, Ibba RM (2016-05-02). "How to perform transabdominal chorionic villus sampling: a practical guideline". The Journal of Maternal-Fetal & Neonatal Medicine. 29 (9): 1499–505. doi:10.3109/14767058.2015.1051959. PMID 26372474.
Cruz-Lemini M, Parra-Saavedra M, Borobio V, Bennasar M, Goncé A, Martínez JM, Borrell A (December 2014). "How to perform an amniocentesis". Ultrasound in Obstetrics & Gynecology. 44 (6): 727–31. doi:10.1002/uog.14680. PMID 25449117.
Weiss, Rick (2007-01-08). "Scientists See Potential In Amniotic Stem Cells". The Washington Post. Retrieved 2010-04-23.
De Coppi P, Bartsch G, Siddiqui MM, Xu T, Santos CC, Perin L, et al. (January 2007). "Isolation of amniotic stem cell lines with potential for therapy". Nature Biotechnology. 25 (1): 100–6. doi:10.1038/nbt1274. PMID 17206138.
"Stem Cells – BiocellCenter". Archived from the original on 11 January 2010. Retrieved 2010-01-11.
Bajek A, Olkowska J, Gurtowska N, Kloskowski T, Walentowicz-Sadlecka M, Sadlecki P, et al. (June 2014). "Human amniotic-fluid-derived stem cells: a unique source for regenerative medicine". Expert Opinion on Biological Therapy. 14 (6): 831–9. doi:10.1517/14712598.2014.898749. PMID 24655038.
"Stem cells scientific updates – BiocellCenter". Archived from the original on 11 January 2010. Retrieved 2010-01-11.
"European Biotech Company Biocell Center Opens First united state Facility for Preservation of Amniotic Stem Cells in Medford, Massachusetts | Reuters". 2009-10-22. Archived from the original on October 30, 2009. Retrieved 2010-01-11.
"Europe's Biocell Center opens Medford office – Daily Business Update – The Boston Globe". 2009-10-22. Archived from the original on 12 January 2010. Retrieved 2010-01-11.
"The Ticker - BostonHerald.com". Retrieved 2010-01-11.
"Biocell partner with largest New England's hospital group to preserve amniotic stem cell". Archived from the original on 14 March 2010. Retrieved 2010-03-10. |