在十九世纪末,宫颈癌是一个没有早期发现和治疗的灾难。在一个平均预期寿命约为50岁的时代,宫颈癌是女性癌症死亡的最常见原因,因为它仍然存在于世界的某些地方。 Charles Meigs在[12]中写道:“这足以让医生在诊断出子宫癌时心惊肉跳,因为这样的诊断本身就是一种死亡的预兆。”
这种可怕的状况导致了为消除子宫治疗癌症所做的英勇努力。第一次子宫腹部切除手术显然是在1848年由W. A. Freund在Breslau(弗罗茨瓦夫,当时的德国,现在的波兰)进行的。在子宫的每一侧都进行了三次结扎。结扎包含卵巢韧带,圆韧带和宫颈旁组织。最后一根结扎线是通过“从韧带基底前面穿过缝合线穿过韧带基底后面的阴道穹窿的前外侧部分进入道格拉斯囊”[7]。患者在手术后19天回家。 到1880年,66例弗氏手术导致49例围手术期死亡(72%)[3]。
外科医生致力于改善弗氏治疗手术。 1881年,弗伦德助理的Linkenheld指出,弗洛伊德手术后幸存的所有患者最迟在两年半内复发。他将此归因于“在所有这些病例中,肿瘤都超出了子宫的界限,并扩散到邻近的组织,手术并没有切除所有松弛的组织。”就像外科医生在组织中取出组织一样。对于接受乳腺癌手术的患者的腋窝,Linkenheld建议“在任何情况下都要去除参数,当然要避免损伤输尿管。”这需要省略大量结扎,因为“它们是向外解剖的障碍。相反,在切除皮下后,子宫必须像肿瘤一样被移除,并且各种血管单独结扎。然后应该直接去除旁组织,就像去除腋窝组织一样[10]。
与William Halsted为乳腺癌女性所设想和倡导的扩展乳房切除术的理念相一致,外科医生继续推动宫旁切除的极限。 Brunet [1]在对Mackenrodt手术标本的研究中发现,60%在触诊时被认为是阴性的人患有疾病。此外,42%的标本显示扩散到阴道的上三分之一。增加宫旁组织的切除很快导致了输尿管的问题[4,20,21]。这些外科医生的工作为今天所知和所谓的根治性子宫切除术奠定了基础。
19世纪90年代后期,维也纳的恩斯特·沃特海姆(Ernst Wertheim,1864-1920)开始规范后来以他的名字命名的行动。 Wertheim出生并在格拉茨学习医学,然后搬到维也纳和布拉格与Friedrich Schauta一起训练。他在1898年进行了他的第一次根治性手术,并在1900年报告了前29位患者[30]。他的理由是,简单地切除子宫对于子宫癌患者来说效果不佳,并且“为了获得更好的结果 - 就其他器官的癌症手术方法而言 - 除了应尽可能消除的主要焦点之外周围组织的“。这是应用于子宫癌的Halstedian视觉。
韦特海姆著名的专著描述了500次腹部手术,出现于1911年[31]并很快被翻译成英文[32]。这部专著是一部纪念性的著作。它孜孜不倦地列出了他的前500名病人,包括他们的术后疗程和结果。它提供了临床发现的详细描述。描述如“菜花状”,“浸润盆腔壁”,“宫颈被肿瘤所取代”,“裂口被坏死块所取代”是规则。很明显,这些都不是筛查发现的病变,我们今天根本不会考虑手术治疗。该专著列出了手术时间(始终低于2小时),术后疗程(包括前50名患者38%的死亡率),以及随访时间和复发部位的信息。
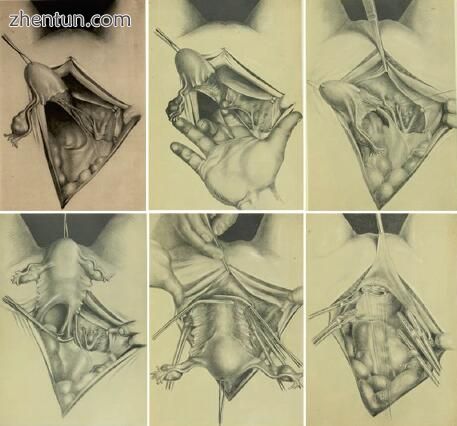
图2.1 Wertheim对其扩展子宫切除术的原始描述(Wertheim [31])
韦特海姆技术的关键步骤是对阔韧带进行分离,将尿道隔离到其进入宫旁的入口,将食指沿着输尿管穿过宫旁,以隔离和结扎子宫血管,膀胱解剖,直肠解剖,用特殊设计的夹子从骨盆壁“分离”组织。最后,将阴道夹紧并在夹具下方分开以切除标本而不会使恶性细胞污染手术区域(图2.1)。
值得注意的是,韦特海姆首先进行了子宫切除术,然后进行了“扩大淋巴腺的探查和摘除”。空间没有系统地发展,淋巴结未被系统地移除。因此,Wertheim技术的一个关键特征是他首先进行了子宫切除术,然后将注意力转向淋巴结,然后仅移除了扩大的节点。当然,关于淋巴结切除术适应症的问题以及哪些节点要消除,对于100多年后的许多癌症仍然存在争议。
Latzko和Schiffmann [9]在维也纳,就像他们之前的Peiser [17],但与Wertheim形成对比,开始了系统性淋巴结切除手术。因此,“根据解剖学条件分离手术的目的。”这是通过打开膀胱和直肠间隙(尽管这些没有命名)并使输尿管从其伴随的组织中解放出来的。完全证实了骶骨韧带并将其分开靠近骶骨。以这种方式分离样本使得可以直接在骨盆壁处切除宫旁组织。通过在移除子宫之前系统地移除淋巴结,从而“建立”手术,Latzko和Schiffmann [9]描述了根本性的子宫切除术,就像我们今天所想的那样,但没有说明他们开发的潜在空间来建立操作。
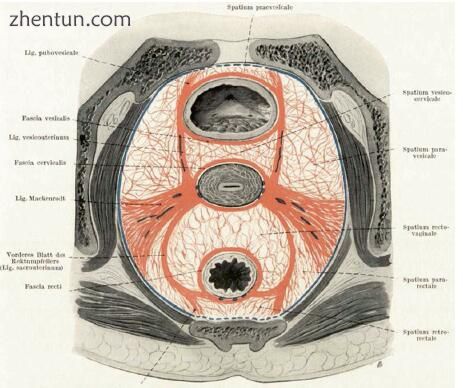
图2.2骨盆潜在空间的原始图式(Peham和Amreich [16])
骨盆中潜在空间名称的图式是今天骨盆外科解剖学的基础,最初由维也纳的Peham和Amreich在[15]中发表的经典教科书中描述(图2.2)。
淋巴结切除术与早期的根治性子宫切除术相关。这种冲动来自Wagner [29]和Cruveilhier [5]的解剖学研究,这些研究发现50%以上死于宫颈癌的女性患有淋巴结。 Veit [28]和Mackenrodt [11]反复发现宫旁组织淋巴管中的肿瘤沉积,甚至在子宫颈“完全被肿瘤渗透到其外层之前”。因此,宏观上正常的参数组织能够包含肿瘤。
一般外科医生已经在努力去除接受癌症手术的患者中所有可接近的区域淋巴结(不仅仅是可触及的节点)。 Schuchardt [25]规定了对子宫癌的这一要求。 1898年,Peiser在手术开始时发表了关于腺切除术的解剖学和临床研究,从而建立了随后的根治性子宫切除术。
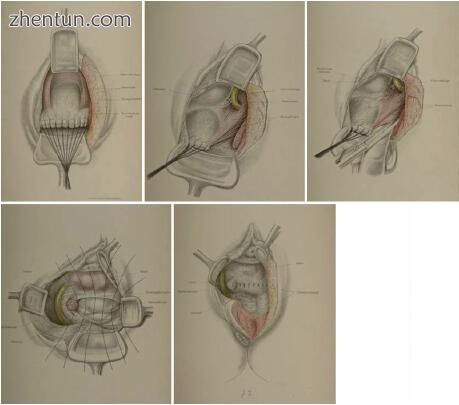
图2.3 Schauta对延长阴道子宫切除术的原始描述(Schauta [22,24])
 
子宫淋巴系统。他还发现需要进行系统的淋巴结切除术,同时切除子宫颈和骨盆壁之间的淋巴通道。这相当于宫旁组织的完全切除。 Peiser的出版物促使Wertheim将“寻找淋巴结”作为其手术的一部分。 Schauta [22-24],一个激进的阴道子宫切除术的支持者,出来反对“不必要的寻找腺体”,并指出,在尸检时,非扩张和不可挽回的节点可能包含癌症。因此,他无意中提供了系统移除节点的基本原理。 Latzko和Schiffmann [9]指出,寻找扩大的节点与他们系统地重新定位节点承载组织有根本的不同。这仍然适用。与Wertheim相反,Latzko和Schiffmann进行了淋巴 -
虽然韦特海姆和其他人正在采取腹部方法,但Wertheim以前的老师Friedrich Schauta正在研究Schuchardt首先描述的根治性阴道手术[25]。同样来自维也纳的Schauta也进行了阴道子宫切除术,这是Wertheim为根治性腹部子宫切除术所做的。 1908年,他出版了一本刻薄而精美的插图专著,列出了258个连续的操作(图2.3)。与Wertheim一样,Schauta提供临床描述,围手术期结果和并发症以及随访(25%被认为在5年内治愈)。
有趣的是,Schauta和Wertheim是第一位老师(Schauta)和学生(Wertheim),后来是激烈的竞争对手。他们的争议涉及根治性子宫切除术(阴道与腹部)和淋巴结切除术的问题。韦特海姆认为去除了相关的腺体治疗,Schauta不相信。当然,这些争论一直持续到今天,而不仅仅是宫颈癌。 Schauta和Wertheim都将专着中的段落用于贬低对方的方法。语气不友善。具有讽刺意味的是,这两名竞争对手在维也纳中央公墓(Vienna Zentralfriedhof)几乎相邻地接受了荣誉葬礼。
Schauta和Wertheim所做的严格和自我批评的工作 - 临床描述,围手术期病态和死亡率以及长期结果 - 也提醒我们,循证手术并不新鲜。
在他生命的最后阶段,20世纪10年代末,韦特海姆晚年沮丧地想到,随着镭治疗宫颈癌的出现,他毕生从事的宫颈癌治疗工作已经过时。韦特海姆的最后一次公开发表是在1919年,也就是他去世的前一年,那是一本关于子宫阴道脱垂的阴道保留手术的专著。
在美国,Taussing [26]和Meigs [13]在使淋巴结切除术成为宫颈癌根治性手术的一部分方面发挥了重要作用。由波士顿的Joe V. Meigs编辑的一本有影响力的书,宫颈癌的外科治疗[14],汇集了作者和宫颈癌手术治疗的论据,并导致了这种疾病的手术治疗的复兴。
手术技术,麻醉学,血液置换,围手术期护理和技术的改进使得更长和更复杂的手术成为可能。骨盆扩张是进一步扩大宫颈癌手术治疗范围的推动力。这些是由纽约的Alexander Brunschwig(1901-1969)开创的[2]。这些是复杂的手术,具有相当大的并发症发生率和后遗症,但仍然在复发性宫颈癌的外科治疗中占有一席之地。
外科手术方法,解剖学概念和术语的差异导致了一些混淆,并试图对术语“根治性”或“扩展性”子宫切除术所理解的内容进行分类。 Piver等人提出的分类。在[18],其中区分了五类扩展子宫切除术,可能获得了最多的追踪。 I类(他们称之为TeLinde修改)相当于标准的全子宫切除术,并用于原位和微侵袭性癌。 II类是“中度延长的根治性子宫切除术”,切除了主韧带的内侧一半。 III级手术是经典的Latzko-Meigs概念,其具有盆腔淋巴结切除术并切除骨盆壁,骶骨上的子宫骶骨韧带和阴道上半部的主要韧带。 IV级根治性子宫切除术需要切除四分之三的阴道,V级子宫切除术包括切除输尿管和膀胱的相关区域(但缺乏切除术)。在Querleu和Morrow [19]中开发了一个更详细(因此更复杂)的分类。
随着第二次世界大战后细胞学筛查的出现,基于George Papanicolaou的工作,发现的宫颈癌谱向早期筛查检测到的病变转移。同时,辐射和化学放射治疗的进展被用于治疗体积大或局部晚期的疾病。因此,外科医生开始探索具有较小病变的某些患者是否可以进行较少侵袭性手术而不是持续扩大根治性,从而避免发病率。这是神经保留根治性子宫切除术的基础[27],根治性子宫切除术(保留子宫,从而保留生育能力)[6],以及前哨淋巴结活检。此外,日本外科医生开发了一种解剖学方法,以保护神经过度的根治性子宫切除术,其可追溯到20世纪30年代的Okabayashi [8]。小型宫颈癌很少涉及宫旁组织的证据是正在进行的针对早期宫颈癌的简单与根治性子宫切除术的多国随机试验的基础。
根治史包含了妇科外科和妇科肿瘤学的许多历史,反映了在消除女性癌症死亡的主要原因方面所取得的巨大进展。手术是我们了解骨盆外科解剖学的基础。韦特海姆不必担心,手术仍在继续发展,以满足宫颈癌患者的需要。
参考:
1.Brunet G. Ergebnisse der abdominalen Radikaloperation des Gebärmutterscheidenkrebses mittels Laparotomia hypogastrica. Z Geburtshilfe Gynäkol. 1905;56:1–87.
2.Brunschwig A. Total and anterior pelvic exenterations: report of results based on 315 operations. Surg Gynecol Obstet. 1954;99:324–30.
3.Burghardt E. Radical abdominal hysterectomy: historical background. In: Burghardt E, Webb MJ, Monaghan JM, Kindermann G, editors. Surgical gynecologic oncology. Stuttgart: Thieme; 1993. p. 275–6.
4.Clark JG. A more radical method of performing hysterectomy for cancer of the uterus. Bull Johns Hopkins Hosp. 1895;6:120.
5.Cruveilhier J. Traité d’anatomie descriptive. Paris: Bechet Jeune; 1834. p. 3.
6.Dargent D, Querleu D, Plante M, Reynolds K. Vaginal and laparo-scopic vaginal surgery. Boca Raton: CRC Press; 2004.
7.Freund WA. Zu meiner Methode der totalen Uterus-Exstirpation. Z Gynäkol. 1878;2:265.
8.Fuji S, Takakura K, Matsumura N, Higuchi T, Yura S, Mandai M, Baba T, Yoshioka S. Anatomic identification and functional -outcomes of the nerve sparing Okabayashi radical hysterectomy. Gynecol Oncol. 2007;107:4–13.
9.Latzko W, Schiffmann J. Klinisches und Anatomisches zur Radikaloperation des Gebärmutterkrebses. Zbl Gynäkol. 1919;34: 689–705.
10.Linkenheld J. Zur Totalexstirpation des Uterus. Z Gynäkol. 1881; 5:169.
11.Mackenrodt A. Beitrag zur Verbesserung der Dauerresultate der Totalexstirpation bei Carcinoma uteri. Z Geburtshilfe Gynäkol. 1894;29:157.
12.Meigs CC. Woman, her diseases and remedies. Philadelphia: Lea and Blanchard; 1850.
13.Meigs JV. Wertheim operation for carcinoma of cervix. Am J Obstet Gynecol. 1945;49:542.
14.Meigs JV, editor. Surgical treatment of cancer of the cervix.New York: Grune & Stratton; 1954.
15.Peham H, Amreich J. Gynäkologische Operationslehre. Berlin:S. Karger; 1930 .766 pp
16.Peham H, Amreich J. Operative gynecology. Philadelphia:J.B. Lippincott; 1934 .779 pp.
17.Peiser E. Anatomische und klinische Untersuchungen über den Lymphapparat des Uterus mit besonderer Berücksichtigung der Totalexstirpation bei Carcinoma uteri. Z Geburtshilfe Gynäkol. 1898;39:259–78.
18.Piver MS, Rutledge F, Smith JP. Five classes of extended hysterectomy for women with cervical cancer. Obstet Gynecol. 1974;44:265–72.
19.Querleu D, Morrow CP. Classification of radical hysterectomy.Lancet Oncol. 2008;9:297–303.
20.Ries E. Eine neue Operationsmethode des Uteruscarcinoms. 1.Beitrag. Z Geburtshilfe Gynäkol. 1895;32:266.
21.Ries E. Modern treatment of cancer of the uterus. Chicago Med Rec. 1895;9:284.
22.Schauta F. Die Operation des Gebärmutterkrebses mittels des Schuchardt’schen Pravaginalschnittes. Monatschr f Geburtsh u Gynakol. 1902;15:133.
23.Schauta R. Die Operation des Gebärmutterkrebses mittels des Schuchardtschen Paravaginalschnittes. Monatsschr Geburtshilfe Gynäkol. 1902;15:133–52.
24.Schauta F. Die erweiterte vaginale Totalexstirpation des Uterus beim Kollumkarzinom. Vienna: Safar; 1908.
25.Schuchardt K. Eine neue Methode der Gebärmutterexstirpation.Zbl Chir. 1893;20:1121.
26.Taussig FJ. Iliac lymphadenectomy for group II cancer of the cer-vix. Am J Obstet Gynecol. 1943;45:733.
27.Trimbos JB, Maas CP, Deruiter MC, Peters AAW, Kenter GG. A nerve-sparing radical hysterectomy: guidelines and feasibility in Western patients. Int J Gynecol Cancer. 2001; 11:180.
28.Veit P. Operation bei fortgeschrittenem Gebärmutterkrebs. Dtsch Med Wochenschr. 1891;40.
29.Wagner N.. Gebärmutterkrebs. Eine pathologisch-anatomische Monographie. Leipzig. 1858.
30.Wertheim E. Zur Frage der Radikaloperation beim Uteruskrebs.Arch Gynäkol. 1900;61:627–68.
31.Wertheim E. Die erweiterte abdominale Operation bei Carcinoma colli uteri. Berlin: Urban and Schwarzenberg; 1911 .223 pp
32.Wertheim E. The extended abdominal operation for carcinoma uteri (based on 500 operative cases). Am J Obstet Dis Women Children. 1912;66:169–32.
Hysterectomy A Comprehensive Surgical Approach (repsot) |